心不全を検出し、治療する方法および装置
【課題】心不全の症状に対処する改良された技術および装置を提供する。
【解決手段】装置およびシステムは、患者の1つまたは複数の呼吸パラメータに基づき、患者の心不全症状を検出する方法をもたらすものである。例示的実施形態では、監視装置が、患者の呼吸空気流の程度および/または治療圧の程度に基づいて、1つまたは複数の心不全症状指標を決定するようになっている。呼吸数、および呼吸低下、無呼吸、チェーン・ストークス呼吸パターン、または無呼吸−呼吸低下の総数のような呼吸パラメータが、代償障害事象のような心不全患者の発現症状の変化を表すように選択された閾値と比較されるとよい。比較の結果として、圧力治療の変化が行われ、および/または患者または医師に患者の心不全症状の差し迫った変化を知らせる1つまたは複数の警告またはメッセージが発せられ、これによって、患者は、より早急に、心不全症状を治療する医学的な配慮を求めることが可能となる。
【解決手段】装置およびシステムは、患者の1つまたは複数の呼吸パラメータに基づき、患者の心不全症状を検出する方法をもたらすものである。例示的実施形態では、監視装置が、患者の呼吸空気流の程度および/または治療圧の程度に基づいて、1つまたは複数の心不全症状指標を決定するようになっている。呼吸数、および呼吸低下、無呼吸、チェーン・ストークス呼吸パターン、または無呼吸−呼吸低下の総数のような呼吸パラメータが、代償障害事象のような心不全患者の発現症状の変化を表すように選択された閾値と比較されるとよい。比較の結果として、圧力治療の変化が行われ、および/または患者または医師に患者の心不全症状の差し迫った変化を知らせる1つまたは複数の警告またはメッセージが発せられ、これによって、患者は、より早急に、心不全症状を治療する医学的な配慮を求めることが可能となる。
【発明の詳細な説明】
【技術分野】
【0001】
[関連出願の相互参照]
本出願は、2009年6月12日に出願された米国特許出願第12/483,357号および2008年7月25日に出願された米国仮特許出願第61/083,596号の出願日の利得を主張するものであり、これらの開示内容は、参照することによってここに含まれるものとする。
【0002】
[発明の分野]
本技術は、心不全の症状を検出し、治療する方法および装置に関するものである。
【背景技術】
【0003】
心不全またはうっ血性心不全(CHF)は、略500万のアメリカ人に影響を及ぼしている。CHFは、メドライン百科事典によれば、心臓が人体の要求を満たすのに十分な血液をもはや送り出すことができない人命に関わる症状として特徴付けられている。心不全は、突然に進展することもあるが、殆どの場合、慢性の長期的な疾患である。この疾患は、心臓の右側、左側、または両側を冒すことがある。心臓のポンプ作用が失われると、血液が、人体の他の領域、例えば、
肝臓、
胃腸菅および四肢(右側心不全の場合)、および
肺(左側心不全の場合)
内に逆流することがある。
【0004】
心不全を患うと、多くの器官が、十分な酸素および栄養を受けられなくなる。これによって、器官が損なわれ、適切に機能する器官の能力が低下することになる。心臓の両側が疾患したとき、人体の殆どの領域が悪影響を受ける可能性がある。
【0005】
心不全の一般的な原因は、緊張亢進(すなわち、高血圧)である。心不全の他の一般的な原因は、冠動脈疾患(例えば、心臓発作)である。心不全の他の構造的または機能的原因として、
心臓弁膜症、
うっ血性心臓病、
拡張型心筋症、
肺疾患、および
心臓腫瘍
が挙げられる。
【0006】
心不全は、年を経るにつれて、起こることが多くなる。心不全を発症させる危険因子として、肥満、糖尿病、喫煙、酒の乱用、またはコカインの使用が挙げられる。
【0007】
患者の心不全の症状を診断するのに役に立つ装置が知られている。例えば、撮像ツールが用いられることがある。これに関して、心不全の臨床診断を支援するのに、心エコー検査が一般的に用いられている。この解析は、超音波を用いて、一回拍出量(SV)を測定するようになっている。一回拍出量は、脈拍ごとに心室を出る心臓内の血液の量である。この解析は、拡張末期容量(EV)または拡張末期の血液の全量を測定するようになっていてもよい。この解析は、EVに対するSVの比率を決定するのに用いられてもよい。この比率は、駆出率(EF)として知られている値である。小児科では、左室収縮力は、収縮機能の好ましい尺度である。通常、EFは、50%から70%の間にあるべきである。しかし、収縮性心不全では、EVは、典型的には、40%未満に低下する。また、心エコー検査は、心臓弁膜症を識別し、心膜(すなわち、心臓を包囲する結合組織嚢)の状態を評価するのに、用いられてもよい。心エコー検査は、どのような治療、例えば、投薬、植込み型除細動器の挿入、または心臓再同期療法が患者の助けになるかを決定するのにも有用である。
【0008】
胸部X線は、CHFを診断するために頻繁に用いられている他のツールである。代償性患者の場合、この胸部X線によって、心胸郭比(胸郭に対する心臓の大きさの比率)として表わされる心臓肥大(心臓の際立った拡大)が見られることがある。左心室不全の場合には、血管再分配(「上葉血液迂回」または「上部の血管が太く見える現象(cephalization)」)、カーリー線、気管支の周囲の領域への細胞浸潤、および間質浮腫の兆候が見られることがある。
【0009】
不整脈、虚血性心臓疾患、左右心室肥大、および伝導遅延または異常(例えば、心臓左脚ブロック)の存在を識別するのに、心電図(ECC/EKG)が用いられてもよい。これらの結果は、心臓疾患の診断を行うときに、評価されるとよい。
【0010】
上記の疾患を診断するのに、血液検査が用いられてもよい。例えば、電解質(ナトリウム、カリウム)の測定値、腎臓機能試験、肝臓機能試験、および甲状腺機能試験の測定値、全血球計算値、および(感染症の可能性のある場合に現れることが多い)C反応性タンパクが、患者の症状を診断するのに用いられてもよい。心不全用の1つの特定の試験によって、B式ナトリウム利尿ペプチド(BNP)のレベルが測定されてもよい。高レベルのBNPは、心不全の存在を示唆することになる。BNPレベルは、呼吸困難を起こす他の疾患から、呼吸困難の原因としての心不全を区別することができる。もし心筋梗塞の可能性がある場合、心不全の診断に心臓マーカーが用いられてもよい。
【0011】
患者の心不全症状は、冠動脈疾患の結果として発現することがある。このような心不全症状は、心筋に血液をもたらす冠動脈の能力に左右されることになる。この場合、冠動脈へのカテーテル処置が、経皮的冠動脈介入またはバイパス手術による血行再建術を行うかどうかの可能性を識別するのに有用である。
【0012】
患者の心不全症状の進展を評価するのに、種々の措置を取ることができる。体液バランス、すなわち、体液の吸入/排出の計算は、患者の症状を監視するのに有用である。同様に、体液移動を反映する体重の変化が検討されてもよい。
【0013】
心不全の診断には、究極的な判断基準は、存在していない。フラミンガム心臓病研究から導かれたフラミンガム基準、ボストン基準、デューク基準、およびキリップ分類が、患者の心不全を評価する上で一般的に考慮されている体系である。
【0014】
心不全の機能的な分類は、ニューヨーク心臓協会による機能性分類(NYHAFC)にて定義された分類により、検討されてもよい。この分類システムによる格付けは、症候の重症度を等級化したもので、治療に対する患者の反応性を評価するのに用いることができる。このNYHAFCの格付けは、一般的に用いられているが、確実に再現されないことがある。
【0015】
NYHAFCシステムの分類(I〜IV)は、
【0016】
クラスI:どのような身体活動にも制限がない。日常的な身体活動から症候を窺うことができない。
【0017】
クラスII:身体活動に軽度から中程度の制限がある。患者は、安静時または中程度の運動では、寛ぐことができる。
【0018】
クラスIII:どのような身体活動も著しく制限される。患者は、安静時にのみ、寛ぐことができる。
【0019】
クラスIV:どのような身体的な活動も不快感をもたらし、安静時においても症候が生じる。
【0020】
米国心臓病学会/米国心臓協会の分科会は、2001年のガイドラインにおいて、心不全の4つの進行度を導入している。
【0021】
進行度A:この先、HFが発症する危険性は高いが、構造的な心臓障害は認められない。
【0022】
進行度B:構造的な心臓障害は認められるが、いかなる段階においても、症候が認められない。
【0023】
進行度C:潜在している構造的な心臓障害との関連において、心不全の既往症候または現症候が認められるが、医学的な治療によって対処されている。
【0024】
進行度D:病院の支援、心臓移植、または苦痛緩和医療を必要とする進行性疾患状態にある。
【発明の概要】
【発明が解決しようとする課題】
【0025】
当技術分野において、心不全の症状に対処する改良された技術および装置が必要とされていることは、明らかであろう。
【課題を解決するための手段】
【0026】
本技術のいくつかの例示的実施形態の態様は、うっ血性心不全の存在またはうっ血性心不全の症状の変化(例えば、悪化)を検出するシステムに関連している。一形態では、本技術は、患者の呼吸パラメータを決定し、かつ監視する装置を含んでいる。例えば、この装置は、患者の無呼吸および/または呼吸低下のパターンの変化、および/またはチェーン・ストークス呼吸の変化を監視するようになっている。この装置は、無呼吸、呼吸低下、および/またはチェーン・ストークス呼吸の数および/または期間の増大によって、患者の症状の変化または悪化を決定することが可能である。
【0027】
本技術のいくつかの実施形態における方法は、患者の呼吸空気流を測定し、次いで、この呼吸空気流に基づいて、心不全症状変化指標を決定することによって、患者の心不全症状を評価することを含んでいる。この指標は、患者の心不全症状についての情報を表している。
【0028】
本技術のいくつかの実施形態におけるシステムは、患者を監視し、患者の心不全症状を評価するようになっている。典型的なシステムは、患者インターフェイス、およびこの患者インターフェイスに連結された流量センサを備えているとよい。流量センサは、患者インターフェイスからの患者の呼吸空気流を代表する呼吸空気流信号を生成するようになっている。システムのプロセッサは、呼吸空気流信号からのデータに基づく心不全症状指標の決定を制御するように、構成されている。
【0029】
本技術のさらに他の実施形態における装置または器具一式は、患者を監視し、患者の心不全症状を評価するようになっている。この器具または装置は、センサが連結された患者呼吸インターフェイスを備えているとよい。このセンサは、患者の呼吸空気流を代表する信号を生成するようになっている。プロセッサが、この流量センサと連動するようになっているとよい。このプロセッサは、呼吸空気流信号に基づく心不全症状指標の決定を制御するようになっている。
【0030】
1つまたは複数の前述の実施形態では、本技術の患者/ユーザおよび/または患者を治療する医師に知らせる警告信号、警告灯、または警告メッセージが生成されるようになっているとよい。これらの実施形態の警告信号、警告灯、または警告メッセージは、生成され、次いで、患者の心不全症状の遠隔監視および遠隔通知を可能にするために、装置間に伝送されるようになっているとよい。警告信号、警告灯、および/または警告メッセージは、典型的には、心不全症状指標が評価されたときに、発せられるようになっている。
【0031】
本技術のいくつかの実施形態は、呼吸圧力治療中に患者の心不全症状を評価する方法を含んでいる。この方法は、センサによって、呼吸治療装置にて送達された治療圧の程度を測定することを含んでいるとよい。この方法は、プロセッサによって、圧力の程度に基づく心不全症状変化指標を決定することをさらに含んでいるとよい。この方法は、センサによって、患者の呼吸の程度を測定することをさらに含んでいるとよく、心不全症状変化指標の決定は、この呼吸の程度にさらに基づいているとよい。指標の決定は、任意選択的に、共通の時間間隔における圧力の程度の割合の増加および無呼吸またはAHIの総数の増加を検出する閾値比較を含んでいるとよい。いくつかの実施形態では、この方法は、1つまたは複数の決定された指標に応じて、呼吸治療装置の圧力療法の変化を制御することを含んでいてもよい。この制御の変化は、任意選択的に、目標換気を満たすように、換気補助の制御を開始することを含んでいてもよい。
【0032】
同様に、いくつかの実施形態は、呼吸圧力治療中、患者の心不全症状を評価する器具一式を含んでいてもよい。この器具一式は、呼吸治療装置によって送達された治療圧の程度を測定するセンサを備えているとよい。この器具一式のプロセッサは、圧力の程度に基づいて心不全症状変化指標を決定するようになっているとよい。プロセッサは、センサからのデータによって、患者の呼吸の程度を決定し、これによって、プロセッサは、呼吸の程度に基づいて心不全症状変化指標を決定することができるように、構成されていてもよい。任意選択的に、プロセッサは、共通の時間間隔における圧力の程度の割合の増加および無呼吸またはAHIの総数の増加を検出する閾値比較を行うようになっているとよい。いくつかの実施形態では、この器具一式は、プロセッサに連結された流れ発生装置を備えているとよく、プロセッサは、決定された指標に応じて呼吸治療装置の圧力療法の変化を制御するように、構成されているとよい。このような変化は、目標換気を満たすように、換気補助の制御を開始するようになっているとよい。
【0033】
前述の例示的実施形態の種々の態様は、さらに他の実施形態を実現するために、いくつかの他の例示的実施形態の態様と組み合わされてもよい
【0034】
本技術の他の特徴は、以下の詳細な説明に含まれる情報を検討することによって、明らかになるだろう。
【0035】
本技術は、単なる例示であって、制限するものではないが、添付の図面の各図に示されている。なお、図面では、同様の参照番号は、同様の要素を指すものとする。
【図面の簡単な説明】
【0036】
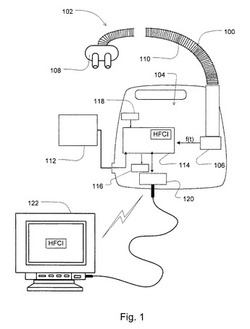
【図1】心不全症状指標をもたらす監視装置の例示的な構成部品を示す図である。
【図2】心不全患者の症状を検出するための心不全症状指標をもたらす装置の例示的な手順を示す図である。
【図3】圧力療法を患者にもたらす付加的な構成部品を有するさらに他の監視装置を示す図である。
【図4】本技術の心不全症状指標を含んでいる装置によって治療を行うための例示的な診断フローチャートである。
【図5】心不全患者の症状を検出するための心不全症状指標をもたらす装置の他の例示的な手順を示す図である。
【図6】本技術の例示的な心不全症状指標に基づく例示的な警告メッセージを示す図である。
【発明を実施するための形態】
【0037】
本技術は、心不全またはうっ血性心不全の危険またはこれらの疾患の症状が変化する危険のある患者を治療する方法および装置を含んでいる。例えば、心不全患者の内には、うっ血性心不全悪化を来している患者もいる。うっ血性心不全悪化は、代償障害性心不全(DHF)としても知られている。典型的には、急性代償障害は、結果的に、肺水腫を引き起こすことがある。この症状の治療は、通常、患者の入院が必要とされている。しかし、もし急性代償障害の可能性が、十分早期に、例えば、肺水瘍の発病の最も初期の段階において発見されたなら、入院を必要としない方法によって、この症状を治療する可能性がある。本技術の装置による心不全症状指標は、うっ血性心不全のこのような変化を検出し、患者の心不全症状に関して医学的な介入を必要とする可能性を患者または医療提供者に知らせる基礎をなすものである。
【0038】
本技術の1つまたは複数の心不全症状指標をもたらす装置の一実施形態が、図1に示されている。この実施形態では、心不全検出装置100が、(図1では「HFCI」で表わされている)心不全症状変化指標をもたらすようになっている。心不全検出装置100は、典型的には、患者呼吸インターフェイス102、制御装置104、および流量センサ106を備えている。患者呼吸インターフェイスは、典型的には、カニューレ108および/または検知チューブ110を備え、患者の口および/または患者の鼻孔を介して、患者の呼吸系からの空気流を受け、および/または検知するようになっている。代替的に、患者呼吸インターフェイスは、鼻マスク、鼻/口マスク、フルフェイスマスク、または鼻枕によって、具現化されていてもよい。
【0039】
流量センサ106は、患者呼吸インターフェイスに連結されていてもよい。この流量センサは、患者の呼吸流量を代表する信号を生成するものである。例えば、鼻カニューレ108または検知チューブ110に最も近い流れが、呼吸気流計および差圧変換器または一束のチューブまたはダクトを用いる装置のような同様の装置を用いて測定され、流量信号f(t)を得るようになっているとよい。代替的に、圧力センサが、流量センサとして用いられ、圧力の変化に基づいて、流量信号が生成されるようになっていてもよい。流量センサ106は、制御装置104のハウジング内に位置しているように図示されているが、任意選択的に、患者のより近くに、例えば、鼻カニューレ108内または検知チューブ110内に配置されていてもよい。呼吸流量信号を生成するための他の装置が、用いられてもよい。
【0040】
任意選択的に、心不全検出装置100は、付加的な診断センサ112を備えていてもよい。例えば、この装置は、酸素濃度計を備えていてもよい。酸素濃度計は、患者の血液酸素レベルを代表する信号を生成するようになっているとよい。酸素濃度計または監視装置の適切な例は、任意選択的に、国際特許出願PCT/AU2005/001543(公開番号:WO2006/037184)または国際特許出願PCT/AU1996/000218(公開番号:WO1996/032055)に開示されている装置のいずれであってもよい。なお、これらの開示内容は、相互参照することによって、ここに含まれるものとする。これらの国際特許出願に開示されているように、この監視装置は、患者の脈拍および/または血圧を測定するための血圧および/または脈拍監視装置を任意選択的にもたらすこともできる診断センサとして機能することが可能である。
【0041】
いくつかの実施形態では、診断センサは、ECG監視装置、例えば、BiancaMed社から市販されている「LifeScreen Apnea」監視装置を含んでいてもよい。このような装置は、心臓に関連する特性(例えば、ECG信号)を検出し、患者からのECG信号を分析することによって、患者が有している呼吸パラメータ(例えば、中枢性無呼吸または閉塞性無呼吸、呼吸低下、など)および他のパラメータ(例えば、不整脈)を決定するように、構成されているとよい。任意選択的に、これらのパラメータは、制御装置104に伝送されたECGデータに基づいて、制御装置104の分析アルゴリズムによって決定されてもよいし、または監視装置によって決定され、次いで、制御装置に伝達されるようになっていてもよい。
【0042】
さらに他の実施形態では、追加的または代替的に、診断センサは、非接触検出によって閉塞性無呼吸または中枢性無呼吸を検出する超音波スクリーン式センサを含んでいてもよい。例えば、このセンサ、すなわち、超音波センサを用いることによって、音波を監視し、センサによって測定された信号から、閉塞性無呼吸または中枢性無呼吸、呼吸低下、および他の呼吸パラメータを検出するようになっているとよい。このような非接触に基づく測定値は、ここにさらに詳細に述べるような患者の症状を監視するために、用いられるとよい。従って、これらのセンサからのデータは、制御装置104に伝送され、この制御装置によって用いられ、かつ解析されるようになっているとよい。このようなセンサは、接触式センサを用いることなく、または(このようなセンサを用いない場合に、患者の空気流をより直接的に測定する流量センサと共に用いられる)マスクまたはカニューレを用いることなく、本技術の心不全症状検出装置内に組み込まれていてもよい。従って、この実施形態では、診断検出のための患者の介入は、必要ではない。
【0043】
いくつかの実施形態では、診断センサは、運動センサを含んでいてもよい。例えば、患者の呼吸を表す運動信号を生成させるために、胸骨頚切痕センサまたはチェストバンドが用いられてもよい。他の適切なセンサの例として、国際特許出願PCT/AU1998/000358(公開番号:WO1998/052467)に開示されている運動検出装置が挙げられる。この開示内容は、相互参照することによって、ここに含まれるものとする。運動センサは、患者の呼吸の程度をもたらすものであればよく、前述したような呼吸パラメータを決定するとき、流量センサの代替装置として用いられてもよいし、または他の流量センサと併せて用いられてもよい。
【0044】
センサからの信号は、制御装置104に送信されるとよい。センサから供給される信号がデジタルの形態になく、制御装置がデジタル式の制御装置である場合、任意選択的なアナログ/デジタル(A/D)変換器/サンプラー(これは、単独の装置として、図示されていない)が利用されてもよい。1つまたは複数のセンサからの信号に基づいて、制御装置は、1つまたは複数の心不全症状指標HFCIによって、患者の変化している心不全症状を評価することになる。
【0045】
制御装置は、任意選択的に、1つまたは複数の警告ランプ(例えば、1つまたは複数の発光ダイオード)のような表示装置116を備えているとよい。この表示装置は、LCDのような表示スクリーンとして具現化されていてもよい。表示装置116の起動は、典型的には、心不全検出装置100によって得られた特定の心不全症状変化指標の評価に基づいて、制御装置により設定されるようになっている。表示装置は、情報を心不全検出装置100のユーザ、臨床医、または医師に視覚的に示すように、なっているとよい。また、表示装置116は、心不全検出装置100を操作するための図式的なユーザインタフェイスも表示するようになっているとよい。ユーザ、臨床医、または医師による心不全検出装置100の操作の制御は、制御装置またはプロセッサによって感知される入力スイッチ118の操作に基づいているとよい。
【0046】
任意選択的に、制御装置は、心不全検出装置100によるデータまたはメッセージを受信および/または送信する通信装置120も備えているとよい。例えば、この通信装置は、「Bluetooth」送受信機または「WIFI」送受信機のような無線送受信機であるとよい。また、この通信装置は、電話回線モデムおよび/またはネットワークカードのようなネットワーク通信装置であってもよく、インターネットを介して、直接的にまたは心不全検出装置が結合され得るコンピュータを通して、メッセージを送信するように、用いられてもよい。一般的に、通信装置120は、警告またはメッセージを、臨床医または医師が評価するのに用いられる装置122(例えば、医師が心不全検出装置100のような遠隔患者データ記録装置からのデータを精査することを可能にする多患者監視システム)に伝送するのに、用いられるとよい。これらのシステムでは、患者監視データを記録するためのデータベースが設けられている。臨床医または医師は、報告、または患者がより綿密な観察を必要としていることを示す警告、または入院させるべきであることを示す警告を受信することが可能である。
【0047】
制御装置104は、典型的には、プロセッサ114も備えているとよい。プロセッサ114は、特定の制御手順、例えば、ここにさらに詳細に述べるアルゴリズムを実行するように、構成されている。従って、制御装置は、集積チップ、メモリ、および/または他の制御命令、データ、または情報を記憶する他の媒体を備えているとよい。例えば、このような制御手順を含むプログラム化された命令が、装置のメモリ内の集積チップにコード化されているとよい。このような命令は、付加的または代替的に、適切なデータ記憶媒体を用いて、ソフトウエアまたはファームウエアとして取り込まれていてもよい。このような制御装置またはプロセッサを有する本装置を用いて、センサからのデータに基づいて、患者の症状と関連する多くの異なるパラメータを決定かつ解析することができる。すなわち、プロセッサは、心不全症状指標HFCI、またはここにさらに詳細に説明する実施形態に記載される心不全症状変化指標の評価を制御することが可能である。
【0048】
心不全検出装置100の制御装置104の手順またはアルゴリズムの一例が、図2のフローチャートに示されている。一般的に、心不全検出装置100は、前述したような少なくとも1つの流量センサまたは呼吸に関連する特性を導き出す装置によって、呼吸に関連する特性、例えば、患者の呼吸空気流を監視することが可能となっている。例えば、ステップ200では、患者の呼吸空気流が測定され、その測定値が制御装置のプロセッサに送られるようになっている。
【0049】
次いで、ステップ202では、制御装置104に組み込まれている解析アルゴリズムに基づき、心不全検出装置は、呼吸空気流の程度または他のセンサのデータから、1つまたは複数の呼吸に基づくパラメータを決定することになる。
【0050】
例えば、呼吸パラメータは、呼吸数、無呼吸の数、呼吸低下の数、または無呼吸−呼吸低下指数(AHI)であればよい。この目的を達成するために、センサからの連続的な空気流信号および/または他のセンサ入力に基づいて、プロセッサは、患者データのパターン、例えば、空気流信号のパターン、ECG信号のパターン、などを解析し、無呼吸および/または呼吸低下の発現を検出するようになっているとよい。無呼吸および呼吸低下を検出する方法および装置は、米国特許第5,704,345号に記載されている。この開示内容は、相互参照することによって、ここに含まれるものとする。「無呼吸」は、患者の呼吸が10秒を超えて停止する症状とみなされている。呼吸低下は、正常な換気の約30%〜約70%まで喚起が低下する症状として定義されている。AHIは、単日または特定の睡眠セッション中の特定の期間、例えば、1時間における無呼吸および呼吸低下の数として計算されるとよい。AHIの他の形態が、用いられてもよい。
【0051】
また、他の呼吸に基づくパラメータが決定されてもよい。例えば、プロセッサは、単日または特定の睡眠セッション中の特定の期間、例えば、1時間におけるチェーン・ストークス呼吸の数を決定するように、構成されていてもよい。1つの適切な測定として、チェーン・ストークスのエポック(epoch)の数の検出が挙げられる。流量信号からチェーン・ストークスのエポックを検出する例示的な手法が、国際特許出願PCT/ AU2005/001942(公開番号:WO2006/066337)に記載されている。この開示内容は、相互参照することによって、ここに含まれるものとする。任意選択的または代替的に、他のセンサを利用して、チェーン・ストークス呼吸(CSR)の事象を検出し、本技術の心不全変化指標と共に用いるようにしてもよい。例えば、CSRの存在を評価するために、酸素濃度が利用されてもよい。
【0052】
次いで、ステップ204では、制御装置104が、1つまたは複数の決定された呼吸パラメータおよび/または患者パラメータを1つまたは複数の閾値と比較するようになっている。典型的には、各閾値は、比較の結果が患者の心不全症状の変化、例えば、患者が急性代償障害を発現し始めることを示すように、選択されている。例えば、決定されたAHIのような呼吸パラメータが、患者の前回のAHI、すなわち、前回の時間フレーム、例えば、前回の1つまたは複数の監視セッションにおける患者の平均AHIと比較されるとよい。前回の決定されたAHIに対する現在のAHIの変化(例えば、増減またはある一定量の増減)が、心不全症状変化指標とみなされることになる。例えば、10倍以上の増加が、患者の心不全症状の変化を表すとみなされてもよい。AHIの変化を表すさらに複雑な閾値が、心不全症状変化指標として評価されてもよい。例えば、2日以上の連続的な監視セッションにおけるAHIの増加が、心不全症状変化指標HFCIとみなされてもよい。さらに、閾値は、AHIの変化または増加がいかに大きな影響を及ぼすかを考慮して、例えば、小さな変化または小さな増加(例えば、2倍以下の変化)を無視するように、選択されてもよい。
【0053】
代替的または付加的に、心不全変化指標は、決定されたチェーン・ストークス呼吸のパターンまたはエポックおよび1つまたは複数の閾値に基づいていてもよい。たとえば、現在のセッションにおけるチェーン・ストークスのエポックの総数が、呼吸パラメータとみなされ、患者の前回のチェーン・ストークスのエポックの総数、すなわち、前回の時間フレーム、例えば、前回の1つまたは複数の監視セッションにおける患者のチェーン・ストークスのエポックの平均数と比較されてもよい。前回の決定されたエポックの総数に対する現在のエポックの総数の変化(例えば、増減またはある一定量の増減)が、心不全症状指標とみなされてもよい。エポックの変化を表すさらに複雑な閾値が、心不全症状指標として評価されてもよい。例えば、2日以上の連続的な監視セッションにおけるエポックが増加し、後続の同様の連続的な時間フレームにわたって同程度の減少を生じないとき、このエポックの増加が、心不全症状指標とみなされてもよい。
【0054】
任意選択的に、心不全指標は、いくつかの閾値といくつかの呼吸パラメータまたはいくつかの患者パラメータとの比較の結果に基づいていてもよい。例えば、数セッションにわたるチェーン・ストークスのエポックの総数の増加を伴う数セッションにわたるAHIの増加が、一緒になって、心不全症状変化指標とみなされてもよい。
【0055】
いくつかの実施形態では、1つまたは複数の心不全症状指標は、心拍数、血圧、および/または血液酸素レベルの測定値を含む閾値比較に基づいていてもよい。このような実施形態の一例では、時間経過と共に変化するCO2に対するO2の測定された比率が、この比率の前回の測定値のような閾値と比較されてもよい。測定値のあるレベルの変化が、心不全変化指標とみなされてもよい。さらに他の患者パラメータまたは測定値が、本技術によって、心不全変化指標として用いられてもよい。適切な例として、心拍変動の大きさ(例えば、交感神経迷走神経バランスの程度)、心肺結合性(例えば、脈拍と呼吸との相関関係)、動脈血CO2分圧(経皮的CO2または呼気終端CO2を介する非侵襲的評価)、および/または1つまたは複数の指尖光電脈波から導かれる指数(例えば、相対的な呼吸努力および/またはその変動、動脈壁の硬化、心肺結合、HRV、など)が挙げられる。
【0056】
さらに、1つ以上のこれらの患者パラメータまたは測定値が、1つ以上の閾値と比較されてもよい。1つ以上のこれらの比較の結果が、1つの心不全変化指標として役立つようにされてもよいし、または1つ以上の他の呼吸に基づくパラメータと組み合わされて、1つの心不全症状変化指標として役立つようにされてもよい。例えば、数セッションにわたる患者の平均脈拍数の減少と同一セッション中のチェーン・ストークスのエポックの数の増加との組合せが、1つの心不全症状指標とみなされてもよい。
【0057】
これらの患者パラメータ、例えば、呼吸に基づくパラメータと関連する閾値は、うっ血性心不全患者の症状および変化の実験的な解析によって、決定されるとよい。
【0058】
本発明による器具一式または装置は、患者を監視し、さらに患者が睡眠中にも利用される便利な方法をもたらすようになっている。すなわち、図1の任意選択的なステップ206では、この装置が、心不全症状指標HFCIに基づき、患者の症状の変化が患者の心臓が悪化している状態であることを決定したとき、心不全症状変化指標を用いて、装置を起動させ、患者および/または臨床医に患者の心臓の状態を気付かせるのに適する形態の警告またはメッセージをもたらし、これによって、患者が必要な介護をより十分に受けることができるようになっている。
【0059】
システムの警告またはメッセージは、多くの形態を取ることが可能である。例えば、積極的な心不全症状変化指標に応じて、制御装置は、監視装置の表示ランプ(例えば、LEDまたは表示スクリーンまたはLCDのアイコン)を起動させてもよい。また、この指標の評価に関するより詳細なメッセージが、表示スクリーンに表示されてもよい。任意選択的に、制御装置は、付加的または代替的に、メッセージを臨床医または医師に送信してもよい。このようなメッセージは、有線または無線通信の形態にあるとよい。例えば、制御装置は、呼出システムを介して、例えば、呼出システムに自動的に電話回線でアクセスすることによって、メッセージを生成してもよい。制御装置は、自動的音声電話のメッセージを生成するように、構成されていてもよい。制御装置は、ファクス伝送によって、メッセージを送信してもよい。いくつかの実施形態では、制御装置は、eメールメッセージのようなインターネットメッセージングプロトコルを介して、または他のインターネットデータファイル転送プロトコルによって、メッセージを送信してもよい。これらのメッセージは、患者の情報機密を守るために、暗号化されていてもよい。典型的なメッセージは、患者の身元を特定しているとよい。このようなメッセージは、システムによって記録された変化のデータ、およびどのような他の記録された患者の情報を含んでいてもよい。メッセージは、潜在的な代償障害の事象の検出によって、患者が追加的な心不全の治療または評価を受けることが検討されるべきであることをさらに伝達するようなものであってもよい。
【0060】
従って、装置によって患者または医師に提示される表示または警告の例示的な実施形態は、図式的なメッセージまたはテキスト形式のメッセージのような警告メッセージであってもよい。このメッセージは、1つまたは複数のプログラム化された心不全症状変化指標HFCIの評価に基づいて、この装置または遠隔装置に表示されるようになっているとよい。例えば、警告メッセージは、測定されたチェーン・ストークスのエポックの総数の増加(例えば、前回の一連の日数(例えば、2日)におけるチェーン・ストークスのエポックの総数に対する20を超えるユニット数または他のユニット数の増加)に基づいているとよい。また、警告メッセージは、AHI指数の増加(例えば、前回の一連の日数(例えば、2日)におけるAHI指数の総数に対する10を超えるユニット数または他のユニット数の増加)に基づいていてもよい。このような1つまたは複数の心不全症状指数によって、1つまたは複数のメッセージを発することができる。さらに任意選択的に、メッセージは、これらの2つの例における増加の組合せに基づいていてもよい。具体的には、メッセージは、これらの2つの例における症状が一致したときのみ、発せられるようになっていてもよい。
【0061】
単純な警告メッセージが利用されてもよいが、患者の心不全症状を記述する高レベルの警告メッセージが生成されてもよい。例えば、多数の異なる心不全症状指標または繰り返される心不全症状指標を組み合わせ、検出された症状の重症度に基づく種々の異なるメッセージが発せられてもよい。例えば、ある日、1つの心不全症状指標によって、最初の警告メッセージが発せられたとする。しかし、次の日、AHIに関する呼吸パラメータおよびチェーン・ストークスのエポックに関する呼吸パラメータの両方を含む前述の組合せ条件に基づいて、異なるメッセージ、例えば、高レベルの緊急性を有するメッセージが生成されてもよい。このような実施形態では、第1のメッセージの後、第2のメッセージによって、患者が医学的検査のためにすぐに医師に連絡を取るべきであることが、より緊急に警告されることになる。このように、本装置は、各警告に関するデータを監視し、または記憶し、これによって、先の警告および/または心不全変化指標に基づいて、警告を漸次的に変更し、または生成するようになっているとよい。
【0062】
さらに、これらのメッセージの全ては、制御装置104によって、心不全検出装置100の表示装置116を介して患者に導かれと共に、通信装置120を介して医師に導かれることができるようになっているが、いくつかの実施形態では、これらのメッセージは、より選択的に導かれることができるようになっていてもよい。例えば、第1のメッセージは、そのメッセージを表示装置116に表示することなく、通信装置120を通して、医師システム122にのみ送信することによって、医師または臨床医にのみ送信されるようになっているとよい。しかし、より緊急のメッセージであるかもしれない第2のメッセージは、医師システム122に送信されると共に、表示装置116にも積極的に表示されるようになっているとよい。また、装置の制御装置によって制御される任意選択的なスピーカによる警報が、用いられてもよい。この警報の使用は、メッセージの緊急性によって決められるとよい。
【0063】
心不全症状指標の技術は、心不全検出装置100のような監視装置内に含まれているとよいが、他の装置と併用されてもよい。例えば、この技術は、患者の他の症状を監視するために用いられる装置内に組み込まれていてもよい。具体的には、この技術は、「APNEA LINK」(ResMed社)、「EMBLETTA」(Flaga社)、「RUSleepingTM」(Respironics社)および「E-series」(Compumedics社)などのような診断装置またはスクリーニング装置内に組み込まれていてもよい。任意選択的に、この技術は、非接触AHIスクリーナー(例えば、高周波エネルギーの低出力パルスによって、運動、呼吸、呼吸努力、および/または心拍を検出するBiancaMed社の生体運動センサ)のような非接触睡眠監視装置と併用されてもよい。
【0064】
さらに他の例では、心不全検出装置は、呼吸治療装置内に組み込まれていてもよい。具体的に、この技術は、「AUTOSET CS」を含むResMed社のAUTOSETシリーズの装置のような診断・治療装置、およびResMedの製「VPAP Adapt SV」のような適応サーボ換気装置内に組み込まれていてもよい。例えば、図3は、ここに述べた技術を組み込むことができる呼吸治療装置を示している。
【0065】
図3を参照すると、監視・治療装置400は、心不全検出装置100として機能し得るようになっているとよい。従って、この装置400は、図1の装置と同様、患者呼吸インターフェイス402、例えば、マスク409および送達チューブ410を備えているとよい。このような装置では、送達チューブ410は、検知チューブ110として機能するようになっているとよい。この監視・治療装置は、図1の装置に関して前述した構成部品に相当する、流量センサ406、制御装置404、表示装置416、スイッチ418、通信装置420、および診断センサ412も備えているとよい。この装置は、前述したように、生成したメッセージを医師システム422に伝送するようになっているとよい。
【0066】
しかし、図3の監視・治療装置400は、任意選択的に、サーボ制御ブロワー424のような流れ発生装置によって呼吸圧力治療をもたらすように、構成されていてもよい。この装置は、ブロワー424によって生じた圧力を測定する圧力変換器のような圧力センサ426をさらに備え、圧力の程度を表す圧力信号p(t)を生成するようになっているとよい。
【0067】
流量f(t)信号および圧力p(t)信号に基づいて、制御装置404は、プロセッサ414によって、ブロワー制御信号を生成するようになっている。例えば、この制御装置は、所望の圧力設定点を生成し、次いで、圧力センサによって測定された症状を設定点と比較することによって設定点に一致させるべく、ブロワーをサーボ制御するようになっているとよい。従って、制御装置404は、ブロワー424によって、患者インターフェイスに送達された圧力を制御して変化させることが可能となる。任意選択的に、このような圧力変化は、ブロワー速度を比較的一定に維持しながら、機械的な排気弁(図示せず)によって排気の増減を制御することによって、行われてもよい。このような制御装置またはプロセッサを有しているので、この装置は、適切な圧力送達の平均化を調整することによって、睡眠呼吸障害、チェーン・ストークス呼吸、または閉塞性睡眠無呼吸用の圧力治療(例えば、CPAP、APAP、バイレベルCPAP、Auto−VPAPなど)のような多くの異なる圧力治療による療法に用いられることが可能となる。
【0068】
この目的のために、本技術のいくつかの実施形態を規定し、該実施形態を用いる例示的な臨床的手順が、図4に示されている。ステップ528において、患者は、うっ血性心不全で、急性代償障害の危険があると診断されている。ステップ530では、患者は、睡眠呼吸障害(SDB)であるかどうかが判断され、または患者がSDBの治療を受けているかどうかが決定されることになる。もし患者がこの症状を有していなければ、ステップ538において、患者に対して、心不全治療装置100が、例えば、患者の睡眠中に用いられるとよい。代替的に、ステップ532において、もし患者が睡眠障害呼吸を有しているなら、患者は、チェーン・ストークス呼吸(CSR)または閉塞性睡眠無呼吸(OSA)を患っているかどうかが判断されるとよい。前者の場合、ステップ536において、患者に対して、CSRに対処する治療圧を生成することができる装置が用いられるとよい。代替的に、後者のOSAの場合、ステップ534において、患者に対して、OSAに対処する治療圧を生成することができる装置が用いられるとよい。ステップ540では、これらの装置の各々が、患者の呼吸に基づく情報を監視し、かつ解析し、これによって、図2のアルゴリズムに関して前述したような呼吸に基づくパラメータを決定することになる。ステップ542では、1つまたは複数の心不全症状指標の閾値が評価されるとよい。もし心不全症状指標が、患者が代償障害の事象のような心不全症状の悪化または変化を受けていることを示唆した場合、ステップ544において、警告が発せられるとよい。しかし、もし心不全症状指標がこのような症状の変化の存在を示唆しなかった場合、警告は発せられず、ステップ540に戻ることによって、装置は、監視および解析を継続することになる。このように、患者が必要とする他の装置の既存の構成部品を利用しながら、患者の必要性に応じて、本技術を異なる装置によって実現することが可能となる。
【0069】
図5に示されている本技術のいくつかの実施形態では、心不全症状指標の評価は、治療装置によって生じた呼吸治療と関連する圧力の程度に基づいていてもよい。このような治療装置として、例えば、適応サーボ換気装置、または中枢性無呼吸、呼吸低下、および/または閉塞性無呼吸のような呼吸事象を検出し、かつ対応する他の呼吸治療装置((例えば、自動圧調整SDB装置、自動呼気終末圧(EEP)設定装置、および/または換気を測定し、目標の換気を維持する装置)が挙げられる。従って、ステップ600では、圧力が、適応サーボ換気装置のような呼吸治療装置のセンサによって、測定されるとよい。ステップ602では、圧力の程度に基づいて、治療圧が決定されるとよい。例示的な治療圧の測定値として、ピーク呼気圧、送達された圧力治療の比率、メジアン圧力、および/または圧力補助のレベル、などが挙げられる。これらの圧力の程度は、セッションごとにまたは他の時間間隔で、装置によって測定されるとよい。例えば、このような測定値は、2000年1月4日に出願されたResMed 社に付与された米国特許第7,100,608号に記載されているように、治療セッション中に送達される95パーセンタイルの圧力を監視することによって、得られるとよい。なお、この特許の開示内容は、相互参照することによって、ここに含まれるものとする。ステップ604では、このような圧力の程度が監視され、かつ1つまたは複数の適切な閾値と比較され、心不全症状指標をもたらすようになっているとよい。数日または数カ月にわたるこのような圧力の程度の履歴が、検討されるとよい。例えば、1つまたは複数のこれらの圧力の程度および1つまたは複数の適切な閾値、例えば、前回の1つまたは複数のセッションにおけるものと比較された1つまたは複数のセッションにおけるある量の変化が、指標とみなされるとよい。従って、この指標は、前回の時間間隔または前回の1つまたは複数の治療セッションにおける1つまたは複数の圧力の程度に対する1つまたは複数の圧力の程度の増加を示す最新の傾向に基づいているとよく、その結果として、ステップ608において、警告を発するようになっているとよい。
【0070】
これらの指標は、前述した他の指標と組み合わされ、代償障害事象に関する高度の相乗的な早期の警告を生じさせるようになっていてもよい。例えば、圧力の増加または圧力の増加の傾向に基づく指標が、共通の一連の治療セッション中の無呼吸および/または呼吸低下の総数の変化に基づく指標と組み合わされてもよい。例えば、AHIおよび/または(図6において「AI」で示されている)無呼吸(例えば、閉塞性無呼吸および/または中枢性無呼吸)の総数の中程度または小さい増加または増加する傾向と、治療圧測定値の増加または増加する傾向と、の組合せは、もしこれらが同様の時間間隔中に検出されているなら、1つの組合せ心不全症状指標として機能することが可能である。数セッションにおける95パーセンタイル圧力の増加およびAHIまたはAIのいずれかの増加に基づいて、装置によって発せられる警告が、図6に示されている。また、この図に示されているように、本装置は、任意選択的に、特定の心不全変化指標と関連する解析された測定値を示すかまたは図式で説明するレポートを作成するようになっているとよい。
【0071】
いくつかの実施形態では、1つまたは複数の心不全症状指標に基づく代償障害の検出を示す正の表示を用いて、図5のステップ608に示されているように、呼吸治療装置によって与えられる自動化された療法の変更を制御するようになっているとよい。例えば、正の表示が得られた場合、この装置の治療制御手順は、流れ発生装置の制御を装置の圧力応答を変化させるように修正するようになっているとよい。例えば、療法プロトコルの修正が行われるとよい。1つのこのような実施形態では、この制御の変化によって、呼吸治療装置が、換気の測定値を目標換気と一致させるように、圧力変化を制御し始めることが可能になる。例えば、治療装置のプロセッサは、目標換気を満足させる治療圧を送達するように、流れ発生装置をサーボ制御することが可能である。目標換気は、医師によって予め定められていてもよいし、呼吸治療装置の学習モードによって、自動的に設定されるようになっていてもよい。このような装置は、典型的には、送達された喚起を測定し、この測定された喚起が目標換気を満たすことを確実にする方法によって、患者に供給される圧力を調整するようになっている。従って、もし患者の呼吸によって、測定された喚起が時間の経過と共に目標換気未満に低下し始めるかまたは目標換気を超えて上昇し始める場合、流れ発生装置は、供給される圧力補助物の増減によって、それぞれ、補うことになる。このようにして、自動設定SDB装置(例えば、自動圧調整型CPAPまたはバイレベル装置)が、1つまたはいくつかの代償障害事象の検出に応じて、サーボ制御された喚起装置として機能し始めるようになっているとよい。任意選択的に、圧力制御または圧力設定の他の変化が、1つまたは複数の心不全症状指標の正または負の表示に応じて、行われるようになっていてもよい。例えば、正の表示の後に負の表示が生じた場合、圧力治療制御プロトコルが、換気目標を実行するプロトコルから、自動圧調整型SDBプロトコルに戻されることになる。さらに他の例として、代償障害を示す正の表示によって、換気目標の実行を修正する制御がなされてもよい。例えば、この換気目標は、代償障害の付加的な検出に基づいて、増加されてもよい。1つのこのような実施形態では、計算された目標換気(例えば、長期にわたる換気測定値の90%)を実行する装置が、その目標値を(例えば、臨床医によって)予め定められ、かつ記録された目標換気、例えば、総肺胞換気の評価値に変化させるようになっているとよい。
【0072】
心不全症状指標を用いる技術をいくつかの実施形態において説明したが、これらの実施形態は、本技術の単なる例示にすぎないことを理解されたい。本明細書の精神および範囲内において、さらに他の修正が考案されてもよい。
【0073】
例えば、本技術では、一体型装置が想定されているが、装置をなす構成部品の手法は、システムの多数の構成部品間で共有されていてもよい。例えば、監視装置は、患者の呼吸データを単純に測定し、そのデータを他の処理システムに伝送するようになっていてもよい。次いで、第2の処理システムが、呼吸データを解析し、本技術の解析に用いられる呼吸パラメータを決定するようになっているとよい。また、第2の処理システムは、心不全症状指標を評価し、前述したような警告メッセージを、例えば、1つまたは複数の電子形態にある前述したメッセージを送信することによって、患者監視装置に戻し、次いで、装置に表示し、患者に警告を与えるようになっていてもよい。
【0074】
さらに他の例として、いくつかの実施形態では、装置またはシステムは、患者の心不全症状の回復を代表する変化を決定することも可能である。例えば、無呼吸、呼吸低下、チェーン・ストークス呼吸の数および/または期間の減少、および/または任意の呼吸パラメータおよび/または患者パラメータの他の決定された変化が、前述したように、1つまたは複数の心不全症状指標として機能することができる。この変化に基づいて、ユーザおよび/または医師に、患者の回復の結果として患者の医学的治療を修正する必要性(例えば、心不全に関連する投薬の減少、圧力治療または圧力治療プロトコルの減少または変更、など)を知らせる適切なメッセージが生成されてもよい。いくつかの実施形態では、検出された回復によって、さらに、治療の変化、例えば、呼吸治療装置の圧力治療設定または圧力治療プロトコルの変化が、制御されるようになっていてもよい。例えば、チェーン・ストークス呼吸、閉塞性睡眠無呼吸(例えば、CPAP、APAP、バイレベルCPAP)を治療するSDB装置、または無呼吸および/または障害事象を検出し、検出された事象を治療するように治療圧を設定する他の装置のように、回復の表示によって、換気目標を維持するための呼吸補助物を送達するプロトコルから、換気目標を維持するための呼吸補助物を送達しないプロトコルへの変化を、制御するようになっているとよい。
【0075】
本技術の精神および範囲から逸脱することなく、他の変更例がなされてもよい。
【符号の説明】
【0076】
100 心不全検出装置
102 患者呼吸インターフェイス
104 制御装置
106 流量センサ
108 カニューレ
110 検知チューブ
112 診断センサ
114 プロセッサ
116 表示装置
118 入力スイッチ
120 通信装置
122 装置
400 監視・治療装置
402 患者呼吸インターフェイス
404 制御装置
406 流量センサ
409 マスク
410 送達チューブ
412 診断センサ
414 プロセッサ
416 表示装置
418 スイッチ
420 通信装置
422 医師システム
424 サーボ制御ブロワー
426 圧力センサ
HFCI 心不全症状変化指標
f(t)流量信号
p(t)圧力信号
【技術分野】
【0001】
[関連出願の相互参照]
本出願は、2009年6月12日に出願された米国特許出願第12/483,357号および2008年7月25日に出願された米国仮特許出願第61/083,596号の出願日の利得を主張するものであり、これらの開示内容は、参照することによってここに含まれるものとする。
【0002】
[発明の分野]
本技術は、心不全の症状を検出し、治療する方法および装置に関するものである。
【背景技術】
【0003】
心不全またはうっ血性心不全(CHF)は、略500万のアメリカ人に影響を及ぼしている。CHFは、メドライン百科事典によれば、心臓が人体の要求を満たすのに十分な血液をもはや送り出すことができない人命に関わる症状として特徴付けられている。心不全は、突然に進展することもあるが、殆どの場合、慢性の長期的な疾患である。この疾患は、心臓の右側、左側、または両側を冒すことがある。心臓のポンプ作用が失われると、血液が、人体の他の領域、例えば、
肝臓、
胃腸菅および四肢(右側心不全の場合)、および
肺(左側心不全の場合)
内に逆流することがある。
【0004】
心不全を患うと、多くの器官が、十分な酸素および栄養を受けられなくなる。これによって、器官が損なわれ、適切に機能する器官の能力が低下することになる。心臓の両側が疾患したとき、人体の殆どの領域が悪影響を受ける可能性がある。
【0005】
心不全の一般的な原因は、緊張亢進(すなわち、高血圧)である。心不全の他の一般的な原因は、冠動脈疾患(例えば、心臓発作)である。心不全の他の構造的または機能的原因として、
心臓弁膜症、
うっ血性心臓病、
拡張型心筋症、
肺疾患、および
心臓腫瘍
が挙げられる。
【0006】
心不全は、年を経るにつれて、起こることが多くなる。心不全を発症させる危険因子として、肥満、糖尿病、喫煙、酒の乱用、またはコカインの使用が挙げられる。
【0007】
患者の心不全の症状を診断するのに役に立つ装置が知られている。例えば、撮像ツールが用いられることがある。これに関して、心不全の臨床診断を支援するのに、心エコー検査が一般的に用いられている。この解析は、超音波を用いて、一回拍出量(SV)を測定するようになっている。一回拍出量は、脈拍ごとに心室を出る心臓内の血液の量である。この解析は、拡張末期容量(EV)または拡張末期の血液の全量を測定するようになっていてもよい。この解析は、EVに対するSVの比率を決定するのに用いられてもよい。この比率は、駆出率(EF)として知られている値である。小児科では、左室収縮力は、収縮機能の好ましい尺度である。通常、EFは、50%から70%の間にあるべきである。しかし、収縮性心不全では、EVは、典型的には、40%未満に低下する。また、心エコー検査は、心臓弁膜症を識別し、心膜(すなわち、心臓を包囲する結合組織嚢)の状態を評価するのに、用いられてもよい。心エコー検査は、どのような治療、例えば、投薬、植込み型除細動器の挿入、または心臓再同期療法が患者の助けになるかを決定するのにも有用である。
【0008】
胸部X線は、CHFを診断するために頻繁に用いられている他のツールである。代償性患者の場合、この胸部X線によって、心胸郭比(胸郭に対する心臓の大きさの比率)として表わされる心臓肥大(心臓の際立った拡大)が見られることがある。左心室不全の場合には、血管再分配(「上葉血液迂回」または「上部の血管が太く見える現象(cephalization)」)、カーリー線、気管支の周囲の領域への細胞浸潤、および間質浮腫の兆候が見られることがある。
【0009】
不整脈、虚血性心臓疾患、左右心室肥大、および伝導遅延または異常(例えば、心臓左脚ブロック)の存在を識別するのに、心電図(ECC/EKG)が用いられてもよい。これらの結果は、心臓疾患の診断を行うときに、評価されるとよい。
【0010】
上記の疾患を診断するのに、血液検査が用いられてもよい。例えば、電解質(ナトリウム、カリウム)の測定値、腎臓機能試験、肝臓機能試験、および甲状腺機能試験の測定値、全血球計算値、および(感染症の可能性のある場合に現れることが多い)C反応性タンパクが、患者の症状を診断するのに用いられてもよい。心不全用の1つの特定の試験によって、B式ナトリウム利尿ペプチド(BNP)のレベルが測定されてもよい。高レベルのBNPは、心不全の存在を示唆することになる。BNPレベルは、呼吸困難を起こす他の疾患から、呼吸困難の原因としての心不全を区別することができる。もし心筋梗塞の可能性がある場合、心不全の診断に心臓マーカーが用いられてもよい。
【0011】
患者の心不全症状は、冠動脈疾患の結果として発現することがある。このような心不全症状は、心筋に血液をもたらす冠動脈の能力に左右されることになる。この場合、冠動脈へのカテーテル処置が、経皮的冠動脈介入またはバイパス手術による血行再建術を行うかどうかの可能性を識別するのに有用である。
【0012】
患者の心不全症状の進展を評価するのに、種々の措置を取ることができる。体液バランス、すなわち、体液の吸入/排出の計算は、患者の症状を監視するのに有用である。同様に、体液移動を反映する体重の変化が検討されてもよい。
【0013】
心不全の診断には、究極的な判断基準は、存在していない。フラミンガム心臓病研究から導かれたフラミンガム基準、ボストン基準、デューク基準、およびキリップ分類が、患者の心不全を評価する上で一般的に考慮されている体系である。
【0014】
心不全の機能的な分類は、ニューヨーク心臓協会による機能性分類(NYHAFC)にて定義された分類により、検討されてもよい。この分類システムによる格付けは、症候の重症度を等級化したもので、治療に対する患者の反応性を評価するのに用いることができる。このNYHAFCの格付けは、一般的に用いられているが、確実に再現されないことがある。
【0015】
NYHAFCシステムの分類(I〜IV)は、
【0016】
クラスI:どのような身体活動にも制限がない。日常的な身体活動から症候を窺うことができない。
【0017】
クラスII:身体活動に軽度から中程度の制限がある。患者は、安静時または中程度の運動では、寛ぐことができる。
【0018】
クラスIII:どのような身体活動も著しく制限される。患者は、安静時にのみ、寛ぐことができる。
【0019】
クラスIV:どのような身体的な活動も不快感をもたらし、安静時においても症候が生じる。
【0020】
米国心臓病学会/米国心臓協会の分科会は、2001年のガイドラインにおいて、心不全の4つの進行度を導入している。
【0021】
進行度A:この先、HFが発症する危険性は高いが、構造的な心臓障害は認められない。
【0022】
進行度B:構造的な心臓障害は認められるが、いかなる段階においても、症候が認められない。
【0023】
進行度C:潜在している構造的な心臓障害との関連において、心不全の既往症候または現症候が認められるが、医学的な治療によって対処されている。
【0024】
進行度D:病院の支援、心臓移植、または苦痛緩和医療を必要とする進行性疾患状態にある。
【発明の概要】
【発明が解決しようとする課題】
【0025】
当技術分野において、心不全の症状に対処する改良された技術および装置が必要とされていることは、明らかであろう。
【課題を解決するための手段】
【0026】
本技術のいくつかの例示的実施形態の態様は、うっ血性心不全の存在またはうっ血性心不全の症状の変化(例えば、悪化)を検出するシステムに関連している。一形態では、本技術は、患者の呼吸パラメータを決定し、かつ監視する装置を含んでいる。例えば、この装置は、患者の無呼吸および/または呼吸低下のパターンの変化、および/またはチェーン・ストークス呼吸の変化を監視するようになっている。この装置は、無呼吸、呼吸低下、および/またはチェーン・ストークス呼吸の数および/または期間の増大によって、患者の症状の変化または悪化を決定することが可能である。
【0027】
本技術のいくつかの実施形態における方法は、患者の呼吸空気流を測定し、次いで、この呼吸空気流に基づいて、心不全症状変化指標を決定することによって、患者の心不全症状を評価することを含んでいる。この指標は、患者の心不全症状についての情報を表している。
【0028】
本技術のいくつかの実施形態におけるシステムは、患者を監視し、患者の心不全症状を評価するようになっている。典型的なシステムは、患者インターフェイス、およびこの患者インターフェイスに連結された流量センサを備えているとよい。流量センサは、患者インターフェイスからの患者の呼吸空気流を代表する呼吸空気流信号を生成するようになっている。システムのプロセッサは、呼吸空気流信号からのデータに基づく心不全症状指標の決定を制御するように、構成されている。
【0029】
本技術のさらに他の実施形態における装置または器具一式は、患者を監視し、患者の心不全症状を評価するようになっている。この器具または装置は、センサが連結された患者呼吸インターフェイスを備えているとよい。このセンサは、患者の呼吸空気流を代表する信号を生成するようになっている。プロセッサが、この流量センサと連動するようになっているとよい。このプロセッサは、呼吸空気流信号に基づく心不全症状指標の決定を制御するようになっている。
【0030】
1つまたは複数の前述の実施形態では、本技術の患者/ユーザおよび/または患者を治療する医師に知らせる警告信号、警告灯、または警告メッセージが生成されるようになっているとよい。これらの実施形態の警告信号、警告灯、または警告メッセージは、生成され、次いで、患者の心不全症状の遠隔監視および遠隔通知を可能にするために、装置間に伝送されるようになっているとよい。警告信号、警告灯、および/または警告メッセージは、典型的には、心不全症状指標が評価されたときに、発せられるようになっている。
【0031】
本技術のいくつかの実施形態は、呼吸圧力治療中に患者の心不全症状を評価する方法を含んでいる。この方法は、センサによって、呼吸治療装置にて送達された治療圧の程度を測定することを含んでいるとよい。この方法は、プロセッサによって、圧力の程度に基づく心不全症状変化指標を決定することをさらに含んでいるとよい。この方法は、センサによって、患者の呼吸の程度を測定することをさらに含んでいるとよく、心不全症状変化指標の決定は、この呼吸の程度にさらに基づいているとよい。指標の決定は、任意選択的に、共通の時間間隔における圧力の程度の割合の増加および無呼吸またはAHIの総数の増加を検出する閾値比較を含んでいるとよい。いくつかの実施形態では、この方法は、1つまたは複数の決定された指標に応じて、呼吸治療装置の圧力療法の変化を制御することを含んでいてもよい。この制御の変化は、任意選択的に、目標換気を満たすように、換気補助の制御を開始することを含んでいてもよい。
【0032】
同様に、いくつかの実施形態は、呼吸圧力治療中、患者の心不全症状を評価する器具一式を含んでいてもよい。この器具一式は、呼吸治療装置によって送達された治療圧の程度を測定するセンサを備えているとよい。この器具一式のプロセッサは、圧力の程度に基づいて心不全症状変化指標を決定するようになっているとよい。プロセッサは、センサからのデータによって、患者の呼吸の程度を決定し、これによって、プロセッサは、呼吸の程度に基づいて心不全症状変化指標を決定することができるように、構成されていてもよい。任意選択的に、プロセッサは、共通の時間間隔における圧力の程度の割合の増加および無呼吸またはAHIの総数の増加を検出する閾値比較を行うようになっているとよい。いくつかの実施形態では、この器具一式は、プロセッサに連結された流れ発生装置を備えているとよく、プロセッサは、決定された指標に応じて呼吸治療装置の圧力療法の変化を制御するように、構成されているとよい。このような変化は、目標換気を満たすように、換気補助の制御を開始するようになっているとよい。
【0033】
前述の例示的実施形態の種々の態様は、さらに他の実施形態を実現するために、いくつかの他の例示的実施形態の態様と組み合わされてもよい
【0034】
本技術の他の特徴は、以下の詳細な説明に含まれる情報を検討することによって、明らかになるだろう。
【0035】
本技術は、単なる例示であって、制限するものではないが、添付の図面の各図に示されている。なお、図面では、同様の参照番号は、同様の要素を指すものとする。
【図面の簡単な説明】
【0036】
【図1】心不全症状指標をもたらす監視装置の例示的な構成部品を示す図である。
【図2】心不全患者の症状を検出するための心不全症状指標をもたらす装置の例示的な手順を示す図である。
【図3】圧力療法を患者にもたらす付加的な構成部品を有するさらに他の監視装置を示す図である。
【図4】本技術の心不全症状指標を含んでいる装置によって治療を行うための例示的な診断フローチャートである。
【図5】心不全患者の症状を検出するための心不全症状指標をもたらす装置の他の例示的な手順を示す図である。
【図6】本技術の例示的な心不全症状指標に基づく例示的な警告メッセージを示す図である。
【発明を実施するための形態】
【0037】
本技術は、心不全またはうっ血性心不全の危険またはこれらの疾患の症状が変化する危険のある患者を治療する方法および装置を含んでいる。例えば、心不全患者の内には、うっ血性心不全悪化を来している患者もいる。うっ血性心不全悪化は、代償障害性心不全(DHF)としても知られている。典型的には、急性代償障害は、結果的に、肺水腫を引き起こすことがある。この症状の治療は、通常、患者の入院が必要とされている。しかし、もし急性代償障害の可能性が、十分早期に、例えば、肺水瘍の発病の最も初期の段階において発見されたなら、入院を必要としない方法によって、この症状を治療する可能性がある。本技術の装置による心不全症状指標は、うっ血性心不全のこのような変化を検出し、患者の心不全症状に関して医学的な介入を必要とする可能性を患者または医療提供者に知らせる基礎をなすものである。
【0038】
本技術の1つまたは複数の心不全症状指標をもたらす装置の一実施形態が、図1に示されている。この実施形態では、心不全検出装置100が、(図1では「HFCI」で表わされている)心不全症状変化指標をもたらすようになっている。心不全検出装置100は、典型的には、患者呼吸インターフェイス102、制御装置104、および流量センサ106を備えている。患者呼吸インターフェイスは、典型的には、カニューレ108および/または検知チューブ110を備え、患者の口および/または患者の鼻孔を介して、患者の呼吸系からの空気流を受け、および/または検知するようになっている。代替的に、患者呼吸インターフェイスは、鼻マスク、鼻/口マスク、フルフェイスマスク、または鼻枕によって、具現化されていてもよい。
【0039】
流量センサ106は、患者呼吸インターフェイスに連結されていてもよい。この流量センサは、患者の呼吸流量を代表する信号を生成するものである。例えば、鼻カニューレ108または検知チューブ110に最も近い流れが、呼吸気流計および差圧変換器または一束のチューブまたはダクトを用いる装置のような同様の装置を用いて測定され、流量信号f(t)を得るようになっているとよい。代替的に、圧力センサが、流量センサとして用いられ、圧力の変化に基づいて、流量信号が生成されるようになっていてもよい。流量センサ106は、制御装置104のハウジング内に位置しているように図示されているが、任意選択的に、患者のより近くに、例えば、鼻カニューレ108内または検知チューブ110内に配置されていてもよい。呼吸流量信号を生成するための他の装置が、用いられてもよい。
【0040】
任意選択的に、心不全検出装置100は、付加的な診断センサ112を備えていてもよい。例えば、この装置は、酸素濃度計を備えていてもよい。酸素濃度計は、患者の血液酸素レベルを代表する信号を生成するようになっているとよい。酸素濃度計または監視装置の適切な例は、任意選択的に、国際特許出願PCT/AU2005/001543(公開番号:WO2006/037184)または国際特許出願PCT/AU1996/000218(公開番号:WO1996/032055)に開示されている装置のいずれであってもよい。なお、これらの開示内容は、相互参照することによって、ここに含まれるものとする。これらの国際特許出願に開示されているように、この監視装置は、患者の脈拍および/または血圧を測定するための血圧および/または脈拍監視装置を任意選択的にもたらすこともできる診断センサとして機能することが可能である。
【0041】
いくつかの実施形態では、診断センサは、ECG監視装置、例えば、BiancaMed社から市販されている「LifeScreen Apnea」監視装置を含んでいてもよい。このような装置は、心臓に関連する特性(例えば、ECG信号)を検出し、患者からのECG信号を分析することによって、患者が有している呼吸パラメータ(例えば、中枢性無呼吸または閉塞性無呼吸、呼吸低下、など)および他のパラメータ(例えば、不整脈)を決定するように、構成されているとよい。任意選択的に、これらのパラメータは、制御装置104に伝送されたECGデータに基づいて、制御装置104の分析アルゴリズムによって決定されてもよいし、または監視装置によって決定され、次いで、制御装置に伝達されるようになっていてもよい。
【0042】
さらに他の実施形態では、追加的または代替的に、診断センサは、非接触検出によって閉塞性無呼吸または中枢性無呼吸を検出する超音波スクリーン式センサを含んでいてもよい。例えば、このセンサ、すなわち、超音波センサを用いることによって、音波を監視し、センサによって測定された信号から、閉塞性無呼吸または中枢性無呼吸、呼吸低下、および他の呼吸パラメータを検出するようになっているとよい。このような非接触に基づく測定値は、ここにさらに詳細に述べるような患者の症状を監視するために、用いられるとよい。従って、これらのセンサからのデータは、制御装置104に伝送され、この制御装置によって用いられ、かつ解析されるようになっているとよい。このようなセンサは、接触式センサを用いることなく、または(このようなセンサを用いない場合に、患者の空気流をより直接的に測定する流量センサと共に用いられる)マスクまたはカニューレを用いることなく、本技術の心不全症状検出装置内に組み込まれていてもよい。従って、この実施形態では、診断検出のための患者の介入は、必要ではない。
【0043】
いくつかの実施形態では、診断センサは、運動センサを含んでいてもよい。例えば、患者の呼吸を表す運動信号を生成させるために、胸骨頚切痕センサまたはチェストバンドが用いられてもよい。他の適切なセンサの例として、国際特許出願PCT/AU1998/000358(公開番号:WO1998/052467)に開示されている運動検出装置が挙げられる。この開示内容は、相互参照することによって、ここに含まれるものとする。運動センサは、患者の呼吸の程度をもたらすものであればよく、前述したような呼吸パラメータを決定するとき、流量センサの代替装置として用いられてもよいし、または他の流量センサと併せて用いられてもよい。
【0044】
センサからの信号は、制御装置104に送信されるとよい。センサから供給される信号がデジタルの形態になく、制御装置がデジタル式の制御装置である場合、任意選択的なアナログ/デジタル(A/D)変換器/サンプラー(これは、単独の装置として、図示されていない)が利用されてもよい。1つまたは複数のセンサからの信号に基づいて、制御装置は、1つまたは複数の心不全症状指標HFCIによって、患者の変化している心不全症状を評価することになる。
【0045】
制御装置は、任意選択的に、1つまたは複数の警告ランプ(例えば、1つまたは複数の発光ダイオード)のような表示装置116を備えているとよい。この表示装置は、LCDのような表示スクリーンとして具現化されていてもよい。表示装置116の起動は、典型的には、心不全検出装置100によって得られた特定の心不全症状変化指標の評価に基づいて、制御装置により設定されるようになっている。表示装置は、情報を心不全検出装置100のユーザ、臨床医、または医師に視覚的に示すように、なっているとよい。また、表示装置116は、心不全検出装置100を操作するための図式的なユーザインタフェイスも表示するようになっているとよい。ユーザ、臨床医、または医師による心不全検出装置100の操作の制御は、制御装置またはプロセッサによって感知される入力スイッチ118の操作に基づいているとよい。
【0046】
任意選択的に、制御装置は、心不全検出装置100によるデータまたはメッセージを受信および/または送信する通信装置120も備えているとよい。例えば、この通信装置は、「Bluetooth」送受信機または「WIFI」送受信機のような無線送受信機であるとよい。また、この通信装置は、電話回線モデムおよび/またはネットワークカードのようなネットワーク通信装置であってもよく、インターネットを介して、直接的にまたは心不全検出装置が結合され得るコンピュータを通して、メッセージを送信するように、用いられてもよい。一般的に、通信装置120は、警告またはメッセージを、臨床医または医師が評価するのに用いられる装置122(例えば、医師が心不全検出装置100のような遠隔患者データ記録装置からのデータを精査することを可能にする多患者監視システム)に伝送するのに、用いられるとよい。これらのシステムでは、患者監視データを記録するためのデータベースが設けられている。臨床医または医師は、報告、または患者がより綿密な観察を必要としていることを示す警告、または入院させるべきであることを示す警告を受信することが可能である。
【0047】
制御装置104は、典型的には、プロセッサ114も備えているとよい。プロセッサ114は、特定の制御手順、例えば、ここにさらに詳細に述べるアルゴリズムを実行するように、構成されている。従って、制御装置は、集積チップ、メモリ、および/または他の制御命令、データ、または情報を記憶する他の媒体を備えているとよい。例えば、このような制御手順を含むプログラム化された命令が、装置のメモリ内の集積チップにコード化されているとよい。このような命令は、付加的または代替的に、適切なデータ記憶媒体を用いて、ソフトウエアまたはファームウエアとして取り込まれていてもよい。このような制御装置またはプロセッサを有する本装置を用いて、センサからのデータに基づいて、患者の症状と関連する多くの異なるパラメータを決定かつ解析することができる。すなわち、プロセッサは、心不全症状指標HFCI、またはここにさらに詳細に説明する実施形態に記載される心不全症状変化指標の評価を制御することが可能である。
【0048】
心不全検出装置100の制御装置104の手順またはアルゴリズムの一例が、図2のフローチャートに示されている。一般的に、心不全検出装置100は、前述したような少なくとも1つの流量センサまたは呼吸に関連する特性を導き出す装置によって、呼吸に関連する特性、例えば、患者の呼吸空気流を監視することが可能となっている。例えば、ステップ200では、患者の呼吸空気流が測定され、その測定値が制御装置のプロセッサに送られるようになっている。
【0049】
次いで、ステップ202では、制御装置104に組み込まれている解析アルゴリズムに基づき、心不全検出装置は、呼吸空気流の程度または他のセンサのデータから、1つまたは複数の呼吸に基づくパラメータを決定することになる。
【0050】
例えば、呼吸パラメータは、呼吸数、無呼吸の数、呼吸低下の数、または無呼吸−呼吸低下指数(AHI)であればよい。この目的を達成するために、センサからの連続的な空気流信号および/または他のセンサ入力に基づいて、プロセッサは、患者データのパターン、例えば、空気流信号のパターン、ECG信号のパターン、などを解析し、無呼吸および/または呼吸低下の発現を検出するようになっているとよい。無呼吸および呼吸低下を検出する方法および装置は、米国特許第5,704,345号に記載されている。この開示内容は、相互参照することによって、ここに含まれるものとする。「無呼吸」は、患者の呼吸が10秒を超えて停止する症状とみなされている。呼吸低下は、正常な換気の約30%〜約70%まで喚起が低下する症状として定義されている。AHIは、単日または特定の睡眠セッション中の特定の期間、例えば、1時間における無呼吸および呼吸低下の数として計算されるとよい。AHIの他の形態が、用いられてもよい。
【0051】
また、他の呼吸に基づくパラメータが決定されてもよい。例えば、プロセッサは、単日または特定の睡眠セッション中の特定の期間、例えば、1時間におけるチェーン・ストークス呼吸の数を決定するように、構成されていてもよい。1つの適切な測定として、チェーン・ストークスのエポック(epoch)の数の検出が挙げられる。流量信号からチェーン・ストークスのエポックを検出する例示的な手法が、国際特許出願PCT/ AU2005/001942(公開番号:WO2006/066337)に記載されている。この開示内容は、相互参照することによって、ここに含まれるものとする。任意選択的または代替的に、他のセンサを利用して、チェーン・ストークス呼吸(CSR)の事象を検出し、本技術の心不全変化指標と共に用いるようにしてもよい。例えば、CSRの存在を評価するために、酸素濃度が利用されてもよい。
【0052】
次いで、ステップ204では、制御装置104が、1つまたは複数の決定された呼吸パラメータおよび/または患者パラメータを1つまたは複数の閾値と比較するようになっている。典型的には、各閾値は、比較の結果が患者の心不全症状の変化、例えば、患者が急性代償障害を発現し始めることを示すように、選択されている。例えば、決定されたAHIのような呼吸パラメータが、患者の前回のAHI、すなわち、前回の時間フレーム、例えば、前回の1つまたは複数の監視セッションにおける患者の平均AHIと比較されるとよい。前回の決定されたAHIに対する現在のAHIの変化(例えば、増減またはある一定量の増減)が、心不全症状変化指標とみなされることになる。例えば、10倍以上の増加が、患者の心不全症状の変化を表すとみなされてもよい。AHIの変化を表すさらに複雑な閾値が、心不全症状変化指標として評価されてもよい。例えば、2日以上の連続的な監視セッションにおけるAHIの増加が、心不全症状変化指標HFCIとみなされてもよい。さらに、閾値は、AHIの変化または増加がいかに大きな影響を及ぼすかを考慮して、例えば、小さな変化または小さな増加(例えば、2倍以下の変化)を無視するように、選択されてもよい。
【0053】
代替的または付加的に、心不全変化指標は、決定されたチェーン・ストークス呼吸のパターンまたはエポックおよび1つまたは複数の閾値に基づいていてもよい。たとえば、現在のセッションにおけるチェーン・ストークスのエポックの総数が、呼吸パラメータとみなされ、患者の前回のチェーン・ストークスのエポックの総数、すなわち、前回の時間フレーム、例えば、前回の1つまたは複数の監視セッションにおける患者のチェーン・ストークスのエポックの平均数と比較されてもよい。前回の決定されたエポックの総数に対する現在のエポックの総数の変化(例えば、増減またはある一定量の増減)が、心不全症状指標とみなされてもよい。エポックの変化を表すさらに複雑な閾値が、心不全症状指標として評価されてもよい。例えば、2日以上の連続的な監視セッションにおけるエポックが増加し、後続の同様の連続的な時間フレームにわたって同程度の減少を生じないとき、このエポックの増加が、心不全症状指標とみなされてもよい。
【0054】
任意選択的に、心不全指標は、いくつかの閾値といくつかの呼吸パラメータまたはいくつかの患者パラメータとの比較の結果に基づいていてもよい。例えば、数セッションにわたるチェーン・ストークスのエポックの総数の増加を伴う数セッションにわたるAHIの増加が、一緒になって、心不全症状変化指標とみなされてもよい。
【0055】
いくつかの実施形態では、1つまたは複数の心不全症状指標は、心拍数、血圧、および/または血液酸素レベルの測定値を含む閾値比較に基づいていてもよい。このような実施形態の一例では、時間経過と共に変化するCO2に対するO2の測定された比率が、この比率の前回の測定値のような閾値と比較されてもよい。測定値のあるレベルの変化が、心不全変化指標とみなされてもよい。さらに他の患者パラメータまたは測定値が、本技術によって、心不全変化指標として用いられてもよい。適切な例として、心拍変動の大きさ(例えば、交感神経迷走神経バランスの程度)、心肺結合性(例えば、脈拍と呼吸との相関関係)、動脈血CO2分圧(経皮的CO2または呼気終端CO2を介する非侵襲的評価)、および/または1つまたは複数の指尖光電脈波から導かれる指数(例えば、相対的な呼吸努力および/またはその変動、動脈壁の硬化、心肺結合、HRV、など)が挙げられる。
【0056】
さらに、1つ以上のこれらの患者パラメータまたは測定値が、1つ以上の閾値と比較されてもよい。1つ以上のこれらの比較の結果が、1つの心不全変化指標として役立つようにされてもよいし、または1つ以上の他の呼吸に基づくパラメータと組み合わされて、1つの心不全症状変化指標として役立つようにされてもよい。例えば、数セッションにわたる患者の平均脈拍数の減少と同一セッション中のチェーン・ストークスのエポックの数の増加との組合せが、1つの心不全症状指標とみなされてもよい。
【0057】
これらの患者パラメータ、例えば、呼吸に基づくパラメータと関連する閾値は、うっ血性心不全患者の症状および変化の実験的な解析によって、決定されるとよい。
【0058】
本発明による器具一式または装置は、患者を監視し、さらに患者が睡眠中にも利用される便利な方法をもたらすようになっている。すなわち、図1の任意選択的なステップ206では、この装置が、心不全症状指標HFCIに基づき、患者の症状の変化が患者の心臓が悪化している状態であることを決定したとき、心不全症状変化指標を用いて、装置を起動させ、患者および/または臨床医に患者の心臓の状態を気付かせるのに適する形態の警告またはメッセージをもたらし、これによって、患者が必要な介護をより十分に受けることができるようになっている。
【0059】
システムの警告またはメッセージは、多くの形態を取ることが可能である。例えば、積極的な心不全症状変化指標に応じて、制御装置は、監視装置の表示ランプ(例えば、LEDまたは表示スクリーンまたはLCDのアイコン)を起動させてもよい。また、この指標の評価に関するより詳細なメッセージが、表示スクリーンに表示されてもよい。任意選択的に、制御装置は、付加的または代替的に、メッセージを臨床医または医師に送信してもよい。このようなメッセージは、有線または無線通信の形態にあるとよい。例えば、制御装置は、呼出システムを介して、例えば、呼出システムに自動的に電話回線でアクセスすることによって、メッセージを生成してもよい。制御装置は、自動的音声電話のメッセージを生成するように、構成されていてもよい。制御装置は、ファクス伝送によって、メッセージを送信してもよい。いくつかの実施形態では、制御装置は、eメールメッセージのようなインターネットメッセージングプロトコルを介して、または他のインターネットデータファイル転送プロトコルによって、メッセージを送信してもよい。これらのメッセージは、患者の情報機密を守るために、暗号化されていてもよい。典型的なメッセージは、患者の身元を特定しているとよい。このようなメッセージは、システムによって記録された変化のデータ、およびどのような他の記録された患者の情報を含んでいてもよい。メッセージは、潜在的な代償障害の事象の検出によって、患者が追加的な心不全の治療または評価を受けることが検討されるべきであることをさらに伝達するようなものであってもよい。
【0060】
従って、装置によって患者または医師に提示される表示または警告の例示的な実施形態は、図式的なメッセージまたはテキスト形式のメッセージのような警告メッセージであってもよい。このメッセージは、1つまたは複数のプログラム化された心不全症状変化指標HFCIの評価に基づいて、この装置または遠隔装置に表示されるようになっているとよい。例えば、警告メッセージは、測定されたチェーン・ストークスのエポックの総数の増加(例えば、前回の一連の日数(例えば、2日)におけるチェーン・ストークスのエポックの総数に対する20を超えるユニット数または他のユニット数の増加)に基づいているとよい。また、警告メッセージは、AHI指数の増加(例えば、前回の一連の日数(例えば、2日)におけるAHI指数の総数に対する10を超えるユニット数または他のユニット数の増加)に基づいていてもよい。このような1つまたは複数の心不全症状指数によって、1つまたは複数のメッセージを発することができる。さらに任意選択的に、メッセージは、これらの2つの例における増加の組合せに基づいていてもよい。具体的には、メッセージは、これらの2つの例における症状が一致したときのみ、発せられるようになっていてもよい。
【0061】
単純な警告メッセージが利用されてもよいが、患者の心不全症状を記述する高レベルの警告メッセージが生成されてもよい。例えば、多数の異なる心不全症状指標または繰り返される心不全症状指標を組み合わせ、検出された症状の重症度に基づく種々の異なるメッセージが発せられてもよい。例えば、ある日、1つの心不全症状指標によって、最初の警告メッセージが発せられたとする。しかし、次の日、AHIに関する呼吸パラメータおよびチェーン・ストークスのエポックに関する呼吸パラメータの両方を含む前述の組合せ条件に基づいて、異なるメッセージ、例えば、高レベルの緊急性を有するメッセージが生成されてもよい。このような実施形態では、第1のメッセージの後、第2のメッセージによって、患者が医学的検査のためにすぐに医師に連絡を取るべきであることが、より緊急に警告されることになる。このように、本装置は、各警告に関するデータを監視し、または記憶し、これによって、先の警告および/または心不全変化指標に基づいて、警告を漸次的に変更し、または生成するようになっているとよい。
【0062】
さらに、これらのメッセージの全ては、制御装置104によって、心不全検出装置100の表示装置116を介して患者に導かれと共に、通信装置120を介して医師に導かれることができるようになっているが、いくつかの実施形態では、これらのメッセージは、より選択的に導かれることができるようになっていてもよい。例えば、第1のメッセージは、そのメッセージを表示装置116に表示することなく、通信装置120を通して、医師システム122にのみ送信することによって、医師または臨床医にのみ送信されるようになっているとよい。しかし、より緊急のメッセージであるかもしれない第2のメッセージは、医師システム122に送信されると共に、表示装置116にも積極的に表示されるようになっているとよい。また、装置の制御装置によって制御される任意選択的なスピーカによる警報が、用いられてもよい。この警報の使用は、メッセージの緊急性によって決められるとよい。
【0063】
心不全症状指標の技術は、心不全検出装置100のような監視装置内に含まれているとよいが、他の装置と併用されてもよい。例えば、この技術は、患者の他の症状を監視するために用いられる装置内に組み込まれていてもよい。具体的には、この技術は、「APNEA LINK」(ResMed社)、「EMBLETTA」(Flaga社)、「RUSleepingTM」(Respironics社)および「E-series」(Compumedics社)などのような診断装置またはスクリーニング装置内に組み込まれていてもよい。任意選択的に、この技術は、非接触AHIスクリーナー(例えば、高周波エネルギーの低出力パルスによって、運動、呼吸、呼吸努力、および/または心拍を検出するBiancaMed社の生体運動センサ)のような非接触睡眠監視装置と併用されてもよい。
【0064】
さらに他の例では、心不全検出装置は、呼吸治療装置内に組み込まれていてもよい。具体的に、この技術は、「AUTOSET CS」を含むResMed社のAUTOSETシリーズの装置のような診断・治療装置、およびResMedの製「VPAP Adapt SV」のような適応サーボ換気装置内に組み込まれていてもよい。例えば、図3は、ここに述べた技術を組み込むことができる呼吸治療装置を示している。
【0065】
図3を参照すると、監視・治療装置400は、心不全検出装置100として機能し得るようになっているとよい。従って、この装置400は、図1の装置と同様、患者呼吸インターフェイス402、例えば、マスク409および送達チューブ410を備えているとよい。このような装置では、送達チューブ410は、検知チューブ110として機能するようになっているとよい。この監視・治療装置は、図1の装置に関して前述した構成部品に相当する、流量センサ406、制御装置404、表示装置416、スイッチ418、通信装置420、および診断センサ412も備えているとよい。この装置は、前述したように、生成したメッセージを医師システム422に伝送するようになっているとよい。
【0066】
しかし、図3の監視・治療装置400は、任意選択的に、サーボ制御ブロワー424のような流れ発生装置によって呼吸圧力治療をもたらすように、構成されていてもよい。この装置は、ブロワー424によって生じた圧力を測定する圧力変換器のような圧力センサ426をさらに備え、圧力の程度を表す圧力信号p(t)を生成するようになっているとよい。
【0067】
流量f(t)信号および圧力p(t)信号に基づいて、制御装置404は、プロセッサ414によって、ブロワー制御信号を生成するようになっている。例えば、この制御装置は、所望の圧力設定点を生成し、次いで、圧力センサによって測定された症状を設定点と比較することによって設定点に一致させるべく、ブロワーをサーボ制御するようになっているとよい。従って、制御装置404は、ブロワー424によって、患者インターフェイスに送達された圧力を制御して変化させることが可能となる。任意選択的に、このような圧力変化は、ブロワー速度を比較的一定に維持しながら、機械的な排気弁(図示せず)によって排気の増減を制御することによって、行われてもよい。このような制御装置またはプロセッサを有しているので、この装置は、適切な圧力送達の平均化を調整することによって、睡眠呼吸障害、チェーン・ストークス呼吸、または閉塞性睡眠無呼吸用の圧力治療(例えば、CPAP、APAP、バイレベルCPAP、Auto−VPAPなど)のような多くの異なる圧力治療による療法に用いられることが可能となる。
【0068】
この目的のために、本技術のいくつかの実施形態を規定し、該実施形態を用いる例示的な臨床的手順が、図4に示されている。ステップ528において、患者は、うっ血性心不全で、急性代償障害の危険があると診断されている。ステップ530では、患者は、睡眠呼吸障害(SDB)であるかどうかが判断され、または患者がSDBの治療を受けているかどうかが決定されることになる。もし患者がこの症状を有していなければ、ステップ538において、患者に対して、心不全治療装置100が、例えば、患者の睡眠中に用いられるとよい。代替的に、ステップ532において、もし患者が睡眠障害呼吸を有しているなら、患者は、チェーン・ストークス呼吸(CSR)または閉塞性睡眠無呼吸(OSA)を患っているかどうかが判断されるとよい。前者の場合、ステップ536において、患者に対して、CSRに対処する治療圧を生成することができる装置が用いられるとよい。代替的に、後者のOSAの場合、ステップ534において、患者に対して、OSAに対処する治療圧を生成することができる装置が用いられるとよい。ステップ540では、これらの装置の各々が、患者の呼吸に基づく情報を監視し、かつ解析し、これによって、図2のアルゴリズムに関して前述したような呼吸に基づくパラメータを決定することになる。ステップ542では、1つまたは複数の心不全症状指標の閾値が評価されるとよい。もし心不全症状指標が、患者が代償障害の事象のような心不全症状の悪化または変化を受けていることを示唆した場合、ステップ544において、警告が発せられるとよい。しかし、もし心不全症状指標がこのような症状の変化の存在を示唆しなかった場合、警告は発せられず、ステップ540に戻ることによって、装置は、監視および解析を継続することになる。このように、患者が必要とする他の装置の既存の構成部品を利用しながら、患者の必要性に応じて、本技術を異なる装置によって実現することが可能となる。
【0069】
図5に示されている本技術のいくつかの実施形態では、心不全症状指標の評価は、治療装置によって生じた呼吸治療と関連する圧力の程度に基づいていてもよい。このような治療装置として、例えば、適応サーボ換気装置、または中枢性無呼吸、呼吸低下、および/または閉塞性無呼吸のような呼吸事象を検出し、かつ対応する他の呼吸治療装置((例えば、自動圧調整SDB装置、自動呼気終末圧(EEP)設定装置、および/または換気を測定し、目標の換気を維持する装置)が挙げられる。従って、ステップ600では、圧力が、適応サーボ換気装置のような呼吸治療装置のセンサによって、測定されるとよい。ステップ602では、圧力の程度に基づいて、治療圧が決定されるとよい。例示的な治療圧の測定値として、ピーク呼気圧、送達された圧力治療の比率、メジアン圧力、および/または圧力補助のレベル、などが挙げられる。これらの圧力の程度は、セッションごとにまたは他の時間間隔で、装置によって測定されるとよい。例えば、このような測定値は、2000年1月4日に出願されたResMed 社に付与された米国特許第7,100,608号に記載されているように、治療セッション中に送達される95パーセンタイルの圧力を監視することによって、得られるとよい。なお、この特許の開示内容は、相互参照することによって、ここに含まれるものとする。ステップ604では、このような圧力の程度が監視され、かつ1つまたは複数の適切な閾値と比較され、心不全症状指標をもたらすようになっているとよい。数日または数カ月にわたるこのような圧力の程度の履歴が、検討されるとよい。例えば、1つまたは複数のこれらの圧力の程度および1つまたは複数の適切な閾値、例えば、前回の1つまたは複数のセッションにおけるものと比較された1つまたは複数のセッションにおけるある量の変化が、指標とみなされるとよい。従って、この指標は、前回の時間間隔または前回の1つまたは複数の治療セッションにおける1つまたは複数の圧力の程度に対する1つまたは複数の圧力の程度の増加を示す最新の傾向に基づいているとよく、その結果として、ステップ608において、警告を発するようになっているとよい。
【0070】
これらの指標は、前述した他の指標と組み合わされ、代償障害事象に関する高度の相乗的な早期の警告を生じさせるようになっていてもよい。例えば、圧力の増加または圧力の増加の傾向に基づく指標が、共通の一連の治療セッション中の無呼吸および/または呼吸低下の総数の変化に基づく指標と組み合わされてもよい。例えば、AHIおよび/または(図6において「AI」で示されている)無呼吸(例えば、閉塞性無呼吸および/または中枢性無呼吸)の総数の中程度または小さい増加または増加する傾向と、治療圧測定値の増加または増加する傾向と、の組合せは、もしこれらが同様の時間間隔中に検出されているなら、1つの組合せ心不全症状指標として機能することが可能である。数セッションにおける95パーセンタイル圧力の増加およびAHIまたはAIのいずれかの増加に基づいて、装置によって発せられる警告が、図6に示されている。また、この図に示されているように、本装置は、任意選択的に、特定の心不全変化指標と関連する解析された測定値を示すかまたは図式で説明するレポートを作成するようになっているとよい。
【0071】
いくつかの実施形態では、1つまたは複数の心不全症状指標に基づく代償障害の検出を示す正の表示を用いて、図5のステップ608に示されているように、呼吸治療装置によって与えられる自動化された療法の変更を制御するようになっているとよい。例えば、正の表示が得られた場合、この装置の治療制御手順は、流れ発生装置の制御を装置の圧力応答を変化させるように修正するようになっているとよい。例えば、療法プロトコルの修正が行われるとよい。1つのこのような実施形態では、この制御の変化によって、呼吸治療装置が、換気の測定値を目標換気と一致させるように、圧力変化を制御し始めることが可能になる。例えば、治療装置のプロセッサは、目標換気を満足させる治療圧を送達するように、流れ発生装置をサーボ制御することが可能である。目標換気は、医師によって予め定められていてもよいし、呼吸治療装置の学習モードによって、自動的に設定されるようになっていてもよい。このような装置は、典型的には、送達された喚起を測定し、この測定された喚起が目標換気を満たすことを確実にする方法によって、患者に供給される圧力を調整するようになっている。従って、もし患者の呼吸によって、測定された喚起が時間の経過と共に目標換気未満に低下し始めるかまたは目標換気を超えて上昇し始める場合、流れ発生装置は、供給される圧力補助物の増減によって、それぞれ、補うことになる。このようにして、自動設定SDB装置(例えば、自動圧調整型CPAPまたはバイレベル装置)が、1つまたはいくつかの代償障害事象の検出に応じて、サーボ制御された喚起装置として機能し始めるようになっているとよい。任意選択的に、圧力制御または圧力設定の他の変化が、1つまたは複数の心不全症状指標の正または負の表示に応じて、行われるようになっていてもよい。例えば、正の表示の後に負の表示が生じた場合、圧力治療制御プロトコルが、換気目標を実行するプロトコルから、自動圧調整型SDBプロトコルに戻されることになる。さらに他の例として、代償障害を示す正の表示によって、換気目標の実行を修正する制御がなされてもよい。例えば、この換気目標は、代償障害の付加的な検出に基づいて、増加されてもよい。1つのこのような実施形態では、計算された目標換気(例えば、長期にわたる換気測定値の90%)を実行する装置が、その目標値を(例えば、臨床医によって)予め定められ、かつ記録された目標換気、例えば、総肺胞換気の評価値に変化させるようになっているとよい。
【0072】
心不全症状指標を用いる技術をいくつかの実施形態において説明したが、これらの実施形態は、本技術の単なる例示にすぎないことを理解されたい。本明細書の精神および範囲内において、さらに他の修正が考案されてもよい。
【0073】
例えば、本技術では、一体型装置が想定されているが、装置をなす構成部品の手法は、システムの多数の構成部品間で共有されていてもよい。例えば、監視装置は、患者の呼吸データを単純に測定し、そのデータを他の処理システムに伝送するようになっていてもよい。次いで、第2の処理システムが、呼吸データを解析し、本技術の解析に用いられる呼吸パラメータを決定するようになっているとよい。また、第2の処理システムは、心不全症状指標を評価し、前述したような警告メッセージを、例えば、1つまたは複数の電子形態にある前述したメッセージを送信することによって、患者監視装置に戻し、次いで、装置に表示し、患者に警告を与えるようになっていてもよい。
【0074】
さらに他の例として、いくつかの実施形態では、装置またはシステムは、患者の心不全症状の回復を代表する変化を決定することも可能である。例えば、無呼吸、呼吸低下、チェーン・ストークス呼吸の数および/または期間の減少、および/または任意の呼吸パラメータおよび/または患者パラメータの他の決定された変化が、前述したように、1つまたは複数の心不全症状指標として機能することができる。この変化に基づいて、ユーザおよび/または医師に、患者の回復の結果として患者の医学的治療を修正する必要性(例えば、心不全に関連する投薬の減少、圧力治療または圧力治療プロトコルの減少または変更、など)を知らせる適切なメッセージが生成されてもよい。いくつかの実施形態では、検出された回復によって、さらに、治療の変化、例えば、呼吸治療装置の圧力治療設定または圧力治療プロトコルの変化が、制御されるようになっていてもよい。例えば、チェーン・ストークス呼吸、閉塞性睡眠無呼吸(例えば、CPAP、APAP、バイレベルCPAP)を治療するSDB装置、または無呼吸および/または障害事象を検出し、検出された事象を治療するように治療圧を設定する他の装置のように、回復の表示によって、換気目標を維持するための呼吸補助物を送達するプロトコルから、換気目標を維持するための呼吸補助物を送達しないプロトコルへの変化を、制御するようになっているとよい。
【0075】
本技術の精神および範囲から逸脱することなく、他の変更例がなされてもよい。
【符号の説明】
【0076】
100 心不全検出装置
102 患者呼吸インターフェイス
104 制御装置
106 流量センサ
108 カニューレ
110 検知チューブ
112 診断センサ
114 プロセッサ
116 表示装置
118 入力スイッチ
120 通信装置
122 装置
400 監視・治療装置
402 患者呼吸インターフェイス
404 制御装置
406 流量センサ
409 マスク
410 送達チューブ
412 診断センサ
414 プロセッサ
416 表示装置
418 スイッチ
420 通信装置
422 医師システム
424 サーボ制御ブロワー
426 圧力センサ
HFCI 心不全症状変化指標
f(t)流量信号
p(t)圧力信号
【特許請求の範囲】
【請求項1】
患者の心不全症状を評価する方法において、
前記患者の呼吸の程度を測定するステップと、
前記呼吸の程度に基づいて、心不全症状変化指標をプロセッサによって決定するステップであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、ステップと、
を含んでいることを特徴とする方法。
【請求項2】
前記心不全症状指標の前記決定は、呼吸空気流の程度から決定された呼吸パラメータの閾値比較を含んでいることを特徴とする請求項1に記載の方法。
【請求項3】
前記閾値比較は、急性代償障害を表す前記呼吸パラメータの変化を代表する閾値を含んでいることを特徴とする請求項2に記載の方法。
【請求項4】
前記呼吸パラメータは、無呼吸−呼吸低下指数であることを特徴とする請求項3に記載の方法。
【請求項5】
前記呼吸パラメータは、チェーン・ストークス呼吸パターン指数であることを特徴とする請求項3に記載の方法。
【請求項6】
前記心不全症状変化指標に基づいて、警告を生成するステップをさらに含んでいることを特徴とする請求項2に記載の方法。
【請求項7】
前記警告は、励起光を含んでいることを特徴とする請求項6に記載の方法。
【請求項8】
前記警告は、メッセージを含んでいることを特徴とする請求項6に記載の方法。
【請求項9】
前記心不全症状指標の決定の結果を表すデータを含む電子メッセージを伝送するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項10】
前記呼吸空気流の測定中に、呼吸可能な気体を大気圧を超える圧力で前記患者に送達するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項11】
前記心不全症状指標の前記決定は、呼吸空気流の前記程度から決定された複数の呼吸パラメータを含む複数の閾値比較を含んでいることを特徴とする請求項1に記載の方法。
【請求項12】
前記呼吸パラメータは、前記患者の1つまたは複数の無呼吸および呼吸低下を代表するデータ、および前記患者の1つまたは複数のチェーン・ストークスのエポックを代表するデータを含んでいることを特徴とする請求項11に記載の方法。
【請求項13】
超音波検出装置によって決定されたデータに基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項14】
測定された心拍変動の大きさに基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項15】
交感神経迷走神経バランスの程度に基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項16】
患者の血液内の気体の程度に基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項17】
指尖光電脈波から導かれた程度に基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項16に記載の方法。
【請求項18】
患者を監視し、患者の心不全症状を評価する装置は、
患者インターフェイスと、
患者の呼吸の特性に関連する信号を生成するセンサと、
前記センサに連結されたプロセッサであって、前記プロセッサは、呼吸の前記特性に基づく心不全症状変化指標の決定を制御するように構成されており、前記指標は、前記患者の心不全症状の変化についての情報を表している、プロセッサと、
を備えていることを特徴とする装置。
【請求項19】
前記プロセッサは、呼吸の前記特性から前記プロセッサによって決定された呼吸パラメータの閾値比較を行うように構成されており、前記比較の結果によって、心不全症状メッセージが発せられるようになっていることを特徴とする請求項18に記載の装置。
【請求項20】
前記閾値比較は、急性代償障害を表す前記呼吸パラメータの変化を代表する閾値を含んでいることを特徴とする請求項19に記載の装置。
【請求項21】
前記呼吸パラメータは、無呼吸−呼吸低下指数であることを特徴とする請求項20に記載の装置。
【請求項22】
前記呼吸パラメータは、チェーン・ストークス呼吸パターン指数であることを特徴とする請求項20に記載の装置。
【請求項23】
前記プロセッサは、前記心不全症状変化指標に基づいて、警告を発するようになっていることを特徴とする請求項19に記載の装置。
【請求項24】
前記警告は、光信号またはメッセージを含んでいることを特徴とする請求項23に記載の装置。
【請求項25】
前記メッセージは、伝送される電子メッセージを含んでいることを特徴とする請求項23に記載の装置。
【請求項26】
前記プロセッサに連結された送受信機をさらに備え、前記プロセッサは、前記心不全症状指標を表すデータを含むメッセージの伝送を制御するように、さらに構成されていることを特徴とする請求項18に記載の装置。
【請求項27】
前記プロセッサおよび前記患者インターフェイスに連結された流れ発生装置をさらに備え、前記プロセッサは、呼吸可能な気体の流れを大気圧を超える圧力で前記患者インターフェイスに向けて生じさせるのを制御するように、構成されていることを特徴とする請求項18に記載の装置。
【請求項28】
前記プロセッサは、呼吸空気流の程度から決定された複数の呼吸パラメータを含む複数の閾値比較によって、前記心不全症状変化指標を決定するように構成されており、呼吸の前記特性は、呼吸空気流の前記程度であることを特徴とする請求項18に記載の装置。
【請求項29】
前記呼吸パラメータは、前記患者の1つまたは複数の無呼吸および呼吸低下を代表するデータ、および前記患者の1つまたは複数のチェーン・ストークスのエポックを代表するデータを含んでいることを特徴とする請求項28に記載の装置。
【請求項30】
前記プロセッサは、酸素濃度の程度を含む閾値比較によって前記心不全症状変化指標を決定するように構成されており、呼吸の前記特性は、前記酸素濃度の程度であることを特徴とする請求項18に記載の装置。
【請求項31】
超音波検出装置をさらに備え、前記プロセッサは、前記超音波検出装置によって測定されたデータに基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項18に記載の装置。
【請求項32】
前記プロセッサは、測定された心拍変動の大きさに基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項18に記載の装置。
【請求項33】
前記プロセッサは、交感神経迷走神経バランスの程度に基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項18に記載の装置。
【請求項34】
前記プロセッサは、患者の血液内気体の程度に基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項81に記載の装置。
【請求項35】
気体の前記程度を導く指尖光電脈波をさらに含んでいることを特徴とする請求項34に記載の装置。
【請求項36】
患者を監視し、患者の心不全症状を評価する装置において、
前記患者の呼吸特性の程度を測定するセンサ手段と、
前記センサ手段によって生成された前記程度に基づいて、呼吸パラメータを決定する呼吸解析手段と、
少なくとも前記呼吸パラメータを評価し、前記患者のうっ血性心不全症状の変化を表す心不全症状変化指標を生成する解析手段と、
を備えていることを特徴とする装置。
【請求項37】
前記心不全症状変化指標を表すメッセージを伝送する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項38】
前記心不全症状変化指標に基づいて、前記装置のユーザを警告する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項39】
加圧された呼吸可能な気体を前記患者に送達する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項40】
前記心不全症状変化指標に基づいて、前記装置の医師を警告する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項41】
患者を監視し、患者の心不全症状を評価するシステムにおいて、
患者インターフェイスと、
前記患者インターフェイスに連結された流量センサであって、前記患者の呼吸空気流を代表する呼吸空気流信号を生成する、流量センサと、
前記呼吸空気流信号からのデータに基づく心不全症状変化指標の決定を制御するように構成されたプロセッサであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、プロセッサと、
を備えていることを特徴とするシステム。
【請求項42】
前記プロセッサは、前記呼吸空気流信号の前記データから前記プロセッサによって決定された呼吸パラメータの閾値比較を行うように構成されており、前記比較の結果によって、心不全症状のメッセージが発せられるようになっていることを特徴とする請求項41に記載のシステム。
【請求項43】
前記閾値比較は、急性代償障害を表す前記呼吸パラメータの変化を代表する閾値を含んでいることを特徴とする請求項42に記載のシステム。
【請求項44】
前記呼吸パラメータは、無呼吸−呼吸低下指数であることを特徴とする請求項43に記載のシステム。
【請求項45】
前記呼吸パラメータは、チェーン・ストークス呼吸パターン指数であることを特徴とする請求項43に記載のシステム。
【請求項46】
前記プロセッサは、前記心不全症状指標に基づいて、警告を発するようになっていることを特徴とする請求項41に記載のシステム。
【請求項47】
前記警告は、光励起信号を含んでいることを特徴とする請求項46に記載のシステム。
【請求項48】
前記警告は、伝送される電子メッセージを含み、前記メッセージは、前記心不全症状変化指標を表すデータを含んでいることを特徴とする請求項46に記載のシステム。
【請求項49】
前記患者インターフェイスに連結された流れ発生装置をさらに備え、前記流れ発生装置は、呼吸可能な気体の流れを大気圧を超える圧力で前記患者インターフェイスに向かって生じさせるのを制御するように、構成されていることを特徴とする請求項41に記載のシステム。
【請求項50】
前記プロセッサは、呼吸空気流の前記程度から決定された複数の呼吸パラメータを含む複数の閾値比較によって、前記心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項51】
前記呼吸パラメータは、患者の1つまたは複数の無呼吸および呼吸低下を代表するデータ、および患者の1つまたは複数のチェーン・ストークスのエポックを代表するデータを含んでいることを特徴とする請求項50に記載のシステム。
【請求項52】
超音波検出装置をさらに備え、前記プロセッサは、前記超音波検出装置によって決定されたデータに基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項53】
前記プロセッサは、測定された心拍変動の大きさに基づいて心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項54】
前記プロセッサは、交感神経迷走神経バランスの程度に基づいて心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項55】
前記プロセッサは、患者の血液内の気体の程度に基づいて心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項56】
気体の前記程度を導く指尖光電脈波をさらに含んでいることを特徴とする請求項55に記載のシステム。
【請求項57】
呼吸圧力治療中に患者の心不全症状を評価する方法において、
呼吸治療装置に送達される治療圧力の程度をセンサによって決定するステップと、
前記圧力の程度に基づいて、心不全症状変化指標をプロセッサによって決定するステップであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、ステップと、
を含んでいることを特徴とする方法。
【請求項58】
前記患者の呼吸の程度をセンサによって測定するステップをさらに含み、
前記心不全症状変化指標の前記決定は、前記呼吸の程度にさらに基づいていることを特徴とする請求項57に記載の方法。
【請求項59】
前記心不全症状変化指標の前記決定は、共通の時間間隔における圧力の前記程度の割合の増大およびAHIまたは無呼吸の総数の増大を検出する閾値比較を含んでいることを特徴とする請求項58に記載の方法。
【請求項60】
前記心不全症状変化指標に応じて、前記呼吸治療装置の圧力療法の変化を制御するステップをさらに含んでいることを特徴とする請求項59に記載の方法。
【請求項61】
前記圧力療法の前記変化は、目的換気を満たすように換気補助の制御を開始することを含んでいることを特徴とする請求項60に記載の方法。
【請求項62】
呼吸圧力治療中に患者の心不全症状を評価する装置において、
呼吸治療装置によって送達される治療圧の程度を決定するセンサと、
圧力の前記程度に基づいて、心不全症状変化指標を決定するプロセッサであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、プロセッサと、
を備えていることを特徴とする装置。
【請求項63】
前記プロセッサは、センサからのデータによって、前記患者の呼吸の程度を決定するように構成され、
前記プロセッサは、前記心不全症状変化指標を前記呼吸の程度に基づいて決定するように構成されていることを特徴とする請求項62に記載の装置。
【請求項64】
前記プロセッサは、共通の時間間隔における圧力の前記程度の割合の増大および無呼吸またはAHIの総数の増大を検出する閾値比較を行うようになっていることを特徴とする請求項63に記載の装置。
【請求項65】
前記プロセッサに連結された流れ発生装置をさらに備え、前記プロセッサは、前記心不全症状変化指標に応じて、前記呼吸治療装置の圧力療法の変化を制御するように構成されていることを特徴とする請求項64に記載の装置。
【請求項66】
前記圧力療法の前記変化は、目的換気を満たすように換気補助の制御を開始することを含んでいることを特徴とする請求項65に記載の装置。
【請求項1】
患者の心不全症状を評価する方法において、
前記患者の呼吸の程度を測定するステップと、
前記呼吸の程度に基づいて、心不全症状変化指標をプロセッサによって決定するステップであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、ステップと、
を含んでいることを特徴とする方法。
【請求項2】
前記心不全症状指標の前記決定は、呼吸空気流の程度から決定された呼吸パラメータの閾値比較を含んでいることを特徴とする請求項1に記載の方法。
【請求項3】
前記閾値比較は、急性代償障害を表す前記呼吸パラメータの変化を代表する閾値を含んでいることを特徴とする請求項2に記載の方法。
【請求項4】
前記呼吸パラメータは、無呼吸−呼吸低下指数であることを特徴とする請求項3に記載の方法。
【請求項5】
前記呼吸パラメータは、チェーン・ストークス呼吸パターン指数であることを特徴とする請求項3に記載の方法。
【請求項6】
前記心不全症状変化指標に基づいて、警告を生成するステップをさらに含んでいることを特徴とする請求項2に記載の方法。
【請求項7】
前記警告は、励起光を含んでいることを特徴とする請求項6に記載の方法。
【請求項8】
前記警告は、メッセージを含んでいることを特徴とする請求項6に記載の方法。
【請求項9】
前記心不全症状指標の決定の結果を表すデータを含む電子メッセージを伝送するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項10】
前記呼吸空気流の測定中に、呼吸可能な気体を大気圧を超える圧力で前記患者に送達するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項11】
前記心不全症状指標の前記決定は、呼吸空気流の前記程度から決定された複数の呼吸パラメータを含む複数の閾値比較を含んでいることを特徴とする請求項1に記載の方法。
【請求項12】
前記呼吸パラメータは、前記患者の1つまたは複数の無呼吸および呼吸低下を代表するデータ、および前記患者の1つまたは複数のチェーン・ストークスのエポックを代表するデータを含んでいることを特徴とする請求項11に記載の方法。
【請求項13】
超音波検出装置によって決定されたデータに基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項14】
測定された心拍変動の大きさに基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項15】
交感神経迷走神経バランスの程度に基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項16】
患者の血液内の気体の程度に基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項1に記載の方法。
【請求項17】
指尖光電脈波から導かれた程度に基づいて、心不全症状変化指標を決定するステップをさらに含んでいることを特徴とする請求項16に記載の方法。
【請求項18】
患者を監視し、患者の心不全症状を評価する装置は、
患者インターフェイスと、
患者の呼吸の特性に関連する信号を生成するセンサと、
前記センサに連結されたプロセッサであって、前記プロセッサは、呼吸の前記特性に基づく心不全症状変化指標の決定を制御するように構成されており、前記指標は、前記患者の心不全症状の変化についての情報を表している、プロセッサと、
を備えていることを特徴とする装置。
【請求項19】
前記プロセッサは、呼吸の前記特性から前記プロセッサによって決定された呼吸パラメータの閾値比較を行うように構成されており、前記比較の結果によって、心不全症状メッセージが発せられるようになっていることを特徴とする請求項18に記載の装置。
【請求項20】
前記閾値比較は、急性代償障害を表す前記呼吸パラメータの変化を代表する閾値を含んでいることを特徴とする請求項19に記載の装置。
【請求項21】
前記呼吸パラメータは、無呼吸−呼吸低下指数であることを特徴とする請求項20に記載の装置。
【請求項22】
前記呼吸パラメータは、チェーン・ストークス呼吸パターン指数であることを特徴とする請求項20に記載の装置。
【請求項23】
前記プロセッサは、前記心不全症状変化指標に基づいて、警告を発するようになっていることを特徴とする請求項19に記載の装置。
【請求項24】
前記警告は、光信号またはメッセージを含んでいることを特徴とする請求項23に記載の装置。
【請求項25】
前記メッセージは、伝送される電子メッセージを含んでいることを特徴とする請求項23に記載の装置。
【請求項26】
前記プロセッサに連結された送受信機をさらに備え、前記プロセッサは、前記心不全症状指標を表すデータを含むメッセージの伝送を制御するように、さらに構成されていることを特徴とする請求項18に記載の装置。
【請求項27】
前記プロセッサおよび前記患者インターフェイスに連結された流れ発生装置をさらに備え、前記プロセッサは、呼吸可能な気体の流れを大気圧を超える圧力で前記患者インターフェイスに向けて生じさせるのを制御するように、構成されていることを特徴とする請求項18に記載の装置。
【請求項28】
前記プロセッサは、呼吸空気流の程度から決定された複数の呼吸パラメータを含む複数の閾値比較によって、前記心不全症状変化指標を決定するように構成されており、呼吸の前記特性は、呼吸空気流の前記程度であることを特徴とする請求項18に記載の装置。
【請求項29】
前記呼吸パラメータは、前記患者の1つまたは複数の無呼吸および呼吸低下を代表するデータ、および前記患者の1つまたは複数のチェーン・ストークスのエポックを代表するデータを含んでいることを特徴とする請求項28に記載の装置。
【請求項30】
前記プロセッサは、酸素濃度の程度を含む閾値比較によって前記心不全症状変化指標を決定するように構成されており、呼吸の前記特性は、前記酸素濃度の程度であることを特徴とする請求項18に記載の装置。
【請求項31】
超音波検出装置をさらに備え、前記プロセッサは、前記超音波検出装置によって測定されたデータに基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項18に記載の装置。
【請求項32】
前記プロセッサは、測定された心拍変動の大きさに基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項18に記載の装置。
【請求項33】
前記プロセッサは、交感神経迷走神経バランスの程度に基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項18に記載の装置。
【請求項34】
前記プロセッサは、患者の血液内気体の程度に基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項81に記載の装置。
【請求項35】
気体の前記程度を導く指尖光電脈波をさらに含んでいることを特徴とする請求項34に記載の装置。
【請求項36】
患者を監視し、患者の心不全症状を評価する装置において、
前記患者の呼吸特性の程度を測定するセンサ手段と、
前記センサ手段によって生成された前記程度に基づいて、呼吸パラメータを決定する呼吸解析手段と、
少なくとも前記呼吸パラメータを評価し、前記患者のうっ血性心不全症状の変化を表す心不全症状変化指標を生成する解析手段と、
を備えていることを特徴とする装置。
【請求項37】
前記心不全症状変化指標を表すメッセージを伝送する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項38】
前記心不全症状変化指標に基づいて、前記装置のユーザを警告する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項39】
加圧された呼吸可能な気体を前記患者に送達する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項40】
前記心不全症状変化指標に基づいて、前記装置の医師を警告する手段をさらに備えていることを特徴とする請求項36に記載の装置。
【請求項41】
患者を監視し、患者の心不全症状を評価するシステムにおいて、
患者インターフェイスと、
前記患者インターフェイスに連結された流量センサであって、前記患者の呼吸空気流を代表する呼吸空気流信号を生成する、流量センサと、
前記呼吸空気流信号からのデータに基づく心不全症状変化指標の決定を制御するように構成されたプロセッサであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、プロセッサと、
を備えていることを特徴とするシステム。
【請求項42】
前記プロセッサは、前記呼吸空気流信号の前記データから前記プロセッサによって決定された呼吸パラメータの閾値比較を行うように構成されており、前記比較の結果によって、心不全症状のメッセージが発せられるようになっていることを特徴とする請求項41に記載のシステム。
【請求項43】
前記閾値比較は、急性代償障害を表す前記呼吸パラメータの変化を代表する閾値を含んでいることを特徴とする請求項42に記載のシステム。
【請求項44】
前記呼吸パラメータは、無呼吸−呼吸低下指数であることを特徴とする請求項43に記載のシステム。
【請求項45】
前記呼吸パラメータは、チェーン・ストークス呼吸パターン指数であることを特徴とする請求項43に記載のシステム。
【請求項46】
前記プロセッサは、前記心不全症状指標に基づいて、警告を発するようになっていることを特徴とする請求項41に記載のシステム。
【請求項47】
前記警告は、光励起信号を含んでいることを特徴とする請求項46に記載のシステム。
【請求項48】
前記警告は、伝送される電子メッセージを含み、前記メッセージは、前記心不全症状変化指標を表すデータを含んでいることを特徴とする請求項46に記載のシステム。
【請求項49】
前記患者インターフェイスに連結された流れ発生装置をさらに備え、前記流れ発生装置は、呼吸可能な気体の流れを大気圧を超える圧力で前記患者インターフェイスに向かって生じさせるのを制御するように、構成されていることを特徴とする請求項41に記載のシステム。
【請求項50】
前記プロセッサは、呼吸空気流の前記程度から決定された複数の呼吸パラメータを含む複数の閾値比較によって、前記心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項51】
前記呼吸パラメータは、患者の1つまたは複数の無呼吸および呼吸低下を代表するデータ、および患者の1つまたは複数のチェーン・ストークスのエポックを代表するデータを含んでいることを特徴とする請求項50に記載のシステム。
【請求項52】
超音波検出装置をさらに備え、前記プロセッサは、前記超音波検出装置によって決定されたデータに基づいて、心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項53】
前記プロセッサは、測定された心拍変動の大きさに基づいて心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項54】
前記プロセッサは、交感神経迷走神経バランスの程度に基づいて心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項55】
前記プロセッサは、患者の血液内の気体の程度に基づいて心不全症状変化指標を決定するように構成されていることを特徴とする請求項41に記載のシステム。
【請求項56】
気体の前記程度を導く指尖光電脈波をさらに含んでいることを特徴とする請求項55に記載のシステム。
【請求項57】
呼吸圧力治療中に患者の心不全症状を評価する方法において、
呼吸治療装置に送達される治療圧力の程度をセンサによって決定するステップと、
前記圧力の程度に基づいて、心不全症状変化指標をプロセッサによって決定するステップであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、ステップと、
を含んでいることを特徴とする方法。
【請求項58】
前記患者の呼吸の程度をセンサによって測定するステップをさらに含み、
前記心不全症状変化指標の前記決定は、前記呼吸の程度にさらに基づいていることを特徴とする請求項57に記載の方法。
【請求項59】
前記心不全症状変化指標の前記決定は、共通の時間間隔における圧力の前記程度の割合の増大およびAHIまたは無呼吸の総数の増大を検出する閾値比較を含んでいることを特徴とする請求項58に記載の方法。
【請求項60】
前記心不全症状変化指標に応じて、前記呼吸治療装置の圧力療法の変化を制御するステップをさらに含んでいることを特徴とする請求項59に記載の方法。
【請求項61】
前記圧力療法の前記変化は、目的換気を満たすように換気補助の制御を開始することを含んでいることを特徴とする請求項60に記載の方法。
【請求項62】
呼吸圧力治療中に患者の心不全症状を評価する装置において、
呼吸治療装置によって送達される治療圧の程度を決定するセンサと、
圧力の前記程度に基づいて、心不全症状変化指標を決定するプロセッサであって、前記指標は、前記患者の心不全症状の変化についての情報を表している、プロセッサと、
を備えていることを特徴とする装置。
【請求項63】
前記プロセッサは、センサからのデータによって、前記患者の呼吸の程度を決定するように構成され、
前記プロセッサは、前記心不全症状変化指標を前記呼吸の程度に基づいて決定するように構成されていることを特徴とする請求項62に記載の装置。
【請求項64】
前記プロセッサは、共通の時間間隔における圧力の前記程度の割合の増大および無呼吸またはAHIの総数の増大を検出する閾値比較を行うようになっていることを特徴とする請求項63に記載の装置。
【請求項65】
前記プロセッサに連結された流れ発生装置をさらに備え、前記プロセッサは、前記心不全症状変化指標に応じて、前記呼吸治療装置の圧力療法の変化を制御するように構成されていることを特徴とする請求項64に記載の装置。
【請求項66】
前記圧力療法の前記変化は、目的換気を満たすように換気補助の制御を開始することを含んでいることを特徴とする請求項65に記載の装置。
【図1】


【図2】


【図3】


【図4】


【図5】


【図6】




【図2】


【図3】


【図4】


【図5】


【図6】


【公開番号】特開2010−75674(P2010−75674A)
【公開日】平成22年4月8日(2010.4.8)
【国際特許分類】
【外国語出願】
【出願番号】特願2009−173105(P2009−173105)
【出願日】平成21年7月24日(2009.7.24)
【公序良俗違反の表示】
(特許庁注:以下のものは登録商標)
1.Bluetooth
【出願人】(500046450)レスメド・リミテッド (192)
【氏名又は名称原語表記】RESMED LTD
【Fターム(参考)】
【公開日】平成22年4月8日(2010.4.8)
【国際特許分類】
【出願番号】特願2009−173105(P2009−173105)
【出願日】平成21年7月24日(2009.7.24)
【公序良俗違反の表示】
(特許庁注:以下のものは登録商標)
1.Bluetooth
【出願人】(500046450)レスメド・リミテッド (192)
【氏名又は名称原語表記】RESMED LTD
【Fターム(参考)】
[ Back to top ]

