心肺蘇生中の胸部圧迫深度を測定する装置
【課題】本発明に係る1つの実施形態によれば、患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置を提供することができる。
【解決手段】本発明に係る実際の心電図信号を推定する装置は、患者の胸部の圧迫処置を実施する手段と、患者の心電図信号を検知する手段であって、実際成分およびノイズ成分を含む患者の心電図信号の測定値に相当する測定された心電図信号を生成できる手段と、前記圧迫処置実施手段に動作可能に接続され、胸部圧迫が実施されていることを示す圧迫信号を生成できる圧迫センサと、前記圧迫センサおよび前記心電図信号検知手段に動作可能に接続され、推定された前記実際心電図信号に相当する推定された実際心電図信号を生成できるプロセッサとを備える。
【解決手段】本発明に係る実際の心電図信号を推定する装置は、患者の胸部の圧迫処置を実施する手段と、患者の心電図信号を検知する手段であって、実際成分およびノイズ成分を含む患者の心電図信号の測定値に相当する測定された心電図信号を生成できる手段と、前記圧迫処置実施手段に動作可能に接続され、胸部圧迫が実施されていることを示す圧迫信号を生成できる圧迫センサと、前記圧迫センサおよび前記心電図信号検知手段に動作可能に接続され、推定された前記実際心電図信号に相当する推定された実際心電図信号を生成できるプロセッサとを備える。
【発明の詳細な説明】
【技術分野】
【0001】
本発明に係る装置は、心肺蘇生(CPR)の技術分野に関するものである。
【背景技術】
【0002】
アメリカ心臓協会のガイドライン(心肺蘇生および救急心血管系医療のためのガイドライン2000、102号I(2000))によれば、適正な心肺蘇生(CPR)は、胸部圧迫を1分間に80〜100回の割合で、脊椎に対し深さ1.5〜2.0インチ(約3.8〜5.1cm)で実施するよう指導されている。しかし、心肺蘇生は熟練した専門家にとっても肉体的にも精神的にも容易いことではない(手腕を問われるものである)。研究によれば、ガイドラインを満たす胸部圧迫が人の手によって実施されることはまれであることが分かっている。たとえば、オチョアら(Ochoa et al.)の「救護者の疲労が胸部圧迫の質に及ぼす影響(The Effect of Rescuer Fatigue on the Quality of Chest Compressions)」(Resuscitation, vol. 37, p.149-52)を参照されたい。またハイタワーら(Hightower et al.)の「閉鎖式胸部圧迫の経時的な質の低下(Decay in Quality of Closed-Chest Compressions over Time)」(Ann Emerg Med, 26(3).300-333, Sept. 1995)を参照されたい。適正な胸部圧迫を実施するのが困難な理由のひとつは、救護者が胸部圧迫のタイミングや深度を正確に知ることができないためで、とくに救護者が疲れてくると顕著になる。したがって、フィードバック情報が適宜正確に得られるならば、救護者はより適正に心肺蘇生を行うことができる。
【0003】
救護者が適正な心肺蘇生を実施することを支援するためのさまざまな装置が提案されている。たとえば、ケリー(Kelley)に付与された米国特許第5,496,257号(1996年3月5日)の「心肺蘇生を支援するための装置(Apparatus for Assisting in the Application of Cardiopulmonary Resuscitation)」によれば、圧力センサを用いて、胸部を圧迫する力とタイミングをモニタする装置が教示されている。グレンクら(Groenke et al.)に付与された米国特許第6,125,299号(2000年9月26日)の「力センサ付きAED(AED with Force Sensor)」によれば、力センサを用いて、胸部を圧迫する力を測定する装置が開示されている。しかしながら、これらの装置は胸部に加わる圧力を測定するに過ぎず、実際の圧迫深度を測定するものではない。所定の圧力であっても、異なる患者の胸部に対する圧迫深度は異なることがあり、圧力だけを測定しても、十分な、すなわち実態に即したフィードバックを救護者に与えることはできない。さらに、圧力に基づく測定は、患者に固有の胸部の形態や柔軟性が異なることから、不正確になることもある。
【0004】
ハルペリンら(Halperin et al.)に付与された米国特許第6,390,996号(2002年5月21日)の「心肺蘇生胸部圧迫モニタ)(CPR Chest Compression Monitor」に開示された我々の特許発明に係る装置と異なり、加速度計だけを用いて圧迫深度を測定する心肺蘇生装置は、測定された加速度の誤差を十分に、または正確に検出することなく、圧迫開始点のドリフト(ずれ)を検出するものでもない。さらに、圧迫深度を求めるために必要な積分処理により、測定された加速度に含まれる誤差が実質的に増幅される。
【0005】
全体的な圧迫深度を1.5〜2.0インチ(3.8〜5.1cm)の比較的狭い範囲に収める必要があるので、測定した加速度の誤差を補正することは重要である。数値シミュレーションによれば、全体的な加速度誤差が0.02インチ/秒2(0.5mm/秒2)程度であるとき、変位誤差が0.25インチ(6mm)となることが分かっている。圧迫深度として最適な圧迫深度範囲を狭く設定すると、0.25インチ(6mm)の誤差は許容することはできない。
たとえば、フリーマン(Freeman)の米国特許出願公開第2001/0047140号(2001年11月29日)の「積分による蘇生法(Integrated Resuscitation)」によれば、
圧迫センサとして加速度計を用いた装置が開示され、加速度計を用いて胸部深度を測定することにいて記載されている。しかしながらフリーマンは、加速度計だけを用いた場合に本質的に生じる誤差を検出する方法を提供するものではない。すなわちフリーマンによる胸部圧迫深度の測定は正確ではない。
【0006】
ミクルバーストら(Myklebust et al.)に付与された米国特許第6,306,107号(2001年10月23日)の「救命現場および練習現場における胸部圧迫中のパラメータの測定と使用のためのシステムおよびその応用(System for Measuring and Using Parameters During Chest Compression in a Life-Saving Situation or a Practice Situation and Also Application Thereof)」によれば、圧力パッドを採用し、加速度計および圧力起動式スイッチを含む装置を用いて、圧迫深度を測定する装置が開示されている。しかしながらミクルバーストは、加速度計のみを用いて圧迫深度を測定する方法については記載しておらず、胸部圧迫深度の測定値に含まれるいくつかのタイプの誤差(ドリフト誤差など)を検出するものでもない。
【先行技術文献】
【特許文献】
【0007】
【特許文献1】米国特許第5,496,257号明細書
【特許文献2】米国特許第6,125,299号明細書
【特許文献3】米国特許第6,390,996号明細書
【特許文献4】米国特許出願公開第2001/047140号明細書
【特許文献5】米国特許第6,306,107号明細書
【発明の概要】
【発明が解決しようとする課題】
【0008】
上述の装置の本質的な問題は、加速度計のみを用いて、胸部圧迫深度を測定する上での問題を解決する困難性を示ものである。しかし(開始位置が既知であるシステムにおいて)測定した加速度から変位を求めるという基本的な考え方は単純なものである。変位は、測定した加速度を二重積分することにより求めることができる。
【0009】
しかし、胸部圧迫深度を測定する方法は、少なくとも3つの主要な誤差の発生要因により複雑なものとなっており、その誤差の発生要因とは、信号誤差、外的加速度誤差、および初期の圧迫開始点から逸脱した実際あるいは測定した圧迫開始点のドリフト誤差(変動誤差)である。信号誤差は、電気ノイズや、ワイヤまたはケーブルの揺れによる測定誤差、加速度計が本来有する誤差、加速度そのものに生じる他の誤差要因が含まれる。
【0010】
外的加速度誤差には、心肺蘇生に起因する加速度以外の原因で、患者および/または加速度計に加わる加速度により生じる誤差が含まれる。たとえば患者が救急車で搬送され、救護者が患者に圧迫モニタを用いて手で心肺蘇生を行う場合、加速度計は、心肺蘇生に起因する加速度とともに、道路からの振動に起因する加速度を測定する(救急車が道路の穴に車輪を落とすと、圧迫波形に大きなスパイクが現れる。)。加速度計そのものは、道路からの振動と圧迫による加速度を区別することはできない。言い換えれば、加速度計は複合的な加速度を測定し、圧迫に起因する加速度のみを測定するわけではない。したがって圧迫モニタは、実際の胸部変位とは異なる変位を検出することになる。
【0011】
別の誤差要因であるドリフト誤差は、一連の複数の圧迫動作において、それぞれの圧迫動作を開始する実際の、または検出された開始位置が系統的に変動することに起因する。加速度計は初期開始位置を記憶していない。そのため、救護者が圧迫を加えるほどに、検出される深度波形はドリフト(ずれ)する場合がある。圧迫モニタは、検出される深度波形が実際の深度よりも徐々に深くなることを示す場合がある。
このようなドリフトの態様を正方向のドリフトと呼ぶ。一方、ドリフトにより圧迫モニタが実際の深度よりも徐々に浅くなる深度波形を検出する場合もある。言い換えれば、実際圧迫開始点は徐々に深くなるのに、圧迫モニタは開始点が初期の開始点とほとんど変わらないと検出することがある。このようなドリフトの態様を負方向ドリフトと呼ぶ。
【0012】
負方向ドリフトのひとつ原因は、胸部が完全に弛緩した位置に復帰することが妨げられていることによる。これを補正しなければ、加速度計は新しい「初期」位置からの変位を測定し始める。すると圧迫モニタは、現時点での開始点が初期開始点と同じであるという誤った情報を救護者に与える。しかし、現在開始点の実際深度は圧迫モニタが検出する深度より深い。その結果、救護者は圧迫モニタが示す誤った深度を達成するために、必要以上に強く胸部を圧迫する場合がある。
【0013】
正方向および負方向の両方のドリフトを引き起こす別の要因として、患者に対する加速度計の全体的な位置の変化が挙げられる。たとえば、加速度計が完全に固定されていない場合、その全体的な位置がスリップ移動する(これは外的加速度誤差の原因ともなる。)。また別のドリフトの要因として、圧迫処置と同時に行われる換気による胸部の拡張と縮小がある。その他にもドリフトの要因はあるかもしれない。これらのドリフトの各要因は、他の要因とは独立しており、互いが相殺し合うことはなく、圧迫モニタは正方向および負方向のドリフトの両方を検出する必要がある。
【0014】
誤差を含む動作によるドリフトとは無関係に、実際の圧迫開始点には変動が生じる。たとえば、心肺蘇生中に1本または複数の肋骨が折れると、各回の実際圧迫開始点が脊柱に近づくことがある(胸部リモデリングとして知られている現象)。胸郭の構造や強度に影響するその他の種類の胸部傷害あるいは疾患も、胸部リモデリングを起こし得る。胸部リモデリングは徐々に起こり、圧迫の実際初期開始点が次第に変動する。圧迫モニタは、圧迫開始点の誤差を含むドリフトと実際の変動の違いを分別できなければならない。
【0015】
加速度を積分すると、これらの誤差、およびその他の誤差は増大する。信号ノイズやドリフトに起因する誤差は、積分定数をゼロ以外の値にする。ゼロではない積分定数は、加速度に含まれている誤差を増幅する。このように、圧迫モニタが検出する最終的な圧迫深度は極めて不正確となり得る。したがって、加速度の測定値から胸部圧迫の深度を正確かつ精緻に求める方法が必要である。
【課題を解決するための手段】
【0016】
以下に説明する方法と装置によれば、胸部圧迫の加速度測定値から胸部圧迫の深度を精緻かつ正確に求める信号処理技術を提供することができる。とりわけ以下に示す方法と装置によれば、信号誤差、外的加速度誤差、ドリフトに起因する胸部変位の誤差を補正する手段を提供することができる。第1の方法によれば、移動平均技術を用いて、圧迫深度を正確に測定することができる。第2の方法によれば、患者の心電図の変化を利用して、圧迫開始点の検出することができる。これらの方法は組み合わせることにより、胸部深度をさらに正確に測定することができる。
【0017】
広義において、移動平均技術とは、最新の圧迫測定値には過去の古いものより大きな重み付けを付して、複数の圧迫サイクルにおける圧迫測定値を平均化することである。ある移動平均技術は、できるだけ多くのノイズを除去するために、未処理の加速度信号をフィルタリングすることから始まる。フィルタ処理された加速度信号は積分されて、圧迫速度信号を求める。速度信号は、蓄積した低周波変動成分を除去するためにフィルタリング処理される。フィルタ処理された速度信号は再び積分されて、胸部の変位信号を求める。そして胸部の変位信号は、ベースラインリミッタ演算部およびピークリミッタ演算部を用いて処理される。ベースラインリミッタ演算部はおよびピークリミッタ演算部は、移動平均プロセッサを有するものであってもよい。ベースラインリミッタ演算部は現時点での現実圧迫開始点を、ピークリミッタ演算部は現時点での実際圧迫ピーク深度を推定するものである。そしてベースラインリミッタ演算部は、現時点での圧迫開始点を特定する。一方、ピークリミッタ演算部は、現時点での圧迫ピーク深度を特定する。信号を複合化する手段は、現実圧迫開始点および実際圧迫ピーク深度の推定値の信号を複合化して、現時点での現実圧迫開始点の推定値を求める。最終的には、現時点での推定された現実圧迫開始点を、手による心肺蘇生救護者、自動心肺蘇生装置、あるいは心電図装置操作者に対し、理解しやすいフィードバック情報を提供する1つまたは複数の装置に提供される。
【0018】
別の方法によれば、患者心電図のノイズ成分の変化を胸部圧迫の開始に関連づける。患者心電図の信号ノイズ成分が事前に設定された閾値を越えたとき、加速度計は加速度を測定し始める。こうして現時点での実際圧迫開始点が確立される。この方法はある種の外的加速度誤差およびドリフトを低減する。この方法はまた、積分定数をゼロに設定することを支援する。
【図面の簡単な説明】
【0019】
【図1】患者および患者に取り付けられた加速度計を用いた圧迫モニタを示す。
【図2】信号処理前の圧迫深度の時間推移を示すグラフであり、圧迫深度は測定された加速度から導き出されている。
【図3】信号処理前の圧迫速度の時間推移を示すグラフであり、圧迫速度は測定された加速度から導き出されている。
【図4】信号処理前の圧迫加速度の時間推移を示すグラフであり、圧迫加速度は加速度計によって測定されたものである。
【図5】未処理の圧迫加速度を推定された実際圧迫深度に変換する信号処理方法を示すフローチャートである。
【図6】未処理の圧迫加速度を推定された実際圧迫深度に変換する択一的な信号処理方法を示すフローチャートである。
【図7】未処理の加速度をフィルタ処理した後の圧迫深度の時間推移を示すグラフである。
【図8】未処理の加速度をフィルタ処理した後の圧迫速度の時間推移を示すグラフである。
【図9】未処理の加速度をフィルタ処理した後の圧迫加速度の時間推移を示すグラフである。
【図10】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫深度の時間推移を示すグラフである。
【図11】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫速度の時間推移を示すグラフである。
【図12】未処理の加速度をフィルタ処理した後の圧迫加速度の時間推移を示すグラフである。
【図13】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫深度を、さらにベースラインリミッタ演算した後の圧迫深度の時間推移を示すグラフである。
【図14】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫速度を、さらにベースラインリミッタ演算した後の圧迫速度の時間推移を示すグラフである。
【図15】未処理の加速度をフィルタ処理し、さらにベースラインリミッタ演算した後の圧迫加速度の時間推移を示すグラフである。
【図16】未処理の加速度と導出された速度の両方をフィルタ処理し、圧迫深度波形にベースラインリミッタ演算およびピークリミッタ演算を行った後の圧迫深度の時間推移を示すグラフである。
【図17】未処理の加速度と導出された速度の両方をフィルタ処理し、圧迫速度波形にベースラインリミッタ演算およびピークリミッタ演算を行った後の圧迫速度の時間推移を示すグラフである。
【図18】未処理の加速度をフィルタ処理し、圧迫加速度波形にベースラインリミッタ演算およびピークリミッタ演算を行った後の圧迫加速度の時間推移を示すグラフである。
【図19】心電図ノイズの変化を用いてスイッチを起動し、加速度計が加速度測定を開始するタイミングを制御する信号処理技術を示すフローチャートである。
【図20】検出された圧迫深度波形が負方向ドリフトを有する、信号処理前の圧迫深度の時間推移を示すグラフである。
【図21】検出された圧迫速度波形が負方向ドリフトを有する、信号処理前の圧迫速度の時間推移を示すグラフである。
【図22】検出された圧迫加速度波形が負方向ドリフトを有する、信号処理前の圧迫加速度の時間推移を示すグラフである。
【図23】図20のグラフについて、心電図ノイズの変化を利用して、実際圧迫開始点を決定することにより補正したグラフを示す。
【図24】図21のグラフについて、心電図ノイズの変化を利用して、実際圧迫開始点を決定することにより補正したグラフを示す。
【図25】図22のグラフについて、心電図ノイズの変化を利用して、実際圧迫開始点を決定することにより補正したグラフを示す。
【図26】患者に取り付けた加速度計に基づく圧迫モニタと、基準加速度計、スイッチ、および胸部圧迫に関するさまざまなパラメータを測定するように配置された負荷センサからなる基準センサシステムとを示す。
【図27】ユーザフィードバック装置が救護者に対して圧迫処置を支援する圧迫波形を示す。
【図28】実際の胸部圧迫加速度が、胸部位置の誤差を含む値に変換される様子を示すブロック図である。
【図29】胸部圧迫加速度の誤差を含む値を、推定された実際胸部圧迫深度に変換するための一般的な解決手法を示すブロック図である。
【図30】実際の心電図信号が誤差を含む心電図信号に変換される様子を示すブロック図である。
【図31】動作による誤差を含む心電図信号を、推定された実際の心電図信号に変換するための一般的な解決手法を示すブロック図である。
【図32】胸部圧迫に起因するノイズにより誤差を含む豚の心電図信号を示すグラフである。
【図33】豚に心肺蘇生を行ったときの、心肺蘇生の動作を示すグラフである。
【図34】豚の推定された心電図ノイズ信号を示すグラフである。
【図35】豚の推定された実際の心電図信号を示すグラフである。
【発明を実施するための形態】
【0020】
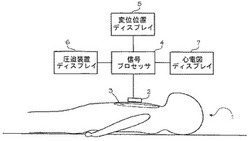
図1は、患者1と、患者に取り付けられた加速度計式の圧迫モニタ2とを示す。加速度計式圧迫モニタは、1またはそれ以上の加速度計を用いて、圧迫深度を検出するものである。加速度計式圧迫モニタは、たとえば加速度計による圧迫モニタの例は、我々の特許であるHalperinらに付与された米国特許6,390,996号(2002年5月21日)の「心肺蘇生胸部圧迫モニタ(CPR Chest Compression Monitor)」に記載されており、その開示内容はここに一体のものとして参考に統合される。圧迫モニタ2は、患者1の胸骨3、救護者の手か腕、または自動心肺蘇生装置の上に載置される。そして胸部を圧迫する。加速度計は圧迫時の加速度を測定し、プロセッサ4は測定された加速度に基づいて加速度計の実際の変位を推定する。以下に示す信号処理技術を用いることにより、実際の変位の推定値が正確かつ精緻に推定することができる。
【0021】
実際の変位の推定値は、ディスプレイ5に表示されて、手による救護者や自動心肺蘇生装置に分かり易いフィードバック情報を与えるものである。同様に、心肺蘇生に関連する他のパラメータが、1つまたはそれ以上の圧迫装置のディスプレイ6(すなわちユーザへの他のフィードバック告知手段)に提供されるようにしてもよい。心肺蘇生に関連するパラメータとして、胸部圧迫深度、胸部圧迫速度、胸部圧迫加速度、および患者心電図が含まれる。
【0022】
患者の心電図の場合、圧迫モニタは1つまたはそれ以上の電極を有するものであってもよい。プロセッサは、胸部を圧迫している間、患者の心電図を処理して、実際の心電図の推定情報を形成するものであってもよい。実際の心電図の推定情報は、心電図ディスプレイ7(すなわちユーザへの他のフィードバック告知手段)に送られ、手による救護者や、自動心肺蘇生装置、患者の心電図をモニタするその他の人または装置に分かり易いフィードバック情報を提供する。
【0023】
以下の用語が明細書において用いられ、その定義は以下の通りである。
・実際圧迫深度:任意の所定タイミングにおける実際の圧迫深度
・実際圧迫開始点:胸部圧迫が開始された実際の位置または点
・自動回帰移動平均:過去のデータサンプルを用いて現時点でのデータサンプルを修正する機能
・圧迫深度波形のベースライン部分:一連の実際圧迫開始点が最も頻繁に検出される圧迫深度の領域
・ベースラインリミッタ:圧迫深度波形のベースライン部分において作動するプロセッサまたは機能
・圧迫ピーク:圧迫深度が最大になる位置または点
・現時点での圧迫深度:任意の所定タイミングにおける圧迫深度
・現時点での開始点:現時点での圧迫の開始点
・圧迫深度:任意の所定タイミングで圧迫されたときの胸部深度で、リラックスした胸部位置から測定される深度
・実際圧迫開始点の推定値:胸部圧迫を開始した実際の位置または点の推定値
・初期圧迫開始点:一連の胸部圧迫を開始した位置または点
・圧迫開始点の測定値:胸部圧迫を開始した位置または点の測定値
・移動平均:過去のデータサンプルを用いて現時点でのデータサンプルの修正する機能
・過去の開始点:すでに計測された圧迫開始点
・圧迫深度波形のピーク位置:一連の実際のピーク位置が最も頻繁に検出される深度波形の位置
・圧迫開始点:胸部圧迫を開始した位置または点
【0024】
図2〜図4は、4つの仮想的な圧迫に関し、圧迫深度、速度、および加速度の時間推移を示すグラフである。図2〜図4に示す波形にはいずれも信号処理が施されていない。図2において、圧迫深度は正の値を有するものとして図示され、その値が大きいほど、胸部はより深く圧迫されている。破線波形12は(加速度計とは別に測定された)圧迫深度、速度、加速度の実際の波形を示す。一方、実線波形13は圧迫モニタの加速時計で測定された加速度に基づいて得られた波形を示す。また実線波形13は、圧迫モニタから信号処理システム4に送信された波形でもある。圧迫深度は単位をインチとして測定され、そのグラフは1インチ間隔でマークされ、圧迫速度は単位をインチ/秒として測定され、そのグラフは1インチ/秒間隔でマークされ、圧迫加速度は単位をインチ/秒2として測定され、そのグラフは1インチ/秒2間隔でマークされている。これらの3つのグラフに関し、時間は秒単位で測定され、1秒間隔でマークされている。圧迫の開始時点は時間ゼロの時点である。初期の圧迫深度は深度ゼロの点である。
【0025】
破線14,15は、3つのグラフと交差している。破線14は最大圧迫深度に達した時点(タイミング)に対応している。破線15は最小圧迫深度に達した時点に対応している。さらに破線14は、最大圧迫深度16が圧迫速度ゼロに対応していることを示す。また破線14は、最大加速度17が最大圧迫深度から少し外れていることを示している。同様に、破線15は、最小圧迫深度18(すなわち開始点またはゼロ点)が圧迫速度ゼロに対応している。また破線15は、最小加速度19が最小圧迫深度18から少し外れていることを示している。最大圧迫速度20および最小圧迫速度21は圧迫深度の中間点付近で検出されている。
【0026】
実線の波形は、信号誤差、外的加速度誤差、およびドリフトの3つの主な誤差に起因する影響を示している。信号誤差は、主に、実線波形の「ノイズ」特性(粗さ)で表されるが、外的加速度誤差が「ノイズ」の一部を構成することもある。加速度波形のノイズが小さくても、これを積分することにより、速度波形には大きなノイズが生じる。同様に速度波形を積分することにより、ノイズの影響を拡大することになる。したがって図2の圧迫深度ノイズは、図3の圧迫速度ノイズよりも大きく、さらに図4の圧迫加速度ノイズよりも大きくなる。すなわち、圧迫モニタは非常にノイズの多い圧迫深度波形を検出することになる。
【0027】
外的加速度誤差は、図2〜図4に示す実線波形に大きな正のスパイク22として表される。(図2〜図4のスパイクは最大時に発生しているが、スパイクは圧迫サイクルのどこにでも発生し得、加速度の測定値に肯定的または否定的に影響する)。スパイクは圧迫に関係のない大きな加速度で発生するものであるが、加速度計で測定される。すなわち、これらの3つグラフは、実際波形12のピーク23が対応するスパイク22より実質的に小さいことを示している。したがって、以下に説明する修正をしなければ、圧迫モニタはその圧迫サイクルにおいて圧迫深度が実際圧迫深度よりも実質的に大きいものとして検知することになる。
【0028】
ドリフト(ずれ)とは、図2〜図4の矢印24,25で示されているように、実際の波形と検知された波形の最小値の間の距離の増大をいう。ドリフトにより、圧迫モニタは、圧迫波形が徐々に深くなっている(正のずれ)と検知することになる。しかし、実際の波形は最初の開始点付近に戻るので、図2〜図4に示すドリフトは正のドリフトとされる。同様に、図3と図4の矢印24,25は、検出された速度および加速度に対するドリフトが徐々に大きくなっていることを示す。このようにドリフトが生じると、後続の圧迫動作のそれぞれに関して、最初の圧迫開始点を依拠可能な開始点として利用できなくなる。したがって圧迫サイクルごとに、圧迫開始点を特定する必要がある。さらに、その他のノイズの発生要因を排除するか、実質的に低減する必要がある。
【0029】
図5は、未処理の加速度信号を実際の全体的な圧迫深度の推定値に変換する信号処理技術のフローチャートである。ステップ35において、第1のフィルタを用いて、未処理の加速度信号34をフィルタ処理して、フィルタ処理済の加速度信号を形成する。第1のフィルタは、ハイパスフィルタを有し、ほとんどの信号ノイズを相当に低減するものである(別の実施形態では、第1のフィルタは、バンドパスフィルタ、移動平均フィルタ、無限インパルス応答フィルタ、自動回帰フィルタ、自動回帰移動平均フィルタであってもよい。)。図5に示すその他のステップについては図7〜図18を参照して説明する。
【0030】
図6は、未処理の加速度信号から実際の圧迫深度を推定する択一的な信号処理技術を示すフローチャートである。このフローチャートについては、図7〜図18を説明した後に説明する。
【0031】
第1のフィルタ処理35の効果は、図7〜図9から明らかであるが、これらのグラフは、第1のフィルタ処理ステップ後の4つの仮想的な圧迫に関する圧迫深度、速度および加速度の時間推移を示すものである(図7〜図9は第1のフィルタ処理ステップの出力波形を示す)。図9の検出された加速度信号波形13は、図4の未処理の対応する信号波形13よりもはるかに少ないノイズを含む。図8と図9の速度波形および深度波形は、この加速度信号波形から得られたものであるため、同様にはるかに少ないノイズを含むものである。しかしながら、積分処理することに起因して、速度波形のノイズは加速度波形より大きくなり、深度波形のノイズは速度波形より大きくなる。さらに、外部からの加速度スパイク22は依然としてあり、(矢印24,25で示すように)ドリフトによる誤差(誤差)が生じている。
【0032】
再び図5を参照すると、第1の積分ステップ36において、フィルタ処理された加速度信号を積分して、圧迫速度を求める。しかし、図8に示すように、さらにフィルタ処理を施さなければ、速度波形にはまだノイズが残っている。すなわち第2のフィルタ処理ステップ37において、速度信号をフィルタ処理して、フィルタ処理済の速度信号を形成する。第2のフィルタは、ハイパスフィルタを有し、速度信号波形および深度信号波形に含まれるほとんどの信号ノイズをさらに低減させる(別の実施形態では、第2のフィルタは、バンドパスフィルタ、移動平均フィルタ、無限インパルス応答フィルタ、自動回帰フィルタ、自動回帰移動平均フィルタであってもよい。)。
【0033】
第2のフィルタ処理37の効果は、図10〜図12から明らかであるが、これらのグラフは、第2のフィルタ処理ステップ後の4つの仮想的な圧迫に関する圧迫深度、速度および加速度の時間推移を示すものである(図10〜図12は第2のフィルタ処理ステップの出力波形を示す)。図11の検出された速度信号波形23は、図8の対応するもの(第1のフィルタ処理ステップ後の速度信号波形)よりもはるかに少ないノイズを含む。深度波形は、この速度信号波形から得られたものであるため、同様にはるかに少ないノイズを含むものである。しかしながら、積分処理することに起因して、深度波形のノイズは加速度信号波形および速度信号波形より大きくなる。さらに、外部からの加速度スパイク22は依然としてあり、(矢印24,25で示すように)ドリフトによる誤差(誤差)が生じている。
【0034】
再び図5を参照すると、第2の積分ステップ38において、フィルタ処理された速度信号を積分して、胸部圧迫深度を求める。信号ノイズは実質的に除去されるので、第3のフィルタ処理ステップは不要である。しかしながら、図10に示す深度信号波形のノイズは、図11に示す速度信号波形のノイズよりも依然として大きい。すなわち別の実施形態によれば、ハイパスフィルタ、バンドパスフィルタ、その他のフィルタなどの第3のフィルタを用いて、深度信号波形のノイズを低減するようにしてもよい。
【0035】
最初のフィルタ処理ステップ35,37および積分処理ステップ36,38の後、ステップ39において、ベースラインリミッタは実際の圧迫開始点を推定する。ベースラインリミッタは、以下に詳述する他の技術の中でも、過去に検出した圧迫開始点を用いて、現時点での圧迫開始点を推定するものである。ベースラインリミッタ自体は、図10のベースライン部分にある圧迫深度波形を操作するデジタル式またはアナログ式の信号プロセッサからなる。圧迫深度波形のベースライン部分は、一連の実際の圧迫開始点が最も頻繁に検出される圧迫深度の位置を含む。たとえばベースライン部分は、1.1インチ(2.79cm)以下の圧迫深度を有する領域であってもよい(圧迫開始時点のより大きな変化は起こりにくく、より大きな変化を示す信号はおそらく誤信号である。)。すなわちベースラインリミッタは、圧迫開始点が1.1インチ(2.79cm)を越えるとき、その圧迫開始点を無視するか、あるいは現実的な圧迫開始点を適宜付与するものである。1つの実施形態によれば、そのベースライン部分を越える過去の圧迫開始点を無視して、誤差として検知または処理する(過去の圧迫開始点とは、先に検出された圧迫開始点である。現時点での圧迫開始点とは現時点での圧迫の開始点である。)。別の実施形態では、ベースラインを越える現時点での圧迫開始点には小さい確率(尤度)を与え、過去の圧迫開始点と平均する。
【0036】
別の実施形態では、ベースラインリミッタは、すべての開始点が深度信号波形のベースライン部分内に収まるように移動平均することにより、現時点での圧迫の開始点を推定する。移動平均とは、過去のデータサンプルを用いて、現時点でのデータサンプルの修正する機能である(別の移動平均技術について後述する。)。ベースラインリミッタは、過去の開始点より最近の開始点により大きな重み付けを与えてもよく、これは、所定の開始点に対する重み付けが小さくなるということを意味するものである。深度信号波形のベースライン部分から外れる開始点には所与の任意の重み付け、すなわち重み付けをまったく与えない。すべての開始点に移動平均をとることにより、ベースラインリミッタは、現時点での開始点に対して外的加速度誤差やドリフトが与える影響を抑制する。換言すると、すべての開始点の移動平均は、統計学的には、加速度を積分して得られた現時点での開始点の測定値より実際の値により近くなる。
【0037】
以下の実施例は、移動平均技術の1つの実施形態である。この実施形態では、各圧迫開始点は1つ前の圧迫開始点の1.25%の重み付けを与える。別の実施形態では、重み付けは約0.1%から約12.5%の範囲である(約1分後にはデータの重み付けが約0.3%〜約90%の範囲になる)。換言すると、現時点での開始点の測定値(開始点1)は重み付けが100%、前回の開始点(開始点2)が重み付け98.75%、そのひとつ前の開始点(開始点3)が重み付け97.5%、そのひとつ前の開始点(開始点4)が重み付け96.25%、以後同様にすべての開始点に重みを付ける。したがって、遠い過去の圧迫の重み付けはまったく加重されない。そして重み付けされたすべての開始点の深度が平均化される。すべての開始点の重み付けされた平均が、現時点での開始点として取り扱われ、通知される。
【0038】
別の実施形態では、事前に設定された特定の時間(たとえば約1分から約15分)より以前のすべての圧迫を無視する。こうして、過去1〜15分以内の圧迫のみを平均する。別の実施形態では、事前に設定された特定の圧迫回数(たとえば約5回〜約15回)より前のすべての圧迫を無視する。
【0039】
さらに具体的には、1つの実施形態において、開始点1の測定値が0.5インチ、開始点2の測定値が1.1インチ、開始点3の測定値が4.0インチ、開始点4の測定値が0.9インチであったとする。開始点3は深度信号波形のベースライン部分から外れている(この具体例のベースライン部分の1.1インチより大きい。)。この具体例では、ベースライン部分から外れる開始点は無視するので、開始点3は無視される。したがって現時点での開始点は、初期開始点に対して、以下のように求められる。
[(0.5×100%)+(1.1×98.75%)+(0.9×96.25%)]÷3=0.853インチ
【0040】
開始点3の測定値を移動平均の計算に含めると、現時点での開始点は、初期開始点に対して、以下のように求められる。
[(0.5×100%)+(1.1×98.75%)+(4.0×97.5%)+(0.9×96.25%)]÷4
=1.615インチ
すなわち、この値は実際の圧迫開始点の推定値である。
【0041】
現時点での開始点の推定値は、数学的には以下のように表現される。
【数1】

ここでDBi>Bのとき、DBi=0とする。
Dsは現時点での開始点の深度、nrはベースラインを超えた開始点すべてを削除した後に残っている開始点の数、iは開始点の数(または加算指数)、DBiはi番目の開始点の測定深度、ωは重み定数、そしてBはベースラインである。別の言い方をすれば、DBi×ωi−1をiが1からnrまで合計し、その加算値をnrで割る。DBiがBより大きい場合、そのDBiはゼロとする。
【0042】
ベースラインリミッタは、現時点での開始点深度の推定値をより正確かつ精緻にする別の機能を有するものであってもよい。たとえば、現時点での開始点とその直近の開始点の間の所定の変化に所定の確度を付与することができる。同様に、現時点での開始点と過去のすべての開始点の移動平均との間の所定の変化に所定の確度を付与することができる。開始点が大きく変化したとき、より小さく変化したときに比して、より小さい重み付けを与えるようにしてもよい。この方法は「加重移動平均」法と呼ばれる。
【0043】
上記具体例を続けると、測定深度1の発生確率は100%であるとして処理される。すなわち、現時点での開始点(深度1)と前回の開始点(深度2)との間の差は、1.1−0.5=0.6インチとなる。0.6インチのステップ(差異)に対する確率は、以前の経験から97%とされる。確率が100%でないことから、現時点での開始点は、0.6インチの差異を有するものとして取り扱われることはない。むしろ、現時点での開始点は0.6×0.97 =0.582インチの差異を有するものとして取り扱われる。したがって深度2は、加重移動平均を計算すると、1.1インチではなく、1.082インチであると取り扱われる。開始点3はここでも無視される。開始点2(1.1インチ)と開始点4(0.9インチ)の差異は0.2インチで、99%の確率が与えられる。このように、深度2と深度4の差異の有効距離は0.2×99%=0.198インチとなる。したがって、深度4は0.9インチではなく、0.902インチとして処理される。上記と同じ移動平均を用いて、初期開始点に対する現時点での開始点は以下のように求められる。
[(0.5×100%)+(1.082×98.75%)+(0.902×96.25%)]÷3=0.812インチ
換言すると、この値は実際の圧迫開始点の推定値である。
【0044】
数学的には、現時点での開始点の検出値は以下のように表現される。
【数2】

ここでDBi>Bのとき、DBi=0とする。
このとき、DSは現時点での開始点の深度、nrはベースラインを超えている開始点すべてを削除した後に残っている開始点の数、iは開始点数、DBiはi番目の開始点の測定深度、jはベースライン内にある最新の開始点の指数、DBi−jはベースライン内にある最新の開始点、PSは(DBi−DBi−j)の大きさのステップが生じる確率、ωは重み定数、そしてBはベースラインである。結果として得られたDsは、現時点での開始点の検出深度である。別の言い方をすれば、[(DBi−DBi−j)×PS×ωi−1)]をiが1からnまで加算し、その加算値をnrで割る。DBiがB(ベースライン)より大きい場合、そのDBiはゼロとする。
【0045】
別の実施形態では、現時点での開始点の深度と、これまでのすべての開始点の加重平均との間の差異の大きさ(step size)に応じた確率を付与する。(上記具体例では、現時点での開始点と直近の開始点との間の差異の大きさに応じた確率を付与する。)。この方法は、「記憶式加重移動平均」法と呼ぶことができる。この方法では、現時点での開始点の検出深度は数学的に以下のように表現される。
【数3】

DBi>Bのとき、DBi=0とする。
各変数は上記のように定義されるが、Dsの値は同様に現時点での圧迫の推定の実際開始点である。
【0046】
別の実施形態では、自動減衰移動平均(ARMA:Auto-Regressive Moving Average)フィルタをベースラインリミッタとして用いることができる。ARMAフィルタは、古いデータより最新データに対してより大きい重み付けを付与する指数関数的に減衰する「忘却」フィルタである。ARMAは圧迫開始点またはピーク値以外にも適用される。むしろARMAフィルタは、短い時間間隔で収集された圧迫加速度、速度、または深度のサンプリングデータに適用される。サンプリングデータは1秒間に約100サンプルから約2000サンプルの割合(好適には1秒間に約1000サンプルの割合)で収集される。このようにARMAフィルタは、圧迫ピークや開始点のみに適用されるのではなく、波形全体に適用される。
【0047】
ローパスフィルタを用いた場合(ベースラインにおける高周波のノイズ変動を除去する場合)、ARMAフィルタは、数学的には以下のように表現される。
【数4】

【0048】
この場合、nは現時点でのサンプリング指数(n番目のサンプリング指数)、y[n]は現時点でのサンプリング指数の出力値、x[n]は現時点でのサンプリング指数の入力値、y[n−1]は1つ前のサンプリング指数の出力値、そしてαはARMAフィルタが過去の出力値を忘却する速さを特徴付けるものであって、過去の入力値の大きさが出力値に与える影響を示す独立係数である。αの値は約0.02〜約0.0002の範囲にあり、数多くの心肺蘇生に関するフィルタリング処理に際し、αの値は0.002であることが好適である。ARMAフィルタとしてハイパスフィルタを用いることが望まれる場合、ARMAの上記方程式は以下のようになる。
【数5】

ここでy[n](high pass)は、ハイパスフィルタの出力値であり、その他の変数は低パスARMAフィルタと同様に定義される。ハイパスフィルタを用いると、深度、速度、または加速度信号の低周波成分のノイズ変動を除去することができる。
【0049】
本発明に係る移動平均法に関し、上記具体例においては、圧迫深度波形を処理する際に用いられる場合について説明した。しかし、圧迫の速度および加速度の正確な値を検出することが期待される場合、この技術は速度波形および加速度波形を処理する際にも適用することができる。この移動平均法は、それぞれの波形に対して別個に適用することができる。換言すると、移動平均法を加速度波形に適用した後にこれを積分し、2回目の移動平均法を速度波形に適用した後にこれを積分し、さらに3回目の移動平均法を深度波形に適用することは必ずしも必要ない。ただし他の実施形態では、上記手順を実施してもよい。
【0050】
ベースライン信号を分析する別の方法を用いて、実際圧迫開始点の推定値を特定することができる。別の実施形態によれば、ベースラインリミッタは、測定開始点が所定量だけ移動(シフト)したときの確率を特定する確率遷移マップを用いた信号プロセッサを有する。たとえば密度推定関数、すなわちカーネル密度推定関数を用いて、確率遷移マップを事前に設定し、圧迫モニタソフトウェアとしてハードコーディングしてもよい。特定の開始点測定値が確率マップと比較され、システムは測定開始点の変動に応じた誤差を決定する。このようにして検出された開始点は調整される。同様に、確率遷移マップを用いて、それぞれの圧迫に対する実際ピークおよび実際最大深度を推定することができる。
【0051】
ベースラインリミッタ演算部39の効果は図13〜図15から明らかであり、4回の仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移が図示されている。また図13〜図15は、図5のステップ35〜39の出力を示している。ステップ47の速度波形(図14)、およびステップ48の加速度波形(図15)に個別にベースラインリミッタ演算が施されている。
【0052】
図13〜図15は、移動平均法が各圧迫について検出された開始点のドリフト(ずれ)の影響を低減することを示している。同様に、移動平均法は、波形のベースライン部分に現れる外的加速度誤差の影響を低減する。補正する前においては、実際の開始点が実際の初期開始点付近に戻っていたにもかかわらず、開始点が徐々に深くなったように検出された。測定された波形のベースラインに移動平均法を適用することにより、各圧迫について検出された開始点は統計学的に実際開始点に近似させることができる。したがって圧迫モニタは、実際の圧迫深度により近似した推定された実際圧迫深度を検出することができる。図13〜図15に示す矢印49,50は、図2〜図4および図7〜12に示す矢印24,25よりも短く、移動平均法を各波形について適用したことに対する有利な効果を示すものである。
【0053】
図5に戻って、ベースラインリミッタ演算により補正された圧迫深度波形は、これに累積したすべての信号ノイズを低減するために、ステップ50の第3のフィルタを通過させてもよい。第3のフィルタはハイパスフィルタからなり、別の実施形態ではバンドパスフィルタからなるものであってもよい。
【0054】
その後、深度波形(フィルタ処理の有無にかかわらず)は、ステップ52において、開始点検出器に供給される。開始点検出器は現時点での推定開始点の値を特定する。そして現時点での推定開始点は、(ライン54で示すように)信号を複合する手段53に供給される。信号複合手段53は、後に現時点での推定圧迫深度を用いて、推定された実際圧迫深度を計算する。信号複合手段は、信号加算器、線形システムモデル、非線形システムモデル、あるいは他の信号結合手段を有する。
【0055】
次に、ステップ55において、圧迫波形はピークリミッタ演算部に供給される。ピークリミッタ演算部は、ベースラインリミッタ演算部と同じような機能を有するものであるが、圧迫波形のピーク部分を処理する信号プロセッサ(信号演算部)である。波形のピーク部分とは、ピークが最も形成されやすい波形部分のことである。ある実施形態では、ピーク部分はベースラインの上方にある波形部分である。ベースラインリミッタ演算部について説明した具体例を用いると、深度波形のピーク部分は1.1インチ(2.79cm)上方の深度波形の部分である。このようにピークリミッタ演算部は、ベースラインリミッタ演算部が波形のベースライン部分を滑らかにするように、波形のピーク部分を滑らかにする。
【0056】
1つの実施形態では、ピークリミッタ演算部は、最大圧迫深度の大きさについて範囲外領域を設定する。このように、ピークリミッタ演算部は、既知のあり得ないピーク値(たとえば患者の胸部と同等の深度は心肺蘇生の圧迫深度においてあり得ないピーク値である。)より大きいすべてのピークを無視(または排除)するか、適当な値を代入する。このようにピークリミッタ演算部は、圧迫モニタがあり得ない圧迫深度値を検出することを防止する。
【0057】
ピークリミッタ演算部の効果は図16〜図18から明らかであり、4回の仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移のグラフが図示されている。また図16〜図18は、図5のステップ35〜55の出力を示している。ピークリミッタ演算は、ステップ56において速度波形に、ステップ57において加速度波形に別個に実行されている。圧迫波形のピーク部分に移動平均法を適用することにより、外的加速度スパイク(ノイズ)22の影響が実質的に抑制される。前の処理ステップで説明した方法と組み合わせることにより、検出される波形は実際の波形に近づく。
【0058】
図5に戻って、任意ではあるが、推定されたピークを第4のフィルタ58に供給して、残存する信号ノイズを取り除くようにしてもよい。第4のフィルタはハイパスフィルタを有するが、別の実施形態ではバンドパスフィルタまたはその他のフィルタを有するものであってもよい。
【0059】
その後、ステップ59において、深度波形はピーク検出器に供給される。ピーク検出器は推定ピーク(現時点での圧迫の推定最大深度)の値を特定する。次に、推定ピークは信号複合手段53に供給される。信号複合手段53は、推定開始点52と推定ピーク59とを組み合わせて、現時点での圧迫61の推定の実際圧迫深度を生成する。次に推定の実際深度はユーザフィードバック手段62(ユーザフィードバック装置)に提供される。ユーザフィードバック手段は、スピーカ、視覚ディスプレイ、1つまたは複数のLED、振動器、無線機、その他の救護者との通信手段からなる。またユーザフィードバック装置は、現時点での圧迫の推定の実際深度に関する情報を救護者に提供する。
【0060】
図5に示す方法において、ベースライン部分およびピーク部分は重ならない。このように、圧迫深度波形はベースライン部分とピーク部分の2つの部分から構成されていると考えてもよい。深度波形の各部分は、2つの異なる手順(ベースラインリミッタ演算およびピークリミッタ演算)で個別に処理され、異なる情報を抽出することができる。
すなわち、同一の深度波形に対し、ベースラインリミッタ演算およびピークリミッタ演算を行う。その効果は、深度波形を構成する信号がまずベースラインリミッタ演算部に供給され、次にピークリミッタ演算部に供給されることである(信号は分割されない。)。
【0061】
図6に示す方法は、ベースライン部分およびピーク部分は重ならない場合も用いられるが、ベースライン部分およびピーク部分が重なった場合にも用いることができる。たとえば、ベースライン部分を(胸部がリラックスしている位置に対して)1.5インチ上方に設定し、ピーク部分を(胸部がリラックスしている位置に対して)1.0インチ上方に設定して、図6の方法を用いてもよい。この場合、深度波形を表す信号を分割して、ベースラインリミッタ演算部およびピークリミッタ演算部の2つの別々のプロセッサに供給する。各プロセッサはすでに説明した演算部と同じ機能を実行する。このように、ベースラインリミッタ演算部およびピークリミッタ演算部は互いに独立して処理するが、図6の方法は、図5に示す方法とほぼ同じように、推定開始点と推定ピークを生成する。そして信号複合手段は、ステップ53における推定開始点および推定ピークを複合して、現時点での圧迫に関する推定された実際深度を生成する。現時点での圧迫に関する推定された実際深度は、ステップ62においてユーザフィードバック装置に供給される。またユーザフィードバック装置は、現時点での圧迫について、推定された実際深度を救護者にフィードバックする。
【0062】
図5および図6に示す信号処理技術に加えて、別の信号処理技術を用いて、圧迫深度波形の誤差を補正することができる。たとえば、図19は、心電図ノイズ63の変化を用いて、スイッチ64を起動し、これにより加速度計が加速度測定を開始するタイミングを制御する信号処理技術を示すフローチャートである。
【0063】
この信号処理技術を実施するために、圧迫モニタは患者の心電図を測定するための1つまたは複数の電極、またはその他の手段を有する。救護者が胸部を圧迫するとき、患者の心電図にはノイズが生じる。患者の実際の心電図が平坦であっても(心臓が活動しないときであっても)、心電図には胸部圧迫によるノイズが検出される。すなわち、体動によるアーチファクト信号(胸部圧迫に起因する心電図のノイズ成分)が心電図の律動に重ね合わせされる。実際の心電図の律動によらず、心電図ノイズは分離して検出することができる。
【0064】
胸部圧迫中の胸部圧迫動作に起因して大量の心電図ノイズが生じるので、圧迫の開始点を、心電図ノイズが所定の閾値を越えた点に関連付けることができる。しかしながら、圧迫動作の開始点と心電図ノイズの立ち上がりとの間には多少の遅れまたは時間ずれが生じる。時間ずれはミリ秒から10分の1秒の単位である。圧迫のいずれの部分も逃さないために、(デジタル式またはアナログ式のいずれかの)バッファを用いて、時間ずれを補正してもよい。その後、心電図ノイズが特定の閾値を越えると、加速度計を起動して、加速度の測定を開始するようにスイッチをプログラムする。測定された加速度を二重積分することにより全体的な圧迫深度を求めることができる。
【0065】
基準センサとして心電図ノイズを用いて圧迫開始点を決定することの効果は、図20〜図25から明らかであり、4回の仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移のグラフが図示されている。図20〜図22の波形は信号処理されていない。破線の波形12は、(加速度計とは別に測定された)圧迫深度、速度、加速度の実際波形を表し、実線の波形13は、加速度計で測定された加速度から導き出された波形を表している。実線波形13は、圧迫モニタにより検出された波形でもある。信号ノイズの影響は、実線波形の粗さに現れている。外的加速度ノイズの影響は、検出された波形に含まれた2つのスパイク65,66に現れている。(徐々に圧迫が浅くなる)負方向ドリフトの影響は、検出された波形の最小値と実際波形の最小値との間の(矢印67,68で表される)距離が増大することに示される。
【0066】
基準センサとして心電図ノイズを用いて圧迫開始点を決定することの効果は、図23〜図25から明らかであり、仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移のグラフが図示されている。基準センサとして心電図ノイズを用いることにより、外的加速度誤差が低減され、負方向ドリフトの影響が抑制される。同様に、心電図ノイズ基準センサは正方向ドリフトの影響も低減する。特に心電図ノイズ基準センサは、圧迫最小値付近で生じる外的加速度ノイズの影響を低減する。加速度計の電源が「オン」になっていないので、外的加速度スパイク信号の部分は「無視」される。実際には、加速度計が依然としてデータを収集したとしても、ソフトウェアまたはハードウェアを用いて、心電図ノイズが所定のレベルに達していない期間に生じた加速度データまたは加速度信号は排除される。別の方法では、心電図ノイズが予め設定された閾値内になったときに、推定された実際圧迫深度を計算する。いずれの場合でも、検出される波形におけるスパイク65の影響を低減することができる。しかし、加速度計自体は、圧迫に付随する加速度と、外的加速度との違いを区別できない。すなわち検出された波形は、スパイク66で示すような圧迫動作中に生じる外的加速度ノイズを含むことがある。
【0067】
にもかかわらず、心電図ノイズ基準センサはドリフトの影響を低減するものである。圧迫開始点を独立して決定するため、波形には正方向または負方向のドリフトが遙かに生じにくい。換言すると、加速度計は、常に、実際に圧迫が開始された後の加速度を測定する。すなわち、図23に示す検出波形は、救護者が実際に行っていることを示し、すなわち胸部を開始点から圧迫してその開始位置が徐々に深くなっていることを示すものである。このようにピーク69,70は、測定された波形が実際の波形にいっそう近似していることを示す。
【0068】
心電図ノイズ基準センサは、ドリフトの影響を低減し、ある種の外的加速度ノイズの影響を低減するが、信号ノイズの問題は残されたままである。すなわち図23〜図25は、依然として、図20〜図22に示す信号ノイズと同じレベルを示している。すべての形態のノイズを抑制するため、心電図ノイズ基準センサを図5または図6に示す信号処理技術と組み合わせることができる。技術を組み合わせることにより、実際波形に近い検出深度波形を形成することができる。
【0069】
その他の基準センサを用いて圧迫の実際開始点を決定してもよい。図26は、平面80に横たわっている患者1に取り付けた、加速度計式の圧迫モニタを示している。基準センサのシステムは、加速度計81、負荷センサ82、およびスイッチ83を有し、各センサが胸部圧迫に関するさまざまなパラメータを測定できるように配置されている。基準加速度計を用いる場合、基準加速度計を患者の体の上、または患者と同じ外的加速度を受ける基準対象物の上に配置してもよい。基準加速度計は3軸加速度計を有するものであってもよいが、互いに直交する3つの単軸加速度計を有するものであってもよい(この場合、他の2つの軸方向の加速度は無視できるものとする)。
【0070】
基準加速度計81を用いることにより、信号プロセッサは、患者の搬送により生じる加速度などの外的加速度誤差を排除することができる。1つの方法によれば、圧迫モニタまたは自動心肺蘇生装置(加速装置)で感知された加速度は信号プロセッサに供給される。加速装置で感知された加速度は、圧迫により生じた加速度(圧迫加速度)および外的加速度により生じた加速度(外的加速度)を含む。次に、1つまたは複数の基準加速度計は、基準加速度を信号プロセッサに供給する。そして基準加速度計は、加速装置と組み合わせて、推定された実際加速度を生成する。平面80および患者が圧迫モニタに対して静止した状態にあるため、基準加速度に対する圧迫加速度の影響は無視できる。
【0071】
推定された実際加速度を得られた後、これを二重積分して、推定された実際胸部深度を得る。すなわち圧迫深度は、外的加速度が大きい場合であっても決定することができる。さらに、実際加速度を図5および図6の信号処理技術または他の信号処理技術と組み合わせることにより、位置信号をより正確かつ精緻に処理することができる。
【0072】
心電図ノイズセンサおよび基準加速度計の代わりに(あるいは、これらに追加して)、別の基準センサを用いて、実際の圧迫開始点の設定することができる。基準センサは、負荷センサ82、スイッチ83、経胸腔インピーダンス検出器、(上述のような)心電図ノイズ検出器、自動心肺蘇生装置に含まれる電圧センサまたは電流センサ、自動心肺蘇生装置に含まれる開始信号、自動心肺蘇生装置に含まれるエンコーダ、または実際に圧迫を開始したことを独立して検出できるその他のセンサを有する。基準センサが圧迫開始したことを検出したときに、開始点をゼロに設定する。そして加速度を処理して圧迫深度を導き出す。基準センサが圧迫を開始したことを検出したときに、開始点をゼロに設定する技術は、図5および図6の信号処理技術と組み合わせてもよい。
【0073】
スイッチ83に関し、スイッチは圧迫が開始されたときに閉じるように配設される。たとえば、スイッチは圧迫モニタの下方または上方、患者1の上、患者が横になっている平面80の上、救護者の手の上、心肺蘇生装置の上、患者の上、その他圧迫が始まったことをスイッチが検知できる部位に配置することができる。
【0074】
このスイッチは、さまざまな種類のスイッチとセンサとから構成され、接触スイッチ、動作センサ、自動心肺蘇生装置上の電圧センサ、自動心肺蘇生装置上の光学式エンコーダ、回転式エンコーダまたはその他のエンコーダ、自動心肺蘇生装置のシャフトや他の構成要素の変位センサ、電位差計、ひずみゲージ、圧電抵抗トランスデューサ、差動変圧器、同期誘導電位差計、可変インダクタンス変換器、可変リアクタンス変換器、渦電流非電導トランスデューサ、静電トランスデューサ、光電トランスデューサ、写真スイッチ、ビデオテープスイッチ、ホログラフィックスイッチ、光弾性技術を用いたスイッチ、並進運動エンコーダ、超音波トランスデューサ、移動コイル−移動磁石変換器、交流タコメータまたは直流タコメータ、渦電流ドラグカップタコメータ、その他の加速度計、またはジャイロ変位スイッチが含まれる。
【0075】
負荷センサ82に関し、負荷センサは、患者の下方または圧迫が開始されたときの負荷を検出できような位置において、救護者、患者、自動心肺蘇生装置に作動可能に接続される。負荷センサが所定の閾値を越える負荷を検出したときに、測定開始点がゼロに設定される。負荷センサは、負荷を検出したときに起動されるスイッチに作動可能に接続されるか、あるいは(詳細後述する)信号処理システム識別部に単に信号を入力するものであってもよい。加速度を二重積分して圧迫深度を求める。負荷センサが圧迫を開始したことを検出したときに開始点をゼロに設定する技術を、図5および図6の信号処理技術と組み合わせてもよい。
【0076】
負荷センサ82の別の実施形態では、負荷センサを患者の体重および圧迫力の両方を検知できるように配設してもよい。負荷センサ82は、患者が横たわる台80の下方に配置してもよい。圧迫する際、患者を圧迫する力により、負荷センサは患者の体重より大きな合計力を検知する。したがって、合計力が患者の体重にほぼ等しいときに開始点がゼロに設定される。
【0077】
この技術とともに利用できる力センサの具体例には、圧力センサ、弾性力トランスデューサ、自動心肺蘇生装置上のシャフトの変位センサ、自動心肺蘇生装置の電圧センサまたは電流センサ、自動心肺蘇生装置上の光学式エンコーダ、回転式エンコーダまたはその他のエンコーダ、固定ひずみゲージ、ビームひずみゲージ、差動変圧器、圧電トランスデューサ、可変リアクタンス変換器/FM発振器、ジャイロ力トランスデューサ、振動ワイヤ力センサなどが含まれる。この技術とともに利用できる圧力センサの具体例には、重量計測器、マノメータ、弾性トランスデューサ、圧電トランスデューサ、力平衡トランスデューサなどが含まれる。
【0078】
経胸腔的インピーダンス検出器について、1つあるいは複数の心電図計用電極、徐細動器用電極、またはその他の電極を患者の胸壁に配置する。圧迫を開始すると、胸壁のインピーダンスが変化する。胸壁インピーダンスは、任意の2つの電極の間にある皮膚および胸腔部に起因するインピーダンスを含む。胸部インピーダンスの変化は、微小試験電流計を用いて、あるいはインピーダンスを測定するその他の方法で測定される。インピーダンスが所定量だけ変化したときに、開始点がゼロに設定される。測定加速度を二重積分処理することにより全体的な圧迫深度を求めることができる。
【0079】
圧迫モニタは、圧迫波形を測定できるので、特定の圧迫波形が得られるように、救護者または自動心肺蘇生装置の誘導することができる。図27は、圧迫モニタが救護者を誘導して実現すべき圧迫波形を示す。深度はインチで測定され、時間は秒で測定される。図27の目盛りは0.5秒間隔、1.0インチ間隔で印が付いている。1サイクルのうちの圧迫位相は右上がり傾斜した曲線84として示される。1サイクルの圧迫位相は最大圧迫深度85(圧迫ピーク)で終了する。1サイクルのうちの解放位相は、右下がりに傾斜した曲線86として示される。解放位相は救護者が次の開始点87(またはベースライン)で新たに圧迫を開始するときに終了する。この開始点は当初のものと異なることもある。圧迫は、時間=0、深度=0で開始され、圧迫の全体深度は矢印88で示す距離である。
【0080】
圧迫波形には、短時間救護者により最大圧迫深度が維持される圧迫維持期間89と、短時間救護者により初期開始点より深い点で維持される不完全解放期間90とが含まれる。圧迫および解放はそれぞれ、圧迫位相84および解放位相86の比較的急峻な波形で示されるように、大きな加速度および速度で行われる。デューティサイクルは50%(圧迫と解放の時間比は1)より少し小さく、矢印89間の距離で示す圧迫位相に要する時間が、矢印90間の距離で示す解放位相に要する時間より若干短いことを意味する。
【0081】
図27に示す圧迫波形は、圧迫モニタが救護者を指示して実現すべき特定の波形の具体例を示すものであるが、別の波形であってもよい。たとえば別の波形は圧迫維持時間を有しなくてもよい。さらに別の波形は異なるデューティサイクルを有し、あるいは長い圧迫維持時間を有する。こうした圧迫波形は、患者の現況に応じた最適な圧迫波形に依存する。さらに圧迫モニタは、スイッチ、ボタン、ソフトウェア、あるいは救護者が患者の体格や体形を入力できるようにするためのその他のユーザ入力手段を有していてもよい。圧迫モニタは、この情報を用いて、波形ライブラリから特定の波形を選択することができる。圧迫波形は、今後の研究成果、AHAガイドライン、救護者の遵守事項、医療専門家の選択に応じて変更することができる。したがって、以下詳述するように、さまざまな場合に応じて、異なる波形をユーザフィードバック装置に供給することができる。
【0082】
誘導波形は、ユーザフィードバック装置により供給されるものであってもよい(図5のステップ62)。さらにユーザフィードバック装置は、救護者または自動心肺蘇生装置に対し、圧迫関連情報を提供してもよい。たとえばユーザフィードバック装置は、圧迫開始点、圧迫深度波形、圧迫速度波形、圧迫加速度に関する情報を表示するものであってもよい。すなわちユーザフィードバック装置は、心肺蘇生のすべての位相における胸部の位置、速度、加速度を継続的に追跡するために必要なすべてのデータを、救護者または自動心肺蘇生装置に提供するようにしてもよい。この情報を用いて、救護者または自動心肺蘇生装置の心肺蘇生術の効用を評価してもよい。
【0083】
またユーザフィードバック装置は、圧迫位相および解放位相の品位またはクォリティに関する情報を救護者または自動心肺蘇生装置に提供してもよい。圧迫位相の品位またはクォリティとは、全体圧迫深度、デューティサイクル、圧迫の加速度、圧迫の滑らかさ、圧迫位相に関するその他のファクタに関するものである。解放位相の品位またはクォリティとは、救護者が実際の開始位置に復帰させているか否か、デューティサイクル、解放の加速度、解放の滑らかさ、解放位相に関するその他のファクタに関するものである。救護者または自動心肺蘇生装置は、この情報を用いて、圧迫の品位またはクォリティについて評価し、誘導を受けることができる。
【0084】
ユーザフィードバック装置62は、加速度波形、速度波形、位置波形から得られた情報を複合して、救護者または自動心肺蘇生装置に圧迫位相の品位またはクォリティに関する情報を提供する。たとえば、ユーザフィードバック装置は、圧迫深度が推奨ガイドラインよりも小さい場合は圧迫する力を増すように、また圧迫深度が推奨ガイドラインよりも大きい場合は圧迫する力を減らすように救護者に指示を出す。ユーザフィードバック装置は、圧迫波形に関するその他の圧迫位相パラメータについて救護者に指示を出す。たとえば、ユーザフィードバック装置は、適切な圧迫深度を達成するまでの圧迫時間が短すぎるか、あるいは長すぎるかについて、救護者または自動心肺蘇生装置に告知する。
【0085】
ユーザフィードバック装置62は、加速度波形、速度波形、位置波形から得られた情報を複合して、救護者または自動心肺蘇生装置に解放位相の品位またはクォリティに関する情報を提供する。たとえば、ユーザフィードバック装置は、救護者または自動心肺蘇生装置に、解放後の適切な待機位置に関する指示を与える。このように、ユーザフィードバック装置は、救護者または自動心肺蘇生装置が胸部を初期開始位置まで十分に復帰させていない場合に、救護者または自動心肺蘇生装置に胸部を十分に弛緩させることを指示する。逆に、医学的にみて必要ならば、ユーザフィードバック装置は、救護者または自動心肺蘇生装置に初期の胸部位置の少し下方の深度まで復帰させるよう指示してもよい。この場合、救護者または自動心肺蘇生装置は、圧迫サイクルが最小深度に達したときでも、「解放維持」を行い、胸部に力を加え続ける。これ以外に、ユーザフィードバック装置は、異なるタイミングにおいては異なる圧迫開始点を指示してもよい。すなわち、ユーザフィードバック装置は、圧迫サイクルにおいて不完全な解放維持を行うが、換気時には胸部を十分に弛緩させて復帰させるように救護者または自動心肺蘇生装置に指示してもよい。ユーザフィードバック装置は、解放速度と解放位相のデューティサイクルなど、その他の解放位相のパラメータについて救護者または自動心肺蘇生装置に指示してもよい。
【0086】
まとめると、圧迫位相および解放位相の品位またはクォリティから得られた情報により、ユーザフィードバック装置は、最適な圧迫波形および最適の圧迫デューティサイクルが実現できるように救護者に指示を与えることができる。救護者は、所定の深度と速さで圧迫し、所定の圧迫深度で所定の時間だけ胸部を保持することにより、特定の圧迫波形を実現する。救護者は、所定の期間中、胸部を圧迫し、別の所定の期間中、胸部を弛緩させることにより、特定のデューティサイクルを実現する。
【0087】
すなわちユーザフィードバック装置は、圧迫サイクルの各位相(圧迫位相および解放位相)において、適切な圧迫の速さ、圧迫深度、圧迫速度(患者を圧迫し、解放するのに必要な時間)、圧迫加速度、圧迫維持時間で実施するように、救護者または自動心肺蘇生装置に指示を与えることができる。したがって、救護者または自動心肺蘇生装置が実際に適用する圧迫波形は、ガイドラインに沿った複雑な圧迫波形とすることができる。ほとんどの患者がより複雑な圧迫波形により救命されていることが研究で確認されており、救護者または自動心肺蘇生装置は、ユーザフィードバック装置とともに圧迫モニタを用いた場合、患者の生存率を改善することができる。
【0088】
同様に、図5のユーザフィードバック装置62は、圧迫デューティサイクルに関するフィードバック情報を救護者または心肺蘇生装置に提供することができる。デューティサイクルとは、各圧迫サイクルにおける圧迫している時間と解放している時間の比である(しかし、デューティサイクルには換気中など胸部圧迫を実施していないときの時間は入れない。)。デューティサイクルが所定のパラメータの範囲内にない場合、ユーザフィードバック装置は、最適のデューティサイクルを実現するために圧迫のタイミングと圧迫の速さを調整するように救護者に指示を与える。
【0089】
これまで説明したように、未処理の加速度信号から胸部変位の値を正確に決定するという解決課題に対する特定の解決手段において、ユーザフィードバック装置は最後のステップを行う(図5は解決手段を示すフローチャートである。)。すでに上述したように、この解決手段に対する数多くの変形例が存在するが、一般的な視点から解決課題を確認し、一般的な解決手段を構成することができる。
【0090】
図28および図29は、心肺蘇生中に測定される加速度から正確な位置を決定するという、一般的な解決課題および一般的な解決手段を示すブロック図である。図28は、実際の胸部圧迫加速度が、どのように胸部の変位位置に対する誤差を多く含む値(不正確な値)に変換されるかを示すブロック図である。広義において、実際の加速度105、信号ノイズ106、外的加速度ノイズ107、ある種のドリフト108は、未知の関数109(線形または非線形関数であってもよく、ランダム入力または決定論的入力を含む関数であってもよい。)により複合される。未知の非線形関数は、加速度計で測定された加速度から誤差を多く含む不正確な加速度110を生成するシステムとして知られている。不正確な加速度は二重積分され、この加速度に含まれる不正確さが累積増大する。こうした増大する誤差は積分誤差111という(なお、積分処理自体が直接的に変位位置に誤差を与えるものではない。)。最後に、追加的な要因であるドリフト(ずれ)112が、不正確な変位位置113に対する最終的な値に影響を与えることがある。
【0091】
図29は、不正確な胸部圧迫加速度から胸部圧迫の実際深度を推定するという一般的な解決手段を示すブロック図である。まず、基準センサ119が実際の圧迫開始点を特定する。こうして加速度の開始点を知ることができる(ただし基準センサ119は有用ではあるが、一般的な解決手段において必須のものではない。)。実際の加速度105および真の、すなわち推定されるノイズ要因120(図28の106〜108のブロックで示もの)がシステム109(未知の非線形関数)により複合される。そのため、得られる加速度110が不正確となる。そして測定された加速度はデータ複合手段121(これは線形関数または非線形関数であってもよい。)およびシステム識別部122に供給される。
【0092】
システム識別部は、システムをモデル化する1つまたは複数の関数(線形関数または非線形関数)を有する。ノイズ要因120に関連する1つもしくは複数の基準ノイズも同様にシステム識別関数122に供給してもよい。たとえば、低周波フィルタにより特定された基準ノイズは信号ノイズに関連し、加速度計の基準ノイズは外的加速度ノイズに関連する。
【0093】
ノイズ基準自体は加速度にノイズを与えない場合でも、システム識別関数は、ノイズ要因のノイズ基準として自動心肺蘇生装置のさまざまなパラメータを利用してもよい。ノイズ要因のノイズ基準は、加速度信号においてノイズ要因と多少関連するものでなければならない。たとえば、加速度計により得られた深度測定値は0.5インチの胸部深度を検出する。しかし、自動心肺蘇生装置に同時に起こる電流のスパイクは、心肺蘇生装置が0.5インチの深度で胸部を圧迫するのに必要な力よりも遙かに強く圧迫していることをシステムに伝えている。この矛盾は外的加速度ノイズまたはドリフトにより生じることがある。
すなわち電流スパイクはシステムのノイズ要因と関連している。システム識別部は、この情報用いて、システムのモデル化を支援することができる。同様に、システム識別部は、電圧、シャフト位置変位、あるいは光学式エンコーダまたは回転式エンコーダを基準ノイズとして用いて、システムをモデル化しやすくすることができる(ここでも基準ノイズは有用ではあるが必須のものではない。)。
【0094】
システム識別部は、ノイズ要因の基準ノイズと測定された加速度を組み合わせるか、関連付けて、測定された加速度に含まれる推定ノイズ123を生成する。そして推定ノイズ123はデータ複合手段121に供給される。データ複合手段は、推定ノイズ123と測定された加速度110を組み合わせて、推定の実際加速度を生成する(124)。そして推定された実際加速度は二重積分される(125)。任意ではあるが、一方または両方の積分処理において、フィルタ126を用いて、推定の実際加速度に残存する累積誤差の影響を低減してもよい。最終的に得られた結果は、加速度計の実際の変位位置127を正確かつ精緻に推定するものである。
【0095】
システム識別部122は、システムをモデル化し、これを用いて加速度に含まれるノイズを推定することができる(ノイズが既知となれば、ノイズを含む加速度と測定された加速度を組み合わせることにより、ノイズを容易に除去できる。)。言い換えれば、システム識別処理とは、入力データおよび出力データを用いて、実際加速度と加速度に含まれるノイズ要因を組み合わせる関数をモデル化するプロセスである。システム識別処理の問題は、既知または測定された出力と、既知または未知の入力とを有する。既知または測定された入力の追加はシステム識別処理には有益であるが、必須のものではない。何らかの境界条件は知られていても、システム自体は、線形または非線形である任意の未知の関数である。
【0096】
線形および非線形関数の両方について、数多くの方法を用いてシステムをモデル化することができる。これらの方法のそれぞれは、単独または複合的に、ステップ122のシステム識別関数を有する。これらの方法は、圧迫開始点またはピーク点のみを処理するのではなく、毎秒数多くのサンプルデータを収集することにより処理するものであってもよい。ただし、これらの方法は圧迫開始点または圧迫ピークに対しても実施される。これらの方法には、自動回帰モデル、余剰入力を伴う自動回帰モデル、自動回帰移動平均モデル(図5および図6に示す技術に用いられる方法の1つ)、余剰入力を伴う自動回帰移動平均モデル、自動回帰積分移動平均モデル、余剰入力を伴う自動回帰積分移動平均モデル、ボックス・ジェンキンスモデル、出力誤差モデル、隠れマルコフモデル、フーリエ変換、ウェーブレット変換、ウェーブレット除去、ウェーブレットフィルタリング、適応ニューラルネットワーク、帰納型ニューラルネットワーク、動径基底関数ネットワーク、適応曲線フィッティング(スプライン)、カルマンフィルタ、拡張カルマンフィルタ、適応カルマンフィルタ、無香カルマンフィルタ、カーネル推定がある。システム識別関数を見出すために用いられるアルゴリズムによるアプローチには、最大エントロピ法、最大尤度法、帰納最小二乗法(または類似の方法)、数値的方法、非拘束グローバル検索または最適化、最小期待値法、高速フーリエ変換法がある。
【0097】
帰納的識別法を用いた場合、一般の帰納的識別法の方程式は以下のように表される。
【数6】

ここで、X(t)は時刻tにおけるシステムの状態であり、Hは変換関数の状態であり、X(t−1)は先のシステムの状態であり、y(t)は測定した出力であり、u(t)は測定した入力であり、θ(t)はシステムであり、hはシステムの状態を出力に変換するものである。システムの状態は、h(X(t))によりシステム出力に変換される。
【0098】
X(t)およびθ(t)は、u(t)およびy(t)を収集する際に評価されることから、最新の収集データより、過去の収集データの合計の方が、はるかに大きな影響をシステムに与える。
【0099】
上記方程式(1)および(2)は、次の方程式(3)および(4)のように簡略化することができる。
【数7】

ここで、μとγは最新段階で提供される情報の相対量を反映する小さな値である。Qは入力、出力、状態に関係する関数である。等式(3)および(4)は、方程式(1)および(2)よりも帰納的に方程式を計算することが簡単であるという意味でより単純である。
【0100】
数多くの数値アルゴリズムを用いて、方程式(3)および(4)を解くことができる。数値アルゴリズムとして、帰納的最小二乗法、帰納的操作変数法、帰納的誤差予測法、帰納的擬似回帰法、帰納的カルマンフィルタ(時間変動パラメータを含む)、時間変動システムの帰納的カルマンフィルタが挙げられる。これらの数値解析技術には、有名な「命名された」数多くの技術が含まれ、特別な態様として、カルマンフィルタ、拡張カルマンフィルタ、拡張帰納的最小二乗法等が含まれる。それぞれのアルゴリズムには長所と短所があり、これらは漸近的に方程式(3)および(4)の解に近づく。
【0101】
「命名された」技術とは、一般的方程式(3)および(4)から、ある条件または仮定の下で導出されたものである。すなわち上記アルゴリズムのそれぞれの方程式を、さらに特化して変形することができる。たとえば、帰納的最小二乗法アルゴリズムを用いて、方程式(4)を以下のように表すことができる。
【数8】

【0102】
方程式5,5(a),5(b)において、L(t)、P(t)およびP(t−1)は方程式を簡略化するために用いられた項であり、φ(t)は回帰ベクトル、λ(t)は忘却因子(以下に詳述する。)、φT(t)は回帰ベクトルの転置ベクトルである。
【0103】
さらに方程式(4)は、帰納的操作変数、帰納的誤差予測法、帰納的擬似回帰法、時間変動システムのための帰納的カルマンフィルタ、パラメトリック変動帰納的カルマンフィルタを用いても同様に表現することができる。
【0104】
一連の上記アルゴリズムの中からシステム識別アルゴリズムを選択したとき、その他のいくつかの追加的なパラメータが、モデルの品位またはクォリティに影響を与え得る。これらの追加的なパラメータには、データの重み付け、更新ステップの選択、更新ゲインの選択、モデル次数の選択がある。データの重み付けについて、システムが経時的に変動する場合、現時点に近い入力出力データの方がシステムの現在の状況をより正確に反映する。データは時間的に古くなるほど、過去のシステムの状態を反映する。この事実を反映させるため、より最新のシステム状態を表すようにデータに重み付けする。実際データの重み付けは、方程式5,5(a),5(b)の「忘却因子(λ)」によって実現される。λの選択は、システム状態がどれほど迅速に変化しているかという情報に基づいて行われる。λの典型的な範囲は約0.9800〜約0.9999である(忘却因子が不要なとき、λは1.0000となる)。
【0105】
λがシステム識別部に与える影響について検討する別の方法は、約36%の重み付けが付与されるサンプルデータのポイントを評価することである(36%はe−1値であり、サンプルデータが統計学的に有意ではないとみなされるポイントの値である)。この重み付けが付与されるデータサンプルの統計学的有意性は相対的に小さくなる。サンプルデータが約36%の重み付けが付与されたときのサンプル数は、T0として知られているが、数学的に以下のように表される。
【数9】

T0(したがってλ)は、システム状態を適正に認識した上で選択され、実際の加速度が独立して測定される場合、T0を用いて、推定される実際加速度が実際加速度に最も近似するようにシステム識別処理を微調整することができる。このように、圧迫モニタが測定を開始する前にT0が事前設定される。
【0106】
λが1に近いほど、所与のデータサンプルに約36%の重み付けが付与されるポイントに達するまでに必要なサンプル数は多くなる。λが小さいほど、所与のサンプルデータはより早く「忘れられる」ということを意味する。たとえば、λが0.9800ならば、T0=50サンプルとなり、50番目のサンプルに約36%の重みが付けられることを意味する。しかし、λが0.9999ならば、T0=10,000となり、10,000番目のサンプルに36%の重みが付けられることを意味する。上限については、λが1ならば、T0=∞となり、すべてのサンプルデータは「忘れられる」ことはない(常に100%の重み付けが付与される。)ことを意味する。
【0107】
サンプリングレート(1秒間に加速度が測定される回数)は、λがシステム識別部をどのように変化させるかに依存する。毎秒1000回のデータがサンプリングされた場合、心肺蘇生圧迫の時間スケールにおいて、データは迅速に「忘却」され得る。サンプリングレートが毎秒1000回で、T0=1000であるとき、ちょうど1秒前のデータに36%の重み付けが与えられる。実際のサンプリングレートは、毎秒約100回〜毎秒約2000回まで変化し得る。心肺蘇生中の加速度測定値の信号処理における有用なサンプリングレートは、毎秒約500回である。別の実施形態では、サンプリングレートはより速くてもよいが、定期的な割合でサンプルを無視してもよい。たとえば、毎秒1000回のサンプリングレートでサンプリングしたとき、1個おきにサンプルを無視してもよい。デシメーション(間引き)として知られているこの処理は、より遅いサンプリングレートと同じ効果を有する。
【0108】
上記説明においては、忘却因子は時間と共に変化しない定数であった。しかし、λはシステム識別部が状況変化に適応できるよう、時間と共に変化するものであってもよい。たとえば、換気を休止する間、λを変更してもよく、ある実施形態では換気休止時、λを大きくする。換気休止時にλを大きくすることの効果は、データポイントを極めて短時間で排除できる点にある。すなわち圧迫モニタは、換気休止中の圧迫深度の変化を検出しない。
【0109】
忘却因子をシステム識別関数に追加することに加えて、更新ステップの選択により、モデルの品位またはクオリティが影響を受ける(ただし更新を必要とするのは一部のシステム識別処理技術だけであり、たとえばカルマンフィルタは更新ステップを必要とする)。更新ステップは、さまざまな方法で実現することができる。カルマンフィルタなどいくつかのシステム識別関数は、論理解析手法を用いて解くことができるし、更新ステップも論理解析手法を用いて解くことができる。他のシステム識別関数は数値解析手法を用いて解く必要がある。数値解析手法が必要の場合に用いられる3つの更新方法は、ガウス・ニュートン更新法、グラジエント更新法、およびレーベンバーグ・マルカート更新法である。ガウス・ニュートン更新法は、非常に数多くのステップ(より多くの計算時間)を必要とするが、実際の解に正確な適応させるように収束する。グラジエント更新法は、迅速に収束するが、ガウス・ニュートン更新法ほど正確に実際の解に収束しない。これらの方法は組み合わせることができる。最初にグラジエント更新法を用いて迅速に適合値に収束させた後、システム識別部は、ガウス・ニュートン更新法に切り換えて、最終的な適合値を得るようにしてもよい。このように組み合わせた更新法は、レーベンバーグ・マルカート更新法として知られている。
【0110】
ガウス・ニュートン更新は、数学的には以下のように表される。
【数10】

またグラジエント更新法は、数学的には以下のように表される。
【数11】

両方の方程式において、R(t)はヘッセ行列式の識別判定基準であり、R(t−1)は1つ前のステップにおける識別判定基準であり、y(t)は更新ゲイン(これは忘却因子に関連する)、そしてφ(t)は回帰ベクトルである。
【0111】
更新ゲインの選択は、数多くの帰納的システム識別関数で用いられる別のステップである。最新化ゲインの選択は、数学的には以下のように表わされる。
【数12】

すなわち更新ゲインは忘却因子に関連している。
【0112】
モデル選択次数に関し、帰納的システム識別技術は、システムモデルを入力・出力データに適応させる。帰納的手法の前に、そのモデルの構造を特定する必要がある。モデル構造を特定する問題の標準的な手法は、全体的なモデル構造を決めた後に、データに最も適応させるモデルを選択することである。平均二乗誤差のような簡便な適応モデル手法は、モデル次数を過大に見積もると、プロセスノイズまたは測定ノイズに適応させてしまう傾向がある。モデル次数を過小に見積もると、システムの極めて重要な成分が看過され得る。適応モデル手法は、モデル次数の範囲全体で評価される。モデル次数とは、モデルが用いる項数である。適合値を最小化する最小モデル次数が好適なモデルである。
【0113】
最小モデル次数を推定するために、いくつかの手法を用いることができ、その手法として、最終予測誤差規範(FPE)、赤池情報量基準(AIC)、最大記述長基準(AICの変形)、および統計学的仮説検定(スチューデントのt−検定)を含む。最終予測誤差規範は、数学的には以下のように表される。
【数13】

ここで、Vは二次損失関数、dはモデル次数の大きさ、Nはデータポイント数である。
【0114】
赤池情報量基準は以下のように表現される。
【数14】

ここで、Vは二次損失関数である。二次損失関数は、追加項を用いたときの追加的なコスト関数に関係する任意の二次関数であってもよい。
【0115】
上述のシステム識別技術については、未処理の加速度測定値から実際の圧迫深度を推定するという問題を解決するという文脈において説明した。これらの技術を用いて同様に、ノイズを含む心電図信号を処理することもできる。図30は、心肺蘇生装置およびその他のノイズ要因に起因する心電図ノイズの問題を示すブロック図である。換言すると、図30は、理論的な実際の心電図信号135およびノイズ要因からの信号が複合されて、(動きに起因して不正確となったアーチファクトを含む)測定された心電図が生成されることを示すものである。圧迫による心電図ノイズ136と、その他の要因ノイズ137とが、システム138として示す未知の線形または非線形関数により複合される。心電図に含まれる主たるノイズ要因は圧迫時の動きであるが、その他のノイズ要因があり、後述の解決手段により対処することができる。システムは、誤差を含む不正確な心電図139を生成し、処理されなければ、患者の心臓の電気的活動を正確に検出するために用いることはできない。さらにシステムは、周波数領域において、心電図ノイズが実際の心電図に重なり合うように、心電図ノイズと実際の心電図を複合する。すなわち単純なバンドパスフィルタは誤差を含む心電図を正確に処理するには不十分である(単純なバンドパスフィルタは、心電図ノイズを排除するとともに、実際心電図の重要な成分をも排除してしまう。)。
【0116】
図31は、図30に示す解決問題に対する一般的な解決手段を示すブロック図であり、動きによる不正確な心電図信号を推定される実際の心電図信号に変換するプロセスを示す。図30において、システム138は、実際の心電図135と心電図ノイズ136とを複合して、観察者が測定する不正確な心電図139を生成する。そして測定した心電図信号139と、心電図ノイズ136に対応する基準信号とが、システム識別部140に供給される。たとえば、心肺蘇生時に生じる動きは、心電図ノイズの最大の要因であることから、心肺蘇生時に生じる動きに対応する信号はシステム識別部に供給される。とりわけ、力トランスデューサを圧迫モニタ(または患者あるいは救護者)に配置して、圧迫中の圧迫力を測定してもよい。圧迫力に対応する信号は基準信号としてシステム識別部に供給される。心肺蘇生時に生じる動き対応する他の信号は、自動心肺蘇生装置のさまざまなパラメータを含むものであってもよい。たとえば、駆動シャフトまたは他の部品の変位に関連する信号と、心肺蘇生時の動きとを関連付けてもよい。すなわち装置を駆動するために必要な電流または電圧の変化に対応する信号と、心肺蘇生時の動きとを関連付けてもよいし、光学式エンコーダまたは回転式エンコーダにより生成された信号と、心肺蘇生時の動きとを関連付けてもよい。
【0117】
システム識別部はシステムをモデル化した後、測定された心電図信号のノイズ成分(推定ノイズ141)を推定する。そして推定された心電図ノイズ信号141および測定された心電図信号139は信号複合手段142に供給され、心電図ノイズ信号と測定された心電図信号とが複合され、推定された実際の心電図143を生成する。推定された実際の心電図は圧迫中に生成されるため、圧迫中であっても、信号処理技術により、心電計センサが心臓の正常の洞律動を検出することができる。すなわち圧迫を休止して律動しているか否かを定期的に確認する必要はない。その結果、心肺蘇生の全体的な品位またはクォリティが向上し、患者の生存可能性が増大する。
【0118】
システム識別部140は、図29に示す信号処理技術について説明したものと同様の種類の関数や手法を有する。たとえば図29について説明した帰納的最小二乗法を用いて、測定された心電図信号のノイズ成分を特定することができる。
【0119】
図32〜図35は、豚の胸部圧迫処置中に心電図を測定したときの実際の心電図を推定する際に図31の方法を用いることの効用を示すものである。4つのグラフすべてについて、時間軸151に沿った1つの目盛150の時間は、他の3つのグラフの1つの目盛と同じ時間であるので、ひとつのグラフと他のグラフとを直接的に比較することができる。ただし、図32、図34、図35の電圧軸に沿った目盛152は互いに対して若干異なっている。
【0120】
図32は、胸部圧迫に起因して生じるノイズによる誤差を含む豚の実際の心電図信号のグラフ(ミリボルト対ミリ秒)である。図32は、圧迫処置中に測定された信号未処理の心電図信号である。
【0121】
図33は、実際の心肺蘇生動作により生じる信号に関し、圧迫力と時間の関係を示すグラフである。心肺蘇生動作信号は、時間変動性の力信号を有し、心肺蘇生装置が胸部圧迫処置中に豚の胸部に与える圧迫力に対応するものである。圧迫力のピーク153は圧迫の最大深度に対応する。圧迫モニタに関し、動きの信号は、救護者または自動心肺蘇生装置が胸部を圧迫処置するとき、患者の胸部に加わる力に呼応した時間変動性の力信号を有し得る。この場合、圧迫モニタ(圧迫モニタの後方など)に配置された力トランスデューサが圧迫力を測定し、力信号を生成する。その後、力信号は心電図ノイズと関連付けられる。力トランスデューサまたは他の力センサを患者の背中の下に配置して、圧迫モニタにと作動可能に接続される。
【0122】
図34は、図33に示す胸部圧迫により生じた、推定された心電図ノイズ信号に関し、電圧と時間の関係を示すグラフである。図33および図34は、これらを比較すると、時間変動性の圧力信号が心電図ノイズの発生と直接的に呼応していることを示す。換言すると、胸部圧迫で生じた圧力ピーク153は、ノイズピーク154の発生に呼応している。
【0123】
ノイズを含む心電図信号の推定ノイズ成分を抽出するために用いられるシステム識別部140は、図29に関連して説明したように、帰納的最小二乗法を行う。自動回帰次数は1に等しくなるように選択された。移動平均次数は10に等しくなるように選択された。自動回帰次数は10になるように選択された。導関数次数も0となるように選択された(導関数次数はシステムモデルで用いられる線形あるいは非線形の項であり、特に正または負の打切微分フィルタ(truncated derivative)である。非線形項は帰納最小二乗法に適合するアルゴリズムの拡張である。)。忘却因子λは1.0000となるように選択した。
【0124】
図35は、豚の推定された実際の心電図信を示すグラフである。図35のグラフは、図32の測定された心電図信号から図34の推定されたノイズ信号を差し引くことにより生成されたものである。推定された実際心電図信号は、豚の実際の心電図信号に近似している。
【0125】
ノイズを含む心電図信号(図30および図31)およびノイズを含む加速度信号(図28および図29)に関して説明した信号処理方法、ならびにベースラインリミッタおよびピークリミッタに関して説明した技術は、患者の実際の経胸腔インピーダンス(胸部の電気的抵抗またはインピーダンス)の値を推定するためにも利用することができる。患者の経胸腔インピーダンスの推定された実際値を用いて、患者に徐細動器で電撃を与えるときに必要な電圧を決定することができる。
【0126】
患者に圧迫処置を施したことにより、測定された経胸腔インピーダンスの値はノイズを含む。すでに上述した一般的な信号処理の解決法およびリミッタを用いて、測定された経胸腔インピーダンスのノイズ成分の特定し、分離し、そして排除することができる。こうして、経胸腔インピーダンスの実際値を推定することができる。
【0127】
推定された経胸腔インピーダンスの実際値は、患者の除細動手段に供給される。患者の除細動手段は、推定された経胸腔インピーダンスの実際値を用いて、患者に対する要項な電撃を与えるために必要な適正な電圧を決定する。必要な電圧の正確な値が既知であるため、徐細動器を効果的に活用することができる(ひいてはバッテリ寿命を温存し、装置の安全を確保することができる)。
【0128】
推定された実際の心電図および推定された実際の経胸腔インピーダンスが既知であるため、AED(自動体外式除細動器)を備えた自動心肺蘇生装置は、圧迫を中断することなく、患者に除細動電撃を与えることができる。この装置は、推定された実際の心電図に基づいて除細動が適正であることを判断し、推定された実際の経胸腔インピーダンスに基づいて適切な除細動電圧を適用する。除細動時に圧迫処置が中断しないので、患者の血流循環が停止することはない(患者の生存率が高くなることを意味する)。
【0129】
これらの信号処理技術(胸部深度測定または心電図測定のためのもの)を用いた圧迫モニタは、患者の胸部を圧迫する任意の手段とともに利用することができる。胸部圧迫手段は、手による心肺蘇生、電気刺激、自動心肺蘇生手段(モータまたは手動レバーで駆動されるベルト、ストラップ、ピストン、およびプレートなどを含む)、または胸部圧迫のために適切なその他の装置を有する。我々自身の特許であるシャーマンらに付与された米国特許第6,066,106号(2000年5月23日)の「モジュラ心肺蘇生支援装置(Modular CPR Assist Device)」、および我々自身の米国特許出願(09/866,377号、2001年5月25日出願)の「圧力嚢フィードバック式心肺蘇生支援装置(CPR Assist Device with Pressure Bladder Feedback)」において、自動心肺蘇生装置の具体例が記載されている(これらの装置は、圧迫ベルト、駆動シャフト、またはスプール上に配置した光学式エンコーダまたは回転式エンコーダを用いて、ベルトの繰出量または圧迫深度を測定する。)。加速度計自体は、圧迫による上下方向の加速度を感知できる任意の部位に配置してもよい(たとえば加速度計は、圧迫ベルトのような胸部を圧迫する手段の内部またはその上方に配置してもよい。(手で圧迫する場合は、救護者が圧迫処置を施す間、圧迫モニタを救護者の手の下に配置してもよいし、あるいは救護者の手、手首、腕に配置してもよい。)。
【0130】
ハルパリンら(Halperin et al)に付与された我々自身の米国特許第6,390,996号で開示された三軸加速度計、三軸負荷センサ、三軸変位測定装置、傾斜センサなどの加速度計の傾きを検知する手段を圧迫モニタに設けると、ユーザフィードバックシステムは、圧迫効果に関して救護者に指示を与えることができる。多くの患者にとって、胸骨に対して直角に(多くの場合まっすぐ下方に)圧迫すると、その圧迫は最も効果的になる。傾斜センサは圧迫された方向の角度を測定し、圧迫モニタは、その角度が所定の角度範囲から外れたときに、角度を調整するように救護者に対して指示を与えることができる。
【0131】
圧迫モニタおよび信号プロセッサは、徐細動器に作動可能に接続される。救護者または自動心肺蘇生装置が圧迫処置を実施している間、除細動器または圧迫モニタは、患者の心電図信号を継続的に検出する。圧迫モニタプロセッサが、患者に対する電撃が有益であることを示す心電図信号を検出すると、除細動から電撃を与えるよう、またはAEDから電撃を与えることを許可するよう救護者に指示が与えられる。圧迫処置時の患者の実際の心電図を推定する手段は、ハルパリンらに付与された米国特許第6,390,996号に開示された我々の方法およびこの出願に開示された方法を実施するものである。
【0132】
圧迫モニタは換気を行うための手段に動作可能に接続される。救護者が適切な回数(15回など)の圧迫を行った後、圧迫モニタは圧迫を一旦停止するよう救護者に指示する。換気を実施する手段は適切な回数だけ換気を行う。換気の後、圧迫モニタは患者の状態を評価する。さらに圧迫が必要な場合は、圧迫モニタは圧迫を再開するよう救護者に指示を与える。換気を実施する手段は、救護者、バッグまたはバルーン、シャーマンらに付与された我々自身の米国特許第6,213,960号(2001年4月10日)の「電気刺激による胸部圧迫装置(Chest Compression Device with Electro-Stimulation)」に記載された陽圧人工呼吸器、またはその他の換気を実施する手段を含む。
【0133】
さらに圧迫モニタは、遠隔ネットワークと通信するための通信手段を有していてもよい。通信手段は、信号搬送部と圧迫モニタ通信部とを有する。信号搬送部は、電話回線、直通ケーブル、専用デジタルネットワーク、携帯電話ネットワーク、衛星通信アレイ、無線またはその他の電磁波、LED、インターネット、またはその他の信号搬送手段を含む。圧迫モニタ通信部は、無線または他の電磁波の送受信部、LED、モデム、または信号搬送部と信号を送受信する手段を有する。圧迫モニタは、通信手段を用いて、遠隔ネットワークから情報をアップロードまたはダウンロードすることができる。また圧迫モニタは、ユーザが情報を受け、また入力できるように、全地球測位システムリーダ(GPSリーダ)、スピーカ、キーパッド、電話、モデム、マイクロフォン、カメラ、視覚ディスプレイを有していてもよい。ブルートゥース規格のような既知の通信規格を用いた通信手段でデータ交換してもよい。
【0134】
遠隔ネットワークは、その他の情報を圧迫モニタに提供し、圧迫モニタから情報を受信することができる。たとえば、現在および今後の緊急事態での使用に際して、圧迫モニタを追加の波形、患者の治療歴、換気速度、その他の圧迫関連情報について更新することができる。一群の圧迫モニタを単一の遠隔ネットワークに接続したとき、それぞれの圧迫モニタは、遠隔ネットワークから独立して継続してアクセスし、(権限が与えられるならば)異なる情報が与えられるようにしてもよい。遠隔ネットワーク自体は、1つまたは複数のコンピュータ、インターネット、別の心肺蘇生関連装置、または離れた場所から圧迫モニタをプログラムし、あるいは救護者に指示を与えることができるオペレータからなる。
【0135】
使用に際して、圧迫モニタは、ショッピングモールや公共の場所などの現場に配置され、必要になるまで保管される。圧迫モニタを起動すると、圧迫モニタは、コールセンタのコンピュータである遠隔ネットワークとの間で通信する。警察、消防署、救急車サービスなどの緊急要員は、圧迫モニタが起動したことを通知され、GPSリーダにより正確に指定された現場へ急行するように指示され、あるいは圧迫モニタを起動した人に連絡するように指示される。遠隔ネットワークのコンピュータおよびその使用訓練を受けたオペレータは、圧迫モニタからのリアルタイムのストリーミングデータをモニタしながら、救護者に音声で指示を与える。操作者またはコンピュータは、圧迫モニタまたは救護者に別の情報を適時提供する。たとえば圧迫モニタは、救護者に指示を与えて処置したときに得られる圧迫波形に関するデータを受信し、オペレータは口頭にて救護者に指示を与える。すると圧迫モニタは、医療分析のために、圧迫深度、圧迫速度、圧迫力、圧迫波形、デューティサイクルなどのデータをオペレータおよびコンピュータに提供する。救護者が疲れてきた場合、操作者は救護者が蘇生処置をしやすくなるような代替的な波形を提供してもよい。同様に、オペレータは、口頭にて救護者を激励することができる。
【0136】
通信手段を用いることにより、圧迫モニタを自動的に、または指示を受けながら保守点検することができる。圧迫モニタは、定期的にまたは持続的に遠隔ネットワークと通信し、バッテリの寿命および状態、使用回数、パーツの交換の必要性、および保全状態に関する他の情報についてデータ送信する。その応答として、圧迫モニタは、ソフトウェアの更新などの保守・保全を自動的に実施するか、またはユーザに保守・保全を実施するよう指示を与える。また通信手段を用いることにより、圧迫モニタは、緊急時対応の際に用いられた製品について通信することができる。そのような製品の具体例として、上述のような製品、薬物ディスペンサ、緊急事態に対応する際の有用な他の製品が含まれる。
【0137】
こうした製品を複合的に用いる具体例において、救護者は圧迫モニタを用いて手による蘇生を開始する救急医療要員は、到着後、AEDを有する自動胸部圧迫装置を準備配置する。自動胸部圧迫装置は、圧迫モニタと情報交換するように構成されている。自動胸部圧迫装置を準備配置した後、圧迫モニタは自動的に胸部圧迫装置と通信し、圧迫時間、理想波形と比較したときの圧迫の品位、過去の心電図情報、および他の付随する医療データなどの治療の経歴を胸部圧迫装置に送信する。圧迫モニタから与えられた情報に基づいて、自動胸部圧迫装置は、圧迫を開始する前に除細動電撃を患者に与えてもよい。逆に、自動胸部圧迫装置は、転送されたデータに基づいて、胸部圧迫が電撃を与える前まで継続する必要があると判断してもよい。
【0138】
こうした製品を複合的に用いる別の具体例において、圧迫モニタおよび独立した信号プロセッサが用いられる。この信号プロセッサは、1つまたは複数の物理的なクリップ(ハードウェア)として、あるいはコンピュータプログラム(ソフトウェア)として提供される。いずれにせよ、信号プロセッサは独立したユニットまたはモジュールであって、モニタに直接内蔵させる必要はない。したがって、信号処理ユニットは、スタントアロン型の製品として提供される。このように、本発明に係る装置および方法の好適な実施形態について、開発されてきた経緯を踏まえて説明してきたが、これらの実施形態は、本発明の原理を単に例示するものに過ぎない。本発明の精神および添付の特許請求の範囲から逸脱することなく、他の実施形態および構成を想到することができる。
【符号の説明】
【0139】
1:患者、2:圧迫モニタ、3:胸骨、4:プロセッサ、5:変位ディスプレイ、6:圧迫装置ディスプレイ、22:加速度スパイク、23:速度信号波形、34:未処理の加速度信号、35:第1のフィルタ処理、36:第1の積分処理、37:第2のフィルタ処理、38:第2の積分処理、39:ベースラインリミッタ演算、50:第3のフィルタ処理、53:信号複合手段、55,56,57,59:ピークリミッタ演算、58:第4のフィルタ処理、62:ユーザフィードバック装置、63:心電図ノイズ、64:スイッチ、80:平面、81:加速度計、82:負荷センサ、83:スイッチ、105:実際の加速度、106:信号ノイズ、107:外的加速度ノイズ、108:ドリフト、109:未知の線形または非線形関数、110:誤差を含む加速度、111:積分誤差、112:ドリフト(ずれ)、113:誤差を含む変位位置、119:基準センサ、120:ノイズ要因、121:データ複合手段、122:システム識別部、123:推定ノイズ、124:推定の実際加速度、126:フィルタ、127:推定の実際加速度、135:心電図信号、136:心電図ノイズ、137:要因ノイズ、138:システム、139:誤差を含む心電図、140:システム識別部、141:心電図ノイズ信号143:推定の実際心電図、153:圧力ピーク、154:ノイズピーク。
【技術分野】
【0001】
本発明に係る装置は、心肺蘇生(CPR)の技術分野に関するものである。
【背景技術】
【0002】
アメリカ心臓協会のガイドライン(心肺蘇生および救急心血管系医療のためのガイドライン2000、102号I(2000))によれば、適正な心肺蘇生(CPR)は、胸部圧迫を1分間に80〜100回の割合で、脊椎に対し深さ1.5〜2.0インチ(約3.8〜5.1cm)で実施するよう指導されている。しかし、心肺蘇生は熟練した専門家にとっても肉体的にも精神的にも容易いことではない(手腕を問われるものである)。研究によれば、ガイドラインを満たす胸部圧迫が人の手によって実施されることはまれであることが分かっている。たとえば、オチョアら(Ochoa et al.)の「救護者の疲労が胸部圧迫の質に及ぼす影響(The Effect of Rescuer Fatigue on the Quality of Chest Compressions)」(Resuscitation, vol. 37, p.149-52)を参照されたい。またハイタワーら(Hightower et al.)の「閉鎖式胸部圧迫の経時的な質の低下(Decay in Quality of Closed-Chest Compressions over Time)」(Ann Emerg Med, 26(3).300-333, Sept. 1995)を参照されたい。適正な胸部圧迫を実施するのが困難な理由のひとつは、救護者が胸部圧迫のタイミングや深度を正確に知ることができないためで、とくに救護者が疲れてくると顕著になる。したがって、フィードバック情報が適宜正確に得られるならば、救護者はより適正に心肺蘇生を行うことができる。
【0003】
救護者が適正な心肺蘇生を実施することを支援するためのさまざまな装置が提案されている。たとえば、ケリー(Kelley)に付与された米国特許第5,496,257号(1996年3月5日)の「心肺蘇生を支援するための装置(Apparatus for Assisting in the Application of Cardiopulmonary Resuscitation)」によれば、圧力センサを用いて、胸部を圧迫する力とタイミングをモニタする装置が教示されている。グレンクら(Groenke et al.)に付与された米国特許第6,125,299号(2000年9月26日)の「力センサ付きAED(AED with Force Sensor)」によれば、力センサを用いて、胸部を圧迫する力を測定する装置が開示されている。しかしながら、これらの装置は胸部に加わる圧力を測定するに過ぎず、実際の圧迫深度を測定するものではない。所定の圧力であっても、異なる患者の胸部に対する圧迫深度は異なることがあり、圧力だけを測定しても、十分な、すなわち実態に即したフィードバックを救護者に与えることはできない。さらに、圧力に基づく測定は、患者に固有の胸部の形態や柔軟性が異なることから、不正確になることもある。
【0004】
ハルペリンら(Halperin et al.)に付与された米国特許第6,390,996号(2002年5月21日)の「心肺蘇生胸部圧迫モニタ)(CPR Chest Compression Monitor」に開示された我々の特許発明に係る装置と異なり、加速度計だけを用いて圧迫深度を測定する心肺蘇生装置は、測定された加速度の誤差を十分に、または正確に検出することなく、圧迫開始点のドリフト(ずれ)を検出するものでもない。さらに、圧迫深度を求めるために必要な積分処理により、測定された加速度に含まれる誤差が実質的に増幅される。
【0005】
全体的な圧迫深度を1.5〜2.0インチ(3.8〜5.1cm)の比較的狭い範囲に収める必要があるので、測定した加速度の誤差を補正することは重要である。数値シミュレーションによれば、全体的な加速度誤差が0.02インチ/秒2(0.5mm/秒2)程度であるとき、変位誤差が0.25インチ(6mm)となることが分かっている。圧迫深度として最適な圧迫深度範囲を狭く設定すると、0.25インチ(6mm)の誤差は許容することはできない。
たとえば、フリーマン(Freeman)の米国特許出願公開第2001/0047140号(2001年11月29日)の「積分による蘇生法(Integrated Resuscitation)」によれば、
圧迫センサとして加速度計を用いた装置が開示され、加速度計を用いて胸部深度を測定することにいて記載されている。しかしながらフリーマンは、加速度計だけを用いた場合に本質的に生じる誤差を検出する方法を提供するものではない。すなわちフリーマンによる胸部圧迫深度の測定は正確ではない。
【0006】
ミクルバーストら(Myklebust et al.)に付与された米国特許第6,306,107号(2001年10月23日)の「救命現場および練習現場における胸部圧迫中のパラメータの測定と使用のためのシステムおよびその応用(System for Measuring and Using Parameters During Chest Compression in a Life-Saving Situation or a Practice Situation and Also Application Thereof)」によれば、圧力パッドを採用し、加速度計および圧力起動式スイッチを含む装置を用いて、圧迫深度を測定する装置が開示されている。しかしながらミクルバーストは、加速度計のみを用いて圧迫深度を測定する方法については記載しておらず、胸部圧迫深度の測定値に含まれるいくつかのタイプの誤差(ドリフト誤差など)を検出するものでもない。
【先行技術文献】
【特許文献】
【0007】
【特許文献1】米国特許第5,496,257号明細書
【特許文献2】米国特許第6,125,299号明細書
【特許文献3】米国特許第6,390,996号明細書
【特許文献4】米国特許出願公開第2001/047140号明細書
【特許文献5】米国特許第6,306,107号明細書
【発明の概要】
【発明が解決しようとする課題】
【0008】
上述の装置の本質的な問題は、加速度計のみを用いて、胸部圧迫深度を測定する上での問題を解決する困難性を示ものである。しかし(開始位置が既知であるシステムにおいて)測定した加速度から変位を求めるという基本的な考え方は単純なものである。変位は、測定した加速度を二重積分することにより求めることができる。
【0009】
しかし、胸部圧迫深度を測定する方法は、少なくとも3つの主要な誤差の発生要因により複雑なものとなっており、その誤差の発生要因とは、信号誤差、外的加速度誤差、および初期の圧迫開始点から逸脱した実際あるいは測定した圧迫開始点のドリフト誤差(変動誤差)である。信号誤差は、電気ノイズや、ワイヤまたはケーブルの揺れによる測定誤差、加速度計が本来有する誤差、加速度そのものに生じる他の誤差要因が含まれる。
【0010】
外的加速度誤差には、心肺蘇生に起因する加速度以外の原因で、患者および/または加速度計に加わる加速度により生じる誤差が含まれる。たとえば患者が救急車で搬送され、救護者が患者に圧迫モニタを用いて手で心肺蘇生を行う場合、加速度計は、心肺蘇生に起因する加速度とともに、道路からの振動に起因する加速度を測定する(救急車が道路の穴に車輪を落とすと、圧迫波形に大きなスパイクが現れる。)。加速度計そのものは、道路からの振動と圧迫による加速度を区別することはできない。言い換えれば、加速度計は複合的な加速度を測定し、圧迫に起因する加速度のみを測定するわけではない。したがって圧迫モニタは、実際の胸部変位とは異なる変位を検出することになる。
【0011】
別の誤差要因であるドリフト誤差は、一連の複数の圧迫動作において、それぞれの圧迫動作を開始する実際の、または検出された開始位置が系統的に変動することに起因する。加速度計は初期開始位置を記憶していない。そのため、救護者が圧迫を加えるほどに、検出される深度波形はドリフト(ずれ)する場合がある。圧迫モニタは、検出される深度波形が実際の深度よりも徐々に深くなることを示す場合がある。
このようなドリフトの態様を正方向のドリフトと呼ぶ。一方、ドリフトにより圧迫モニタが実際の深度よりも徐々に浅くなる深度波形を検出する場合もある。言い換えれば、実際圧迫開始点は徐々に深くなるのに、圧迫モニタは開始点が初期の開始点とほとんど変わらないと検出することがある。このようなドリフトの態様を負方向ドリフトと呼ぶ。
【0012】
負方向ドリフトのひとつ原因は、胸部が完全に弛緩した位置に復帰することが妨げられていることによる。これを補正しなければ、加速度計は新しい「初期」位置からの変位を測定し始める。すると圧迫モニタは、現時点での開始点が初期開始点と同じであるという誤った情報を救護者に与える。しかし、現在開始点の実際深度は圧迫モニタが検出する深度より深い。その結果、救護者は圧迫モニタが示す誤った深度を達成するために、必要以上に強く胸部を圧迫する場合がある。
【0013】
正方向および負方向の両方のドリフトを引き起こす別の要因として、患者に対する加速度計の全体的な位置の変化が挙げられる。たとえば、加速度計が完全に固定されていない場合、その全体的な位置がスリップ移動する(これは外的加速度誤差の原因ともなる。)。また別のドリフトの要因として、圧迫処置と同時に行われる換気による胸部の拡張と縮小がある。その他にもドリフトの要因はあるかもしれない。これらのドリフトの各要因は、他の要因とは独立しており、互いが相殺し合うことはなく、圧迫モニタは正方向および負方向のドリフトの両方を検出する必要がある。
【0014】
誤差を含む動作によるドリフトとは無関係に、実際の圧迫開始点には変動が生じる。たとえば、心肺蘇生中に1本または複数の肋骨が折れると、各回の実際圧迫開始点が脊柱に近づくことがある(胸部リモデリングとして知られている現象)。胸郭の構造や強度に影響するその他の種類の胸部傷害あるいは疾患も、胸部リモデリングを起こし得る。胸部リモデリングは徐々に起こり、圧迫の実際初期開始点が次第に変動する。圧迫モニタは、圧迫開始点の誤差を含むドリフトと実際の変動の違いを分別できなければならない。
【0015】
加速度を積分すると、これらの誤差、およびその他の誤差は増大する。信号ノイズやドリフトに起因する誤差は、積分定数をゼロ以外の値にする。ゼロではない積分定数は、加速度に含まれている誤差を増幅する。このように、圧迫モニタが検出する最終的な圧迫深度は極めて不正確となり得る。したがって、加速度の測定値から胸部圧迫の深度を正確かつ精緻に求める方法が必要である。
【課題を解決するための手段】
【0016】
以下に説明する方法と装置によれば、胸部圧迫の加速度測定値から胸部圧迫の深度を精緻かつ正確に求める信号処理技術を提供することができる。とりわけ以下に示す方法と装置によれば、信号誤差、外的加速度誤差、ドリフトに起因する胸部変位の誤差を補正する手段を提供することができる。第1の方法によれば、移動平均技術を用いて、圧迫深度を正確に測定することができる。第2の方法によれば、患者の心電図の変化を利用して、圧迫開始点の検出することができる。これらの方法は組み合わせることにより、胸部深度をさらに正確に測定することができる。
【0017】
広義において、移動平均技術とは、最新の圧迫測定値には過去の古いものより大きな重み付けを付して、複数の圧迫サイクルにおける圧迫測定値を平均化することである。ある移動平均技術は、できるだけ多くのノイズを除去するために、未処理の加速度信号をフィルタリングすることから始まる。フィルタ処理された加速度信号は積分されて、圧迫速度信号を求める。速度信号は、蓄積した低周波変動成分を除去するためにフィルタリング処理される。フィルタ処理された速度信号は再び積分されて、胸部の変位信号を求める。そして胸部の変位信号は、ベースラインリミッタ演算部およびピークリミッタ演算部を用いて処理される。ベースラインリミッタ演算部はおよびピークリミッタ演算部は、移動平均プロセッサを有するものであってもよい。ベースラインリミッタ演算部は現時点での現実圧迫開始点を、ピークリミッタ演算部は現時点での実際圧迫ピーク深度を推定するものである。そしてベースラインリミッタ演算部は、現時点での圧迫開始点を特定する。一方、ピークリミッタ演算部は、現時点での圧迫ピーク深度を特定する。信号を複合化する手段は、現実圧迫開始点および実際圧迫ピーク深度の推定値の信号を複合化して、現時点での現実圧迫開始点の推定値を求める。最終的には、現時点での推定された現実圧迫開始点を、手による心肺蘇生救護者、自動心肺蘇生装置、あるいは心電図装置操作者に対し、理解しやすいフィードバック情報を提供する1つまたは複数の装置に提供される。
【0018】
別の方法によれば、患者心電図のノイズ成分の変化を胸部圧迫の開始に関連づける。患者心電図の信号ノイズ成分が事前に設定された閾値を越えたとき、加速度計は加速度を測定し始める。こうして現時点での実際圧迫開始点が確立される。この方法はある種の外的加速度誤差およびドリフトを低減する。この方法はまた、積分定数をゼロに設定することを支援する。
【図面の簡単な説明】
【0019】
【図1】患者および患者に取り付けられた加速度計を用いた圧迫モニタを示す。
【図2】信号処理前の圧迫深度の時間推移を示すグラフであり、圧迫深度は測定された加速度から導き出されている。
【図3】信号処理前の圧迫速度の時間推移を示すグラフであり、圧迫速度は測定された加速度から導き出されている。
【図4】信号処理前の圧迫加速度の時間推移を示すグラフであり、圧迫加速度は加速度計によって測定されたものである。
【図5】未処理の圧迫加速度を推定された実際圧迫深度に変換する信号処理方法を示すフローチャートである。
【図6】未処理の圧迫加速度を推定された実際圧迫深度に変換する択一的な信号処理方法を示すフローチャートである。
【図7】未処理の加速度をフィルタ処理した後の圧迫深度の時間推移を示すグラフである。
【図8】未処理の加速度をフィルタ処理した後の圧迫速度の時間推移を示すグラフである。
【図9】未処理の加速度をフィルタ処理した後の圧迫加速度の時間推移を示すグラフである。
【図10】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫深度の時間推移を示すグラフである。
【図11】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫速度の時間推移を示すグラフである。
【図12】未処理の加速度をフィルタ処理した後の圧迫加速度の時間推移を示すグラフである。
【図13】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫深度を、さらにベースラインリミッタ演算した後の圧迫深度の時間推移を示すグラフである。
【図14】未処理の加速度と導出された速度の両方をフィルタ処理した後の圧迫速度を、さらにベースラインリミッタ演算した後の圧迫速度の時間推移を示すグラフである。
【図15】未処理の加速度をフィルタ処理し、さらにベースラインリミッタ演算した後の圧迫加速度の時間推移を示すグラフである。
【図16】未処理の加速度と導出された速度の両方をフィルタ処理し、圧迫深度波形にベースラインリミッタ演算およびピークリミッタ演算を行った後の圧迫深度の時間推移を示すグラフである。
【図17】未処理の加速度と導出された速度の両方をフィルタ処理し、圧迫速度波形にベースラインリミッタ演算およびピークリミッタ演算を行った後の圧迫速度の時間推移を示すグラフである。
【図18】未処理の加速度をフィルタ処理し、圧迫加速度波形にベースラインリミッタ演算およびピークリミッタ演算を行った後の圧迫加速度の時間推移を示すグラフである。
【図19】心電図ノイズの変化を用いてスイッチを起動し、加速度計が加速度測定を開始するタイミングを制御する信号処理技術を示すフローチャートである。
【図20】検出された圧迫深度波形が負方向ドリフトを有する、信号処理前の圧迫深度の時間推移を示すグラフである。
【図21】検出された圧迫速度波形が負方向ドリフトを有する、信号処理前の圧迫速度の時間推移を示すグラフである。
【図22】検出された圧迫加速度波形が負方向ドリフトを有する、信号処理前の圧迫加速度の時間推移を示すグラフである。
【図23】図20のグラフについて、心電図ノイズの変化を利用して、実際圧迫開始点を決定することにより補正したグラフを示す。
【図24】図21のグラフについて、心電図ノイズの変化を利用して、実際圧迫開始点を決定することにより補正したグラフを示す。
【図25】図22のグラフについて、心電図ノイズの変化を利用して、実際圧迫開始点を決定することにより補正したグラフを示す。
【図26】患者に取り付けた加速度計に基づく圧迫モニタと、基準加速度計、スイッチ、および胸部圧迫に関するさまざまなパラメータを測定するように配置された負荷センサからなる基準センサシステムとを示す。
【図27】ユーザフィードバック装置が救護者に対して圧迫処置を支援する圧迫波形を示す。
【図28】実際の胸部圧迫加速度が、胸部位置の誤差を含む値に変換される様子を示すブロック図である。
【図29】胸部圧迫加速度の誤差を含む値を、推定された実際胸部圧迫深度に変換するための一般的な解決手法を示すブロック図である。
【図30】実際の心電図信号が誤差を含む心電図信号に変換される様子を示すブロック図である。
【図31】動作による誤差を含む心電図信号を、推定された実際の心電図信号に変換するための一般的な解決手法を示すブロック図である。
【図32】胸部圧迫に起因するノイズにより誤差を含む豚の心電図信号を示すグラフである。
【図33】豚に心肺蘇生を行ったときの、心肺蘇生の動作を示すグラフである。
【図34】豚の推定された心電図ノイズ信号を示すグラフである。
【図35】豚の推定された実際の心電図信号を示すグラフである。
【発明を実施するための形態】
【0020】
図1は、患者1と、患者に取り付けられた加速度計式の圧迫モニタ2とを示す。加速度計式圧迫モニタは、1またはそれ以上の加速度計を用いて、圧迫深度を検出するものである。加速度計式圧迫モニタは、たとえば加速度計による圧迫モニタの例は、我々の特許であるHalperinらに付与された米国特許6,390,996号(2002年5月21日)の「心肺蘇生胸部圧迫モニタ(CPR Chest Compression Monitor)」に記載されており、その開示内容はここに一体のものとして参考に統合される。圧迫モニタ2は、患者1の胸骨3、救護者の手か腕、または自動心肺蘇生装置の上に載置される。そして胸部を圧迫する。加速度計は圧迫時の加速度を測定し、プロセッサ4は測定された加速度に基づいて加速度計の実際の変位を推定する。以下に示す信号処理技術を用いることにより、実際の変位の推定値が正確かつ精緻に推定することができる。
【0021】
実際の変位の推定値は、ディスプレイ5に表示されて、手による救護者や自動心肺蘇生装置に分かり易いフィードバック情報を与えるものである。同様に、心肺蘇生に関連する他のパラメータが、1つまたはそれ以上の圧迫装置のディスプレイ6(すなわちユーザへの他のフィードバック告知手段)に提供されるようにしてもよい。心肺蘇生に関連するパラメータとして、胸部圧迫深度、胸部圧迫速度、胸部圧迫加速度、および患者心電図が含まれる。
【0022】
患者の心電図の場合、圧迫モニタは1つまたはそれ以上の電極を有するものであってもよい。プロセッサは、胸部を圧迫している間、患者の心電図を処理して、実際の心電図の推定情報を形成するものであってもよい。実際の心電図の推定情報は、心電図ディスプレイ7(すなわちユーザへの他のフィードバック告知手段)に送られ、手による救護者や、自動心肺蘇生装置、患者の心電図をモニタするその他の人または装置に分かり易いフィードバック情報を提供する。
【0023】
以下の用語が明細書において用いられ、その定義は以下の通りである。
・実際圧迫深度:任意の所定タイミングにおける実際の圧迫深度
・実際圧迫開始点:胸部圧迫が開始された実際の位置または点
・自動回帰移動平均:過去のデータサンプルを用いて現時点でのデータサンプルを修正する機能
・圧迫深度波形のベースライン部分:一連の実際圧迫開始点が最も頻繁に検出される圧迫深度の領域
・ベースラインリミッタ:圧迫深度波形のベースライン部分において作動するプロセッサまたは機能
・圧迫ピーク:圧迫深度が最大になる位置または点
・現時点での圧迫深度:任意の所定タイミングにおける圧迫深度
・現時点での開始点:現時点での圧迫の開始点
・圧迫深度:任意の所定タイミングで圧迫されたときの胸部深度で、リラックスした胸部位置から測定される深度
・実際圧迫開始点の推定値:胸部圧迫を開始した実際の位置または点の推定値
・初期圧迫開始点:一連の胸部圧迫を開始した位置または点
・圧迫開始点の測定値:胸部圧迫を開始した位置または点の測定値
・移動平均:過去のデータサンプルを用いて現時点でのデータサンプルの修正する機能
・過去の開始点:すでに計測された圧迫開始点
・圧迫深度波形のピーク位置:一連の実際のピーク位置が最も頻繁に検出される深度波形の位置
・圧迫開始点:胸部圧迫を開始した位置または点
【0024】
図2〜図4は、4つの仮想的な圧迫に関し、圧迫深度、速度、および加速度の時間推移を示すグラフである。図2〜図4に示す波形にはいずれも信号処理が施されていない。図2において、圧迫深度は正の値を有するものとして図示され、その値が大きいほど、胸部はより深く圧迫されている。破線波形12は(加速度計とは別に測定された)圧迫深度、速度、加速度の実際の波形を示す。一方、実線波形13は圧迫モニタの加速時計で測定された加速度に基づいて得られた波形を示す。また実線波形13は、圧迫モニタから信号処理システム4に送信された波形でもある。圧迫深度は単位をインチとして測定され、そのグラフは1インチ間隔でマークされ、圧迫速度は単位をインチ/秒として測定され、そのグラフは1インチ/秒間隔でマークされ、圧迫加速度は単位をインチ/秒2として測定され、そのグラフは1インチ/秒2間隔でマークされている。これらの3つのグラフに関し、時間は秒単位で測定され、1秒間隔でマークされている。圧迫の開始時点は時間ゼロの時点である。初期の圧迫深度は深度ゼロの点である。
【0025】
破線14,15は、3つのグラフと交差している。破線14は最大圧迫深度に達した時点(タイミング)に対応している。破線15は最小圧迫深度に達した時点に対応している。さらに破線14は、最大圧迫深度16が圧迫速度ゼロに対応していることを示す。また破線14は、最大加速度17が最大圧迫深度から少し外れていることを示している。同様に、破線15は、最小圧迫深度18(すなわち開始点またはゼロ点)が圧迫速度ゼロに対応している。また破線15は、最小加速度19が最小圧迫深度18から少し外れていることを示している。最大圧迫速度20および最小圧迫速度21は圧迫深度の中間点付近で検出されている。
【0026】
実線の波形は、信号誤差、外的加速度誤差、およびドリフトの3つの主な誤差に起因する影響を示している。信号誤差は、主に、実線波形の「ノイズ」特性(粗さ)で表されるが、外的加速度誤差が「ノイズ」の一部を構成することもある。加速度波形のノイズが小さくても、これを積分することにより、速度波形には大きなノイズが生じる。同様に速度波形を積分することにより、ノイズの影響を拡大することになる。したがって図2の圧迫深度ノイズは、図3の圧迫速度ノイズよりも大きく、さらに図4の圧迫加速度ノイズよりも大きくなる。すなわち、圧迫モニタは非常にノイズの多い圧迫深度波形を検出することになる。
【0027】
外的加速度誤差は、図2〜図4に示す実線波形に大きな正のスパイク22として表される。(図2〜図4のスパイクは最大時に発生しているが、スパイクは圧迫サイクルのどこにでも発生し得、加速度の測定値に肯定的または否定的に影響する)。スパイクは圧迫に関係のない大きな加速度で発生するものであるが、加速度計で測定される。すなわち、これらの3つグラフは、実際波形12のピーク23が対応するスパイク22より実質的に小さいことを示している。したがって、以下に説明する修正をしなければ、圧迫モニタはその圧迫サイクルにおいて圧迫深度が実際圧迫深度よりも実質的に大きいものとして検知することになる。
【0028】
ドリフト(ずれ)とは、図2〜図4の矢印24,25で示されているように、実際の波形と検知された波形の最小値の間の距離の増大をいう。ドリフトにより、圧迫モニタは、圧迫波形が徐々に深くなっている(正のずれ)と検知することになる。しかし、実際の波形は最初の開始点付近に戻るので、図2〜図4に示すドリフトは正のドリフトとされる。同様に、図3と図4の矢印24,25は、検出された速度および加速度に対するドリフトが徐々に大きくなっていることを示す。このようにドリフトが生じると、後続の圧迫動作のそれぞれに関して、最初の圧迫開始点を依拠可能な開始点として利用できなくなる。したがって圧迫サイクルごとに、圧迫開始点を特定する必要がある。さらに、その他のノイズの発生要因を排除するか、実質的に低減する必要がある。
【0029】
図5は、未処理の加速度信号を実際の全体的な圧迫深度の推定値に変換する信号処理技術のフローチャートである。ステップ35において、第1のフィルタを用いて、未処理の加速度信号34をフィルタ処理して、フィルタ処理済の加速度信号を形成する。第1のフィルタは、ハイパスフィルタを有し、ほとんどの信号ノイズを相当に低減するものである(別の実施形態では、第1のフィルタは、バンドパスフィルタ、移動平均フィルタ、無限インパルス応答フィルタ、自動回帰フィルタ、自動回帰移動平均フィルタであってもよい。)。図5に示すその他のステップについては図7〜図18を参照して説明する。
【0030】
図6は、未処理の加速度信号から実際の圧迫深度を推定する択一的な信号処理技術を示すフローチャートである。このフローチャートについては、図7〜図18を説明した後に説明する。
【0031】
第1のフィルタ処理35の効果は、図7〜図9から明らかであるが、これらのグラフは、第1のフィルタ処理ステップ後の4つの仮想的な圧迫に関する圧迫深度、速度および加速度の時間推移を示すものである(図7〜図9は第1のフィルタ処理ステップの出力波形を示す)。図9の検出された加速度信号波形13は、図4の未処理の対応する信号波形13よりもはるかに少ないノイズを含む。図8と図9の速度波形および深度波形は、この加速度信号波形から得られたものであるため、同様にはるかに少ないノイズを含むものである。しかしながら、積分処理することに起因して、速度波形のノイズは加速度波形より大きくなり、深度波形のノイズは速度波形より大きくなる。さらに、外部からの加速度スパイク22は依然としてあり、(矢印24,25で示すように)ドリフトによる誤差(誤差)が生じている。
【0032】
再び図5を参照すると、第1の積分ステップ36において、フィルタ処理された加速度信号を積分して、圧迫速度を求める。しかし、図8に示すように、さらにフィルタ処理を施さなければ、速度波形にはまだノイズが残っている。すなわち第2のフィルタ処理ステップ37において、速度信号をフィルタ処理して、フィルタ処理済の速度信号を形成する。第2のフィルタは、ハイパスフィルタを有し、速度信号波形および深度信号波形に含まれるほとんどの信号ノイズをさらに低減させる(別の実施形態では、第2のフィルタは、バンドパスフィルタ、移動平均フィルタ、無限インパルス応答フィルタ、自動回帰フィルタ、自動回帰移動平均フィルタであってもよい。)。
【0033】
第2のフィルタ処理37の効果は、図10〜図12から明らかであるが、これらのグラフは、第2のフィルタ処理ステップ後の4つの仮想的な圧迫に関する圧迫深度、速度および加速度の時間推移を示すものである(図10〜図12は第2のフィルタ処理ステップの出力波形を示す)。図11の検出された速度信号波形23は、図8の対応するもの(第1のフィルタ処理ステップ後の速度信号波形)よりもはるかに少ないノイズを含む。深度波形は、この速度信号波形から得られたものであるため、同様にはるかに少ないノイズを含むものである。しかしながら、積分処理することに起因して、深度波形のノイズは加速度信号波形および速度信号波形より大きくなる。さらに、外部からの加速度スパイク22は依然としてあり、(矢印24,25で示すように)ドリフトによる誤差(誤差)が生じている。
【0034】
再び図5を参照すると、第2の積分ステップ38において、フィルタ処理された速度信号を積分して、胸部圧迫深度を求める。信号ノイズは実質的に除去されるので、第3のフィルタ処理ステップは不要である。しかしながら、図10に示す深度信号波形のノイズは、図11に示す速度信号波形のノイズよりも依然として大きい。すなわち別の実施形態によれば、ハイパスフィルタ、バンドパスフィルタ、その他のフィルタなどの第3のフィルタを用いて、深度信号波形のノイズを低減するようにしてもよい。
【0035】
最初のフィルタ処理ステップ35,37および積分処理ステップ36,38の後、ステップ39において、ベースラインリミッタは実際の圧迫開始点を推定する。ベースラインリミッタは、以下に詳述する他の技術の中でも、過去に検出した圧迫開始点を用いて、現時点での圧迫開始点を推定するものである。ベースラインリミッタ自体は、図10のベースライン部分にある圧迫深度波形を操作するデジタル式またはアナログ式の信号プロセッサからなる。圧迫深度波形のベースライン部分は、一連の実際の圧迫開始点が最も頻繁に検出される圧迫深度の位置を含む。たとえばベースライン部分は、1.1インチ(2.79cm)以下の圧迫深度を有する領域であってもよい(圧迫開始時点のより大きな変化は起こりにくく、より大きな変化を示す信号はおそらく誤信号である。)。すなわちベースラインリミッタは、圧迫開始点が1.1インチ(2.79cm)を越えるとき、その圧迫開始点を無視するか、あるいは現実的な圧迫開始点を適宜付与するものである。1つの実施形態によれば、そのベースライン部分を越える過去の圧迫開始点を無視して、誤差として検知または処理する(過去の圧迫開始点とは、先に検出された圧迫開始点である。現時点での圧迫開始点とは現時点での圧迫の開始点である。)。別の実施形態では、ベースラインを越える現時点での圧迫開始点には小さい確率(尤度)を与え、過去の圧迫開始点と平均する。
【0036】
別の実施形態では、ベースラインリミッタは、すべての開始点が深度信号波形のベースライン部分内に収まるように移動平均することにより、現時点での圧迫の開始点を推定する。移動平均とは、過去のデータサンプルを用いて、現時点でのデータサンプルの修正する機能である(別の移動平均技術について後述する。)。ベースラインリミッタは、過去の開始点より最近の開始点により大きな重み付けを与えてもよく、これは、所定の開始点に対する重み付けが小さくなるということを意味するものである。深度信号波形のベースライン部分から外れる開始点には所与の任意の重み付け、すなわち重み付けをまったく与えない。すべての開始点に移動平均をとることにより、ベースラインリミッタは、現時点での開始点に対して外的加速度誤差やドリフトが与える影響を抑制する。換言すると、すべての開始点の移動平均は、統計学的には、加速度を積分して得られた現時点での開始点の測定値より実際の値により近くなる。
【0037】
以下の実施例は、移動平均技術の1つの実施形態である。この実施形態では、各圧迫開始点は1つ前の圧迫開始点の1.25%の重み付けを与える。別の実施形態では、重み付けは約0.1%から約12.5%の範囲である(約1分後にはデータの重み付けが約0.3%〜約90%の範囲になる)。換言すると、現時点での開始点の測定値(開始点1)は重み付けが100%、前回の開始点(開始点2)が重み付け98.75%、そのひとつ前の開始点(開始点3)が重み付け97.5%、そのひとつ前の開始点(開始点4)が重み付け96.25%、以後同様にすべての開始点に重みを付ける。したがって、遠い過去の圧迫の重み付けはまったく加重されない。そして重み付けされたすべての開始点の深度が平均化される。すべての開始点の重み付けされた平均が、現時点での開始点として取り扱われ、通知される。
【0038】
別の実施形態では、事前に設定された特定の時間(たとえば約1分から約15分)より以前のすべての圧迫を無視する。こうして、過去1〜15分以内の圧迫のみを平均する。別の実施形態では、事前に設定された特定の圧迫回数(たとえば約5回〜約15回)より前のすべての圧迫を無視する。
【0039】
さらに具体的には、1つの実施形態において、開始点1の測定値が0.5インチ、開始点2の測定値が1.1インチ、開始点3の測定値が4.0インチ、開始点4の測定値が0.9インチであったとする。開始点3は深度信号波形のベースライン部分から外れている(この具体例のベースライン部分の1.1インチより大きい。)。この具体例では、ベースライン部分から外れる開始点は無視するので、開始点3は無視される。したがって現時点での開始点は、初期開始点に対して、以下のように求められる。
[(0.5×100%)+(1.1×98.75%)+(0.9×96.25%)]÷3=0.853インチ
【0040】
開始点3の測定値を移動平均の計算に含めると、現時点での開始点は、初期開始点に対して、以下のように求められる。
[(0.5×100%)+(1.1×98.75%)+(4.0×97.5%)+(0.9×96.25%)]÷4
=1.615インチ
すなわち、この値は実際の圧迫開始点の推定値である。
【0041】
現時点での開始点の推定値は、数学的には以下のように表現される。
【数1】

ここでDBi>Bのとき、DBi=0とする。
Dsは現時点での開始点の深度、nrはベースラインを超えた開始点すべてを削除した後に残っている開始点の数、iは開始点の数(または加算指数)、DBiはi番目の開始点の測定深度、ωは重み定数、そしてBはベースラインである。別の言い方をすれば、DBi×ωi−1をiが1からnrまで合計し、その加算値をnrで割る。DBiがBより大きい場合、そのDBiはゼロとする。
【0042】
ベースラインリミッタは、現時点での開始点深度の推定値をより正確かつ精緻にする別の機能を有するものであってもよい。たとえば、現時点での開始点とその直近の開始点の間の所定の変化に所定の確度を付与することができる。同様に、現時点での開始点と過去のすべての開始点の移動平均との間の所定の変化に所定の確度を付与することができる。開始点が大きく変化したとき、より小さく変化したときに比して、より小さい重み付けを与えるようにしてもよい。この方法は「加重移動平均」法と呼ばれる。
【0043】
上記具体例を続けると、測定深度1の発生確率は100%であるとして処理される。すなわち、現時点での開始点(深度1)と前回の開始点(深度2)との間の差は、1.1−0.5=0.6インチとなる。0.6インチのステップ(差異)に対する確率は、以前の経験から97%とされる。確率が100%でないことから、現時点での開始点は、0.6インチの差異を有するものとして取り扱われることはない。むしろ、現時点での開始点は0.6×0.97 =0.582インチの差異を有するものとして取り扱われる。したがって深度2は、加重移動平均を計算すると、1.1インチではなく、1.082インチであると取り扱われる。開始点3はここでも無視される。開始点2(1.1インチ)と開始点4(0.9インチ)の差異は0.2インチで、99%の確率が与えられる。このように、深度2と深度4の差異の有効距離は0.2×99%=0.198インチとなる。したがって、深度4は0.9インチではなく、0.902インチとして処理される。上記と同じ移動平均を用いて、初期開始点に対する現時点での開始点は以下のように求められる。
[(0.5×100%)+(1.082×98.75%)+(0.902×96.25%)]÷3=0.812インチ
換言すると、この値は実際の圧迫開始点の推定値である。
【0044】
数学的には、現時点での開始点の検出値は以下のように表現される。
【数2】

ここでDBi>Bのとき、DBi=0とする。
このとき、DSは現時点での開始点の深度、nrはベースラインを超えている開始点すべてを削除した後に残っている開始点の数、iは開始点数、DBiはi番目の開始点の測定深度、jはベースライン内にある最新の開始点の指数、DBi−jはベースライン内にある最新の開始点、PSは(DBi−DBi−j)の大きさのステップが生じる確率、ωは重み定数、そしてBはベースラインである。結果として得られたDsは、現時点での開始点の検出深度である。別の言い方をすれば、[(DBi−DBi−j)×PS×ωi−1)]をiが1からnまで加算し、その加算値をnrで割る。DBiがB(ベースライン)より大きい場合、そのDBiはゼロとする。
【0045】
別の実施形態では、現時点での開始点の深度と、これまでのすべての開始点の加重平均との間の差異の大きさ(step size)に応じた確率を付与する。(上記具体例では、現時点での開始点と直近の開始点との間の差異の大きさに応じた確率を付与する。)。この方法は、「記憶式加重移動平均」法と呼ぶことができる。この方法では、現時点での開始点の検出深度は数学的に以下のように表現される。
【数3】

DBi>Bのとき、DBi=0とする。
各変数は上記のように定義されるが、Dsの値は同様に現時点での圧迫の推定の実際開始点である。
【0046】
別の実施形態では、自動減衰移動平均(ARMA:Auto-Regressive Moving Average)フィルタをベースラインリミッタとして用いることができる。ARMAフィルタは、古いデータより最新データに対してより大きい重み付けを付与する指数関数的に減衰する「忘却」フィルタである。ARMAは圧迫開始点またはピーク値以外にも適用される。むしろARMAフィルタは、短い時間間隔で収集された圧迫加速度、速度、または深度のサンプリングデータに適用される。サンプリングデータは1秒間に約100サンプルから約2000サンプルの割合(好適には1秒間に約1000サンプルの割合)で収集される。このようにARMAフィルタは、圧迫ピークや開始点のみに適用されるのではなく、波形全体に適用される。
【0047】
ローパスフィルタを用いた場合(ベースラインにおける高周波のノイズ変動を除去する場合)、ARMAフィルタは、数学的には以下のように表現される。
【数4】

【0048】
この場合、nは現時点でのサンプリング指数(n番目のサンプリング指数)、y[n]は現時点でのサンプリング指数の出力値、x[n]は現時点でのサンプリング指数の入力値、y[n−1]は1つ前のサンプリング指数の出力値、そしてαはARMAフィルタが過去の出力値を忘却する速さを特徴付けるものであって、過去の入力値の大きさが出力値に与える影響を示す独立係数である。αの値は約0.02〜約0.0002の範囲にあり、数多くの心肺蘇生に関するフィルタリング処理に際し、αの値は0.002であることが好適である。ARMAフィルタとしてハイパスフィルタを用いることが望まれる場合、ARMAの上記方程式は以下のようになる。
【数5】

ここでy[n](high pass)は、ハイパスフィルタの出力値であり、その他の変数は低パスARMAフィルタと同様に定義される。ハイパスフィルタを用いると、深度、速度、または加速度信号の低周波成分のノイズ変動を除去することができる。
【0049】
本発明に係る移動平均法に関し、上記具体例においては、圧迫深度波形を処理する際に用いられる場合について説明した。しかし、圧迫の速度および加速度の正確な値を検出することが期待される場合、この技術は速度波形および加速度波形を処理する際にも適用することができる。この移動平均法は、それぞれの波形に対して別個に適用することができる。換言すると、移動平均法を加速度波形に適用した後にこれを積分し、2回目の移動平均法を速度波形に適用した後にこれを積分し、さらに3回目の移動平均法を深度波形に適用することは必ずしも必要ない。ただし他の実施形態では、上記手順を実施してもよい。
【0050】
ベースライン信号を分析する別の方法を用いて、実際圧迫開始点の推定値を特定することができる。別の実施形態によれば、ベースラインリミッタは、測定開始点が所定量だけ移動(シフト)したときの確率を特定する確率遷移マップを用いた信号プロセッサを有する。たとえば密度推定関数、すなわちカーネル密度推定関数を用いて、確率遷移マップを事前に設定し、圧迫モニタソフトウェアとしてハードコーディングしてもよい。特定の開始点測定値が確率マップと比較され、システムは測定開始点の変動に応じた誤差を決定する。このようにして検出された開始点は調整される。同様に、確率遷移マップを用いて、それぞれの圧迫に対する実際ピークおよび実際最大深度を推定することができる。
【0051】
ベースラインリミッタ演算部39の効果は図13〜図15から明らかであり、4回の仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移が図示されている。また図13〜図15は、図5のステップ35〜39の出力を示している。ステップ47の速度波形(図14)、およびステップ48の加速度波形(図15)に個別にベースラインリミッタ演算が施されている。
【0052】
図13〜図15は、移動平均法が各圧迫について検出された開始点のドリフト(ずれ)の影響を低減することを示している。同様に、移動平均法は、波形のベースライン部分に現れる外的加速度誤差の影響を低減する。補正する前においては、実際の開始点が実際の初期開始点付近に戻っていたにもかかわらず、開始点が徐々に深くなったように検出された。測定された波形のベースラインに移動平均法を適用することにより、各圧迫について検出された開始点は統計学的に実際開始点に近似させることができる。したがって圧迫モニタは、実際の圧迫深度により近似した推定された実際圧迫深度を検出することができる。図13〜図15に示す矢印49,50は、図2〜図4および図7〜12に示す矢印24,25よりも短く、移動平均法を各波形について適用したことに対する有利な効果を示すものである。
【0053】
図5に戻って、ベースラインリミッタ演算により補正された圧迫深度波形は、これに累積したすべての信号ノイズを低減するために、ステップ50の第3のフィルタを通過させてもよい。第3のフィルタはハイパスフィルタからなり、別の実施形態ではバンドパスフィルタからなるものであってもよい。
【0054】
その後、深度波形(フィルタ処理の有無にかかわらず)は、ステップ52において、開始点検出器に供給される。開始点検出器は現時点での推定開始点の値を特定する。そして現時点での推定開始点は、(ライン54で示すように)信号を複合する手段53に供給される。信号複合手段53は、後に現時点での推定圧迫深度を用いて、推定された実際圧迫深度を計算する。信号複合手段は、信号加算器、線形システムモデル、非線形システムモデル、あるいは他の信号結合手段を有する。
【0055】
次に、ステップ55において、圧迫波形はピークリミッタ演算部に供給される。ピークリミッタ演算部は、ベースラインリミッタ演算部と同じような機能を有するものであるが、圧迫波形のピーク部分を処理する信号プロセッサ(信号演算部)である。波形のピーク部分とは、ピークが最も形成されやすい波形部分のことである。ある実施形態では、ピーク部分はベースラインの上方にある波形部分である。ベースラインリミッタ演算部について説明した具体例を用いると、深度波形のピーク部分は1.1インチ(2.79cm)上方の深度波形の部分である。このようにピークリミッタ演算部は、ベースラインリミッタ演算部が波形のベースライン部分を滑らかにするように、波形のピーク部分を滑らかにする。
【0056】
1つの実施形態では、ピークリミッタ演算部は、最大圧迫深度の大きさについて範囲外領域を設定する。このように、ピークリミッタ演算部は、既知のあり得ないピーク値(たとえば患者の胸部と同等の深度は心肺蘇生の圧迫深度においてあり得ないピーク値である。)より大きいすべてのピークを無視(または排除)するか、適当な値を代入する。このようにピークリミッタ演算部は、圧迫モニタがあり得ない圧迫深度値を検出することを防止する。
【0057】
ピークリミッタ演算部の効果は図16〜図18から明らかであり、4回の仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移のグラフが図示されている。また図16〜図18は、図5のステップ35〜55の出力を示している。ピークリミッタ演算は、ステップ56において速度波形に、ステップ57において加速度波形に別個に実行されている。圧迫波形のピーク部分に移動平均法を適用することにより、外的加速度スパイク(ノイズ)22の影響が実質的に抑制される。前の処理ステップで説明した方法と組み合わせることにより、検出される波形は実際の波形に近づく。
【0058】
図5に戻って、任意ではあるが、推定されたピークを第4のフィルタ58に供給して、残存する信号ノイズを取り除くようにしてもよい。第4のフィルタはハイパスフィルタを有するが、別の実施形態ではバンドパスフィルタまたはその他のフィルタを有するものであってもよい。
【0059】
その後、ステップ59において、深度波形はピーク検出器に供給される。ピーク検出器は推定ピーク(現時点での圧迫の推定最大深度)の値を特定する。次に、推定ピークは信号複合手段53に供給される。信号複合手段53は、推定開始点52と推定ピーク59とを組み合わせて、現時点での圧迫61の推定の実際圧迫深度を生成する。次に推定の実際深度はユーザフィードバック手段62(ユーザフィードバック装置)に提供される。ユーザフィードバック手段は、スピーカ、視覚ディスプレイ、1つまたは複数のLED、振動器、無線機、その他の救護者との通信手段からなる。またユーザフィードバック装置は、現時点での圧迫の推定の実際深度に関する情報を救護者に提供する。
【0060】
図5に示す方法において、ベースライン部分およびピーク部分は重ならない。このように、圧迫深度波形はベースライン部分とピーク部分の2つの部分から構成されていると考えてもよい。深度波形の各部分は、2つの異なる手順(ベースラインリミッタ演算およびピークリミッタ演算)で個別に処理され、異なる情報を抽出することができる。
すなわち、同一の深度波形に対し、ベースラインリミッタ演算およびピークリミッタ演算を行う。その効果は、深度波形を構成する信号がまずベースラインリミッタ演算部に供給され、次にピークリミッタ演算部に供給されることである(信号は分割されない。)。
【0061】
図6に示す方法は、ベースライン部分およびピーク部分は重ならない場合も用いられるが、ベースライン部分およびピーク部分が重なった場合にも用いることができる。たとえば、ベースライン部分を(胸部がリラックスしている位置に対して)1.5インチ上方に設定し、ピーク部分を(胸部がリラックスしている位置に対して)1.0インチ上方に設定して、図6の方法を用いてもよい。この場合、深度波形を表す信号を分割して、ベースラインリミッタ演算部およびピークリミッタ演算部の2つの別々のプロセッサに供給する。各プロセッサはすでに説明した演算部と同じ機能を実行する。このように、ベースラインリミッタ演算部およびピークリミッタ演算部は互いに独立して処理するが、図6の方法は、図5に示す方法とほぼ同じように、推定開始点と推定ピークを生成する。そして信号複合手段は、ステップ53における推定開始点および推定ピークを複合して、現時点での圧迫に関する推定された実際深度を生成する。現時点での圧迫に関する推定された実際深度は、ステップ62においてユーザフィードバック装置に供給される。またユーザフィードバック装置は、現時点での圧迫について、推定された実際深度を救護者にフィードバックする。
【0062】
図5および図6に示す信号処理技術に加えて、別の信号処理技術を用いて、圧迫深度波形の誤差を補正することができる。たとえば、図19は、心電図ノイズ63の変化を用いて、スイッチ64を起動し、これにより加速度計が加速度測定を開始するタイミングを制御する信号処理技術を示すフローチャートである。
【0063】
この信号処理技術を実施するために、圧迫モニタは患者の心電図を測定するための1つまたは複数の電極、またはその他の手段を有する。救護者が胸部を圧迫するとき、患者の心電図にはノイズが生じる。患者の実際の心電図が平坦であっても(心臓が活動しないときであっても)、心電図には胸部圧迫によるノイズが検出される。すなわち、体動によるアーチファクト信号(胸部圧迫に起因する心電図のノイズ成分)が心電図の律動に重ね合わせされる。実際の心電図の律動によらず、心電図ノイズは分離して検出することができる。
【0064】
胸部圧迫中の胸部圧迫動作に起因して大量の心電図ノイズが生じるので、圧迫の開始点を、心電図ノイズが所定の閾値を越えた点に関連付けることができる。しかしながら、圧迫動作の開始点と心電図ノイズの立ち上がりとの間には多少の遅れまたは時間ずれが生じる。時間ずれはミリ秒から10分の1秒の単位である。圧迫のいずれの部分も逃さないために、(デジタル式またはアナログ式のいずれかの)バッファを用いて、時間ずれを補正してもよい。その後、心電図ノイズが特定の閾値を越えると、加速度計を起動して、加速度の測定を開始するようにスイッチをプログラムする。測定された加速度を二重積分することにより全体的な圧迫深度を求めることができる。
【0065】
基準センサとして心電図ノイズを用いて圧迫開始点を決定することの効果は、図20〜図25から明らかであり、4回の仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移のグラフが図示されている。図20〜図22の波形は信号処理されていない。破線の波形12は、(加速度計とは別に測定された)圧迫深度、速度、加速度の実際波形を表し、実線の波形13は、加速度計で測定された加速度から導き出された波形を表している。実線波形13は、圧迫モニタにより検出された波形でもある。信号ノイズの影響は、実線波形の粗さに現れている。外的加速度ノイズの影響は、検出された波形に含まれた2つのスパイク65,66に現れている。(徐々に圧迫が浅くなる)負方向ドリフトの影響は、検出された波形の最小値と実際波形の最小値との間の(矢印67,68で表される)距離が増大することに示される。
【0066】
基準センサとして心電図ノイズを用いて圧迫開始点を決定することの効果は、図23〜図25から明らかであり、仮想的な圧迫に関する圧迫深度、速度、および加速度の時間推移のグラフが図示されている。基準センサとして心電図ノイズを用いることにより、外的加速度誤差が低減され、負方向ドリフトの影響が抑制される。同様に、心電図ノイズ基準センサは正方向ドリフトの影響も低減する。特に心電図ノイズ基準センサは、圧迫最小値付近で生じる外的加速度ノイズの影響を低減する。加速度計の電源が「オン」になっていないので、外的加速度スパイク信号の部分は「無視」される。実際には、加速度計が依然としてデータを収集したとしても、ソフトウェアまたはハードウェアを用いて、心電図ノイズが所定のレベルに達していない期間に生じた加速度データまたは加速度信号は排除される。別の方法では、心電図ノイズが予め設定された閾値内になったときに、推定された実際圧迫深度を計算する。いずれの場合でも、検出される波形におけるスパイク65の影響を低減することができる。しかし、加速度計自体は、圧迫に付随する加速度と、外的加速度との違いを区別できない。すなわち検出された波形は、スパイク66で示すような圧迫動作中に生じる外的加速度ノイズを含むことがある。
【0067】
にもかかわらず、心電図ノイズ基準センサはドリフトの影響を低減するものである。圧迫開始点を独立して決定するため、波形には正方向または負方向のドリフトが遙かに生じにくい。換言すると、加速度計は、常に、実際に圧迫が開始された後の加速度を測定する。すなわち、図23に示す検出波形は、救護者が実際に行っていることを示し、すなわち胸部を開始点から圧迫してその開始位置が徐々に深くなっていることを示すものである。このようにピーク69,70は、測定された波形が実際の波形にいっそう近似していることを示す。
【0068】
心電図ノイズ基準センサは、ドリフトの影響を低減し、ある種の外的加速度ノイズの影響を低減するが、信号ノイズの問題は残されたままである。すなわち図23〜図25は、依然として、図20〜図22に示す信号ノイズと同じレベルを示している。すべての形態のノイズを抑制するため、心電図ノイズ基準センサを図5または図6に示す信号処理技術と組み合わせることができる。技術を組み合わせることにより、実際波形に近い検出深度波形を形成することができる。
【0069】
その他の基準センサを用いて圧迫の実際開始点を決定してもよい。図26は、平面80に横たわっている患者1に取り付けた、加速度計式の圧迫モニタを示している。基準センサのシステムは、加速度計81、負荷センサ82、およびスイッチ83を有し、各センサが胸部圧迫に関するさまざまなパラメータを測定できるように配置されている。基準加速度計を用いる場合、基準加速度計を患者の体の上、または患者と同じ外的加速度を受ける基準対象物の上に配置してもよい。基準加速度計は3軸加速度計を有するものであってもよいが、互いに直交する3つの単軸加速度計を有するものであってもよい(この場合、他の2つの軸方向の加速度は無視できるものとする)。
【0070】
基準加速度計81を用いることにより、信号プロセッサは、患者の搬送により生じる加速度などの外的加速度誤差を排除することができる。1つの方法によれば、圧迫モニタまたは自動心肺蘇生装置(加速装置)で感知された加速度は信号プロセッサに供給される。加速装置で感知された加速度は、圧迫により生じた加速度(圧迫加速度)および外的加速度により生じた加速度(外的加速度)を含む。次に、1つまたは複数の基準加速度計は、基準加速度を信号プロセッサに供給する。そして基準加速度計は、加速装置と組み合わせて、推定された実際加速度を生成する。平面80および患者が圧迫モニタに対して静止した状態にあるため、基準加速度に対する圧迫加速度の影響は無視できる。
【0071】
推定された実際加速度を得られた後、これを二重積分して、推定された実際胸部深度を得る。すなわち圧迫深度は、外的加速度が大きい場合であっても決定することができる。さらに、実際加速度を図5および図6の信号処理技術または他の信号処理技術と組み合わせることにより、位置信号をより正確かつ精緻に処理することができる。
【0072】
心電図ノイズセンサおよび基準加速度計の代わりに(あるいは、これらに追加して)、別の基準センサを用いて、実際の圧迫開始点の設定することができる。基準センサは、負荷センサ82、スイッチ83、経胸腔インピーダンス検出器、(上述のような)心電図ノイズ検出器、自動心肺蘇生装置に含まれる電圧センサまたは電流センサ、自動心肺蘇生装置に含まれる開始信号、自動心肺蘇生装置に含まれるエンコーダ、または実際に圧迫を開始したことを独立して検出できるその他のセンサを有する。基準センサが圧迫開始したことを検出したときに、開始点をゼロに設定する。そして加速度を処理して圧迫深度を導き出す。基準センサが圧迫を開始したことを検出したときに、開始点をゼロに設定する技術は、図5および図6の信号処理技術と組み合わせてもよい。
【0073】
スイッチ83に関し、スイッチは圧迫が開始されたときに閉じるように配設される。たとえば、スイッチは圧迫モニタの下方または上方、患者1の上、患者が横になっている平面80の上、救護者の手の上、心肺蘇生装置の上、患者の上、その他圧迫が始まったことをスイッチが検知できる部位に配置することができる。
【0074】
このスイッチは、さまざまな種類のスイッチとセンサとから構成され、接触スイッチ、動作センサ、自動心肺蘇生装置上の電圧センサ、自動心肺蘇生装置上の光学式エンコーダ、回転式エンコーダまたはその他のエンコーダ、自動心肺蘇生装置のシャフトや他の構成要素の変位センサ、電位差計、ひずみゲージ、圧電抵抗トランスデューサ、差動変圧器、同期誘導電位差計、可変インダクタンス変換器、可変リアクタンス変換器、渦電流非電導トランスデューサ、静電トランスデューサ、光電トランスデューサ、写真スイッチ、ビデオテープスイッチ、ホログラフィックスイッチ、光弾性技術を用いたスイッチ、並進運動エンコーダ、超音波トランスデューサ、移動コイル−移動磁石変換器、交流タコメータまたは直流タコメータ、渦電流ドラグカップタコメータ、その他の加速度計、またはジャイロ変位スイッチが含まれる。
【0075】
負荷センサ82に関し、負荷センサは、患者の下方または圧迫が開始されたときの負荷を検出できような位置において、救護者、患者、自動心肺蘇生装置に作動可能に接続される。負荷センサが所定の閾値を越える負荷を検出したときに、測定開始点がゼロに設定される。負荷センサは、負荷を検出したときに起動されるスイッチに作動可能に接続されるか、あるいは(詳細後述する)信号処理システム識別部に単に信号を入力するものであってもよい。加速度を二重積分して圧迫深度を求める。負荷センサが圧迫を開始したことを検出したときに開始点をゼロに設定する技術を、図5および図6の信号処理技術と組み合わせてもよい。
【0076】
負荷センサ82の別の実施形態では、負荷センサを患者の体重および圧迫力の両方を検知できるように配設してもよい。負荷センサ82は、患者が横たわる台80の下方に配置してもよい。圧迫する際、患者を圧迫する力により、負荷センサは患者の体重より大きな合計力を検知する。したがって、合計力が患者の体重にほぼ等しいときに開始点がゼロに設定される。
【0077】
この技術とともに利用できる力センサの具体例には、圧力センサ、弾性力トランスデューサ、自動心肺蘇生装置上のシャフトの変位センサ、自動心肺蘇生装置の電圧センサまたは電流センサ、自動心肺蘇生装置上の光学式エンコーダ、回転式エンコーダまたはその他のエンコーダ、固定ひずみゲージ、ビームひずみゲージ、差動変圧器、圧電トランスデューサ、可変リアクタンス変換器/FM発振器、ジャイロ力トランスデューサ、振動ワイヤ力センサなどが含まれる。この技術とともに利用できる圧力センサの具体例には、重量計測器、マノメータ、弾性トランスデューサ、圧電トランスデューサ、力平衡トランスデューサなどが含まれる。
【0078】
経胸腔的インピーダンス検出器について、1つあるいは複数の心電図計用電極、徐細動器用電極、またはその他の電極を患者の胸壁に配置する。圧迫を開始すると、胸壁のインピーダンスが変化する。胸壁インピーダンスは、任意の2つの電極の間にある皮膚および胸腔部に起因するインピーダンスを含む。胸部インピーダンスの変化は、微小試験電流計を用いて、あるいはインピーダンスを測定するその他の方法で測定される。インピーダンスが所定量だけ変化したときに、開始点がゼロに設定される。測定加速度を二重積分処理することにより全体的な圧迫深度を求めることができる。
【0079】
圧迫モニタは、圧迫波形を測定できるので、特定の圧迫波形が得られるように、救護者または自動心肺蘇生装置の誘導することができる。図27は、圧迫モニタが救護者を誘導して実現すべき圧迫波形を示す。深度はインチで測定され、時間は秒で測定される。図27の目盛りは0.5秒間隔、1.0インチ間隔で印が付いている。1サイクルのうちの圧迫位相は右上がり傾斜した曲線84として示される。1サイクルの圧迫位相は最大圧迫深度85(圧迫ピーク)で終了する。1サイクルのうちの解放位相は、右下がりに傾斜した曲線86として示される。解放位相は救護者が次の開始点87(またはベースライン)で新たに圧迫を開始するときに終了する。この開始点は当初のものと異なることもある。圧迫は、時間=0、深度=0で開始され、圧迫の全体深度は矢印88で示す距離である。
【0080】
圧迫波形には、短時間救護者により最大圧迫深度が維持される圧迫維持期間89と、短時間救護者により初期開始点より深い点で維持される不完全解放期間90とが含まれる。圧迫および解放はそれぞれ、圧迫位相84および解放位相86の比較的急峻な波形で示されるように、大きな加速度および速度で行われる。デューティサイクルは50%(圧迫と解放の時間比は1)より少し小さく、矢印89間の距離で示す圧迫位相に要する時間が、矢印90間の距離で示す解放位相に要する時間より若干短いことを意味する。
【0081】
図27に示す圧迫波形は、圧迫モニタが救護者を指示して実現すべき特定の波形の具体例を示すものであるが、別の波形であってもよい。たとえば別の波形は圧迫維持時間を有しなくてもよい。さらに別の波形は異なるデューティサイクルを有し、あるいは長い圧迫維持時間を有する。こうした圧迫波形は、患者の現況に応じた最適な圧迫波形に依存する。さらに圧迫モニタは、スイッチ、ボタン、ソフトウェア、あるいは救護者が患者の体格や体形を入力できるようにするためのその他のユーザ入力手段を有していてもよい。圧迫モニタは、この情報を用いて、波形ライブラリから特定の波形を選択することができる。圧迫波形は、今後の研究成果、AHAガイドライン、救護者の遵守事項、医療専門家の選択に応じて変更することができる。したがって、以下詳述するように、さまざまな場合に応じて、異なる波形をユーザフィードバック装置に供給することができる。
【0082】
誘導波形は、ユーザフィードバック装置により供給されるものであってもよい(図5のステップ62)。さらにユーザフィードバック装置は、救護者または自動心肺蘇生装置に対し、圧迫関連情報を提供してもよい。たとえばユーザフィードバック装置は、圧迫開始点、圧迫深度波形、圧迫速度波形、圧迫加速度に関する情報を表示するものであってもよい。すなわちユーザフィードバック装置は、心肺蘇生のすべての位相における胸部の位置、速度、加速度を継続的に追跡するために必要なすべてのデータを、救護者または自動心肺蘇生装置に提供するようにしてもよい。この情報を用いて、救護者または自動心肺蘇生装置の心肺蘇生術の効用を評価してもよい。
【0083】
またユーザフィードバック装置は、圧迫位相および解放位相の品位またはクォリティに関する情報を救護者または自動心肺蘇生装置に提供してもよい。圧迫位相の品位またはクォリティとは、全体圧迫深度、デューティサイクル、圧迫の加速度、圧迫の滑らかさ、圧迫位相に関するその他のファクタに関するものである。解放位相の品位またはクォリティとは、救護者が実際の開始位置に復帰させているか否か、デューティサイクル、解放の加速度、解放の滑らかさ、解放位相に関するその他のファクタに関するものである。救護者または自動心肺蘇生装置は、この情報を用いて、圧迫の品位またはクォリティについて評価し、誘導を受けることができる。
【0084】
ユーザフィードバック装置62は、加速度波形、速度波形、位置波形から得られた情報を複合して、救護者または自動心肺蘇生装置に圧迫位相の品位またはクォリティに関する情報を提供する。たとえば、ユーザフィードバック装置は、圧迫深度が推奨ガイドラインよりも小さい場合は圧迫する力を増すように、また圧迫深度が推奨ガイドラインよりも大きい場合は圧迫する力を減らすように救護者に指示を出す。ユーザフィードバック装置は、圧迫波形に関するその他の圧迫位相パラメータについて救護者に指示を出す。たとえば、ユーザフィードバック装置は、適切な圧迫深度を達成するまでの圧迫時間が短すぎるか、あるいは長すぎるかについて、救護者または自動心肺蘇生装置に告知する。
【0085】
ユーザフィードバック装置62は、加速度波形、速度波形、位置波形から得られた情報を複合して、救護者または自動心肺蘇生装置に解放位相の品位またはクォリティに関する情報を提供する。たとえば、ユーザフィードバック装置は、救護者または自動心肺蘇生装置に、解放後の適切な待機位置に関する指示を与える。このように、ユーザフィードバック装置は、救護者または自動心肺蘇生装置が胸部を初期開始位置まで十分に復帰させていない場合に、救護者または自動心肺蘇生装置に胸部を十分に弛緩させることを指示する。逆に、医学的にみて必要ならば、ユーザフィードバック装置は、救護者または自動心肺蘇生装置に初期の胸部位置の少し下方の深度まで復帰させるよう指示してもよい。この場合、救護者または自動心肺蘇生装置は、圧迫サイクルが最小深度に達したときでも、「解放維持」を行い、胸部に力を加え続ける。これ以外に、ユーザフィードバック装置は、異なるタイミングにおいては異なる圧迫開始点を指示してもよい。すなわち、ユーザフィードバック装置は、圧迫サイクルにおいて不完全な解放維持を行うが、換気時には胸部を十分に弛緩させて復帰させるように救護者または自動心肺蘇生装置に指示してもよい。ユーザフィードバック装置は、解放速度と解放位相のデューティサイクルなど、その他の解放位相のパラメータについて救護者または自動心肺蘇生装置に指示してもよい。
【0086】
まとめると、圧迫位相および解放位相の品位またはクォリティから得られた情報により、ユーザフィードバック装置は、最適な圧迫波形および最適の圧迫デューティサイクルが実現できるように救護者に指示を与えることができる。救護者は、所定の深度と速さで圧迫し、所定の圧迫深度で所定の時間だけ胸部を保持することにより、特定の圧迫波形を実現する。救護者は、所定の期間中、胸部を圧迫し、別の所定の期間中、胸部を弛緩させることにより、特定のデューティサイクルを実現する。
【0087】
すなわちユーザフィードバック装置は、圧迫サイクルの各位相(圧迫位相および解放位相)において、適切な圧迫の速さ、圧迫深度、圧迫速度(患者を圧迫し、解放するのに必要な時間)、圧迫加速度、圧迫維持時間で実施するように、救護者または自動心肺蘇生装置に指示を与えることができる。したがって、救護者または自動心肺蘇生装置が実際に適用する圧迫波形は、ガイドラインに沿った複雑な圧迫波形とすることができる。ほとんどの患者がより複雑な圧迫波形により救命されていることが研究で確認されており、救護者または自動心肺蘇生装置は、ユーザフィードバック装置とともに圧迫モニタを用いた場合、患者の生存率を改善することができる。
【0088】
同様に、図5のユーザフィードバック装置62は、圧迫デューティサイクルに関するフィードバック情報を救護者または心肺蘇生装置に提供することができる。デューティサイクルとは、各圧迫サイクルにおける圧迫している時間と解放している時間の比である(しかし、デューティサイクルには換気中など胸部圧迫を実施していないときの時間は入れない。)。デューティサイクルが所定のパラメータの範囲内にない場合、ユーザフィードバック装置は、最適のデューティサイクルを実現するために圧迫のタイミングと圧迫の速さを調整するように救護者に指示を与える。
【0089】
これまで説明したように、未処理の加速度信号から胸部変位の値を正確に決定するという解決課題に対する特定の解決手段において、ユーザフィードバック装置は最後のステップを行う(図5は解決手段を示すフローチャートである。)。すでに上述したように、この解決手段に対する数多くの変形例が存在するが、一般的な視点から解決課題を確認し、一般的な解決手段を構成することができる。
【0090】
図28および図29は、心肺蘇生中に測定される加速度から正確な位置を決定するという、一般的な解決課題および一般的な解決手段を示すブロック図である。図28は、実際の胸部圧迫加速度が、どのように胸部の変位位置に対する誤差を多く含む値(不正確な値)に変換されるかを示すブロック図である。広義において、実際の加速度105、信号ノイズ106、外的加速度ノイズ107、ある種のドリフト108は、未知の関数109(線形または非線形関数であってもよく、ランダム入力または決定論的入力を含む関数であってもよい。)により複合される。未知の非線形関数は、加速度計で測定された加速度から誤差を多く含む不正確な加速度110を生成するシステムとして知られている。不正確な加速度は二重積分され、この加速度に含まれる不正確さが累積増大する。こうした増大する誤差は積分誤差111という(なお、積分処理自体が直接的に変位位置に誤差を与えるものではない。)。最後に、追加的な要因であるドリフト(ずれ)112が、不正確な変位位置113に対する最終的な値に影響を与えることがある。
【0091】
図29は、不正確な胸部圧迫加速度から胸部圧迫の実際深度を推定するという一般的な解決手段を示すブロック図である。まず、基準センサ119が実際の圧迫開始点を特定する。こうして加速度の開始点を知ることができる(ただし基準センサ119は有用ではあるが、一般的な解決手段において必須のものではない。)。実際の加速度105および真の、すなわち推定されるノイズ要因120(図28の106〜108のブロックで示もの)がシステム109(未知の非線形関数)により複合される。そのため、得られる加速度110が不正確となる。そして測定された加速度はデータ複合手段121(これは線形関数または非線形関数であってもよい。)およびシステム識別部122に供給される。
【0092】
システム識別部は、システムをモデル化する1つまたは複数の関数(線形関数または非線形関数)を有する。ノイズ要因120に関連する1つもしくは複数の基準ノイズも同様にシステム識別関数122に供給してもよい。たとえば、低周波フィルタにより特定された基準ノイズは信号ノイズに関連し、加速度計の基準ノイズは外的加速度ノイズに関連する。
【0093】
ノイズ基準自体は加速度にノイズを与えない場合でも、システム識別関数は、ノイズ要因のノイズ基準として自動心肺蘇生装置のさまざまなパラメータを利用してもよい。ノイズ要因のノイズ基準は、加速度信号においてノイズ要因と多少関連するものでなければならない。たとえば、加速度計により得られた深度測定値は0.5インチの胸部深度を検出する。しかし、自動心肺蘇生装置に同時に起こる電流のスパイクは、心肺蘇生装置が0.5インチの深度で胸部を圧迫するのに必要な力よりも遙かに強く圧迫していることをシステムに伝えている。この矛盾は外的加速度ノイズまたはドリフトにより生じることがある。
すなわち電流スパイクはシステムのノイズ要因と関連している。システム識別部は、この情報用いて、システムのモデル化を支援することができる。同様に、システム識別部は、電圧、シャフト位置変位、あるいは光学式エンコーダまたは回転式エンコーダを基準ノイズとして用いて、システムをモデル化しやすくすることができる(ここでも基準ノイズは有用ではあるが必須のものではない。)。
【0094】
システム識別部は、ノイズ要因の基準ノイズと測定された加速度を組み合わせるか、関連付けて、測定された加速度に含まれる推定ノイズ123を生成する。そして推定ノイズ123はデータ複合手段121に供給される。データ複合手段は、推定ノイズ123と測定された加速度110を組み合わせて、推定の実際加速度を生成する(124)。そして推定された実際加速度は二重積分される(125)。任意ではあるが、一方または両方の積分処理において、フィルタ126を用いて、推定の実際加速度に残存する累積誤差の影響を低減してもよい。最終的に得られた結果は、加速度計の実際の変位位置127を正確かつ精緻に推定するものである。
【0095】
システム識別部122は、システムをモデル化し、これを用いて加速度に含まれるノイズを推定することができる(ノイズが既知となれば、ノイズを含む加速度と測定された加速度を組み合わせることにより、ノイズを容易に除去できる。)。言い換えれば、システム識別処理とは、入力データおよび出力データを用いて、実際加速度と加速度に含まれるノイズ要因を組み合わせる関数をモデル化するプロセスである。システム識別処理の問題は、既知または測定された出力と、既知または未知の入力とを有する。既知または測定された入力の追加はシステム識別処理には有益であるが、必須のものではない。何らかの境界条件は知られていても、システム自体は、線形または非線形である任意の未知の関数である。
【0096】
線形および非線形関数の両方について、数多くの方法を用いてシステムをモデル化することができる。これらの方法のそれぞれは、単独または複合的に、ステップ122のシステム識別関数を有する。これらの方法は、圧迫開始点またはピーク点のみを処理するのではなく、毎秒数多くのサンプルデータを収集することにより処理するものであってもよい。ただし、これらの方法は圧迫開始点または圧迫ピークに対しても実施される。これらの方法には、自動回帰モデル、余剰入力を伴う自動回帰モデル、自動回帰移動平均モデル(図5および図6に示す技術に用いられる方法の1つ)、余剰入力を伴う自動回帰移動平均モデル、自動回帰積分移動平均モデル、余剰入力を伴う自動回帰積分移動平均モデル、ボックス・ジェンキンスモデル、出力誤差モデル、隠れマルコフモデル、フーリエ変換、ウェーブレット変換、ウェーブレット除去、ウェーブレットフィルタリング、適応ニューラルネットワーク、帰納型ニューラルネットワーク、動径基底関数ネットワーク、適応曲線フィッティング(スプライン)、カルマンフィルタ、拡張カルマンフィルタ、適応カルマンフィルタ、無香カルマンフィルタ、カーネル推定がある。システム識別関数を見出すために用いられるアルゴリズムによるアプローチには、最大エントロピ法、最大尤度法、帰納最小二乗法(または類似の方法)、数値的方法、非拘束グローバル検索または最適化、最小期待値法、高速フーリエ変換法がある。
【0097】
帰納的識別法を用いた場合、一般の帰納的識別法の方程式は以下のように表される。
【数6】

ここで、X(t)は時刻tにおけるシステムの状態であり、Hは変換関数の状態であり、X(t−1)は先のシステムの状態であり、y(t)は測定した出力であり、u(t)は測定した入力であり、θ(t)はシステムであり、hはシステムの状態を出力に変換するものである。システムの状態は、h(X(t))によりシステム出力に変換される。
【0098】
X(t)およびθ(t)は、u(t)およびy(t)を収集する際に評価されることから、最新の収集データより、過去の収集データの合計の方が、はるかに大きな影響をシステムに与える。
【0099】
上記方程式(1)および(2)は、次の方程式(3)および(4)のように簡略化することができる。
【数7】

ここで、μとγは最新段階で提供される情報の相対量を反映する小さな値である。Qは入力、出力、状態に関係する関数である。等式(3)および(4)は、方程式(1)および(2)よりも帰納的に方程式を計算することが簡単であるという意味でより単純である。
【0100】
数多くの数値アルゴリズムを用いて、方程式(3)および(4)を解くことができる。数値アルゴリズムとして、帰納的最小二乗法、帰納的操作変数法、帰納的誤差予測法、帰納的擬似回帰法、帰納的カルマンフィルタ(時間変動パラメータを含む)、時間変動システムの帰納的カルマンフィルタが挙げられる。これらの数値解析技術には、有名な「命名された」数多くの技術が含まれ、特別な態様として、カルマンフィルタ、拡張カルマンフィルタ、拡張帰納的最小二乗法等が含まれる。それぞれのアルゴリズムには長所と短所があり、これらは漸近的に方程式(3)および(4)の解に近づく。
【0101】
「命名された」技術とは、一般的方程式(3)および(4)から、ある条件または仮定の下で導出されたものである。すなわち上記アルゴリズムのそれぞれの方程式を、さらに特化して変形することができる。たとえば、帰納的最小二乗法アルゴリズムを用いて、方程式(4)を以下のように表すことができる。
【数8】

【0102】
方程式5,5(a),5(b)において、L(t)、P(t)およびP(t−1)は方程式を簡略化するために用いられた項であり、φ(t)は回帰ベクトル、λ(t)は忘却因子(以下に詳述する。)、φT(t)は回帰ベクトルの転置ベクトルである。
【0103】
さらに方程式(4)は、帰納的操作変数、帰納的誤差予測法、帰納的擬似回帰法、時間変動システムのための帰納的カルマンフィルタ、パラメトリック変動帰納的カルマンフィルタを用いても同様に表現することができる。
【0104】
一連の上記アルゴリズムの中からシステム識別アルゴリズムを選択したとき、その他のいくつかの追加的なパラメータが、モデルの品位またはクォリティに影響を与え得る。これらの追加的なパラメータには、データの重み付け、更新ステップの選択、更新ゲインの選択、モデル次数の選択がある。データの重み付けについて、システムが経時的に変動する場合、現時点に近い入力出力データの方がシステムの現在の状況をより正確に反映する。データは時間的に古くなるほど、過去のシステムの状態を反映する。この事実を反映させるため、より最新のシステム状態を表すようにデータに重み付けする。実際データの重み付けは、方程式5,5(a),5(b)の「忘却因子(λ)」によって実現される。λの選択は、システム状態がどれほど迅速に変化しているかという情報に基づいて行われる。λの典型的な範囲は約0.9800〜約0.9999である(忘却因子が不要なとき、λは1.0000となる)。
【0105】
λがシステム識別部に与える影響について検討する別の方法は、約36%の重み付けが付与されるサンプルデータのポイントを評価することである(36%はe−1値であり、サンプルデータが統計学的に有意ではないとみなされるポイントの値である)。この重み付けが付与されるデータサンプルの統計学的有意性は相対的に小さくなる。サンプルデータが約36%の重み付けが付与されたときのサンプル数は、T0として知られているが、数学的に以下のように表される。
【数9】

T0(したがってλ)は、システム状態を適正に認識した上で選択され、実際の加速度が独立して測定される場合、T0を用いて、推定される実際加速度が実際加速度に最も近似するようにシステム識別処理を微調整することができる。このように、圧迫モニタが測定を開始する前にT0が事前設定される。
【0106】
λが1に近いほど、所与のデータサンプルに約36%の重み付けが付与されるポイントに達するまでに必要なサンプル数は多くなる。λが小さいほど、所与のサンプルデータはより早く「忘れられる」ということを意味する。たとえば、λが0.9800ならば、T0=50サンプルとなり、50番目のサンプルに約36%の重みが付けられることを意味する。しかし、λが0.9999ならば、T0=10,000となり、10,000番目のサンプルに36%の重みが付けられることを意味する。上限については、λが1ならば、T0=∞となり、すべてのサンプルデータは「忘れられる」ことはない(常に100%の重み付けが付与される。)ことを意味する。
【0107】
サンプリングレート(1秒間に加速度が測定される回数)は、λがシステム識別部をどのように変化させるかに依存する。毎秒1000回のデータがサンプリングされた場合、心肺蘇生圧迫の時間スケールにおいて、データは迅速に「忘却」され得る。サンプリングレートが毎秒1000回で、T0=1000であるとき、ちょうど1秒前のデータに36%の重み付けが与えられる。実際のサンプリングレートは、毎秒約100回〜毎秒約2000回まで変化し得る。心肺蘇生中の加速度測定値の信号処理における有用なサンプリングレートは、毎秒約500回である。別の実施形態では、サンプリングレートはより速くてもよいが、定期的な割合でサンプルを無視してもよい。たとえば、毎秒1000回のサンプリングレートでサンプリングしたとき、1個おきにサンプルを無視してもよい。デシメーション(間引き)として知られているこの処理は、より遅いサンプリングレートと同じ効果を有する。
【0108】
上記説明においては、忘却因子は時間と共に変化しない定数であった。しかし、λはシステム識別部が状況変化に適応できるよう、時間と共に変化するものであってもよい。たとえば、換気を休止する間、λを変更してもよく、ある実施形態では換気休止時、λを大きくする。換気休止時にλを大きくすることの効果は、データポイントを極めて短時間で排除できる点にある。すなわち圧迫モニタは、換気休止中の圧迫深度の変化を検出しない。
【0109】
忘却因子をシステム識別関数に追加することに加えて、更新ステップの選択により、モデルの品位またはクオリティが影響を受ける(ただし更新を必要とするのは一部のシステム識別処理技術だけであり、たとえばカルマンフィルタは更新ステップを必要とする)。更新ステップは、さまざまな方法で実現することができる。カルマンフィルタなどいくつかのシステム識別関数は、論理解析手法を用いて解くことができるし、更新ステップも論理解析手法を用いて解くことができる。他のシステム識別関数は数値解析手法を用いて解く必要がある。数値解析手法が必要の場合に用いられる3つの更新方法は、ガウス・ニュートン更新法、グラジエント更新法、およびレーベンバーグ・マルカート更新法である。ガウス・ニュートン更新法は、非常に数多くのステップ(より多くの計算時間)を必要とするが、実際の解に正確な適応させるように収束する。グラジエント更新法は、迅速に収束するが、ガウス・ニュートン更新法ほど正確に実際の解に収束しない。これらの方法は組み合わせることができる。最初にグラジエント更新法を用いて迅速に適合値に収束させた後、システム識別部は、ガウス・ニュートン更新法に切り換えて、最終的な適合値を得るようにしてもよい。このように組み合わせた更新法は、レーベンバーグ・マルカート更新法として知られている。
【0110】
ガウス・ニュートン更新は、数学的には以下のように表される。
【数10】

またグラジエント更新法は、数学的には以下のように表される。
【数11】

両方の方程式において、R(t)はヘッセ行列式の識別判定基準であり、R(t−1)は1つ前のステップにおける識別判定基準であり、y(t)は更新ゲイン(これは忘却因子に関連する)、そしてφ(t)は回帰ベクトルである。
【0111】
更新ゲインの選択は、数多くの帰納的システム識別関数で用いられる別のステップである。最新化ゲインの選択は、数学的には以下のように表わされる。
【数12】

すなわち更新ゲインは忘却因子に関連している。
【0112】
モデル選択次数に関し、帰納的システム識別技術は、システムモデルを入力・出力データに適応させる。帰納的手法の前に、そのモデルの構造を特定する必要がある。モデル構造を特定する問題の標準的な手法は、全体的なモデル構造を決めた後に、データに最も適応させるモデルを選択することである。平均二乗誤差のような簡便な適応モデル手法は、モデル次数を過大に見積もると、プロセスノイズまたは測定ノイズに適応させてしまう傾向がある。モデル次数を過小に見積もると、システムの極めて重要な成分が看過され得る。適応モデル手法は、モデル次数の範囲全体で評価される。モデル次数とは、モデルが用いる項数である。適合値を最小化する最小モデル次数が好適なモデルである。
【0113】
最小モデル次数を推定するために、いくつかの手法を用いることができ、その手法として、最終予測誤差規範(FPE)、赤池情報量基準(AIC)、最大記述長基準(AICの変形)、および統計学的仮説検定(スチューデントのt−検定)を含む。最終予測誤差規範は、数学的には以下のように表される。
【数13】

ここで、Vは二次損失関数、dはモデル次数の大きさ、Nはデータポイント数である。
【0114】
赤池情報量基準は以下のように表現される。
【数14】

ここで、Vは二次損失関数である。二次損失関数は、追加項を用いたときの追加的なコスト関数に関係する任意の二次関数であってもよい。
【0115】
上述のシステム識別技術については、未処理の加速度測定値から実際の圧迫深度を推定するという問題を解決するという文脈において説明した。これらの技術を用いて同様に、ノイズを含む心電図信号を処理することもできる。図30は、心肺蘇生装置およびその他のノイズ要因に起因する心電図ノイズの問題を示すブロック図である。換言すると、図30は、理論的な実際の心電図信号135およびノイズ要因からの信号が複合されて、(動きに起因して不正確となったアーチファクトを含む)測定された心電図が生成されることを示すものである。圧迫による心電図ノイズ136と、その他の要因ノイズ137とが、システム138として示す未知の線形または非線形関数により複合される。心電図に含まれる主たるノイズ要因は圧迫時の動きであるが、その他のノイズ要因があり、後述の解決手段により対処することができる。システムは、誤差を含む不正確な心電図139を生成し、処理されなければ、患者の心臓の電気的活動を正確に検出するために用いることはできない。さらにシステムは、周波数領域において、心電図ノイズが実際の心電図に重なり合うように、心電図ノイズと実際の心電図を複合する。すなわち単純なバンドパスフィルタは誤差を含む心電図を正確に処理するには不十分である(単純なバンドパスフィルタは、心電図ノイズを排除するとともに、実際心電図の重要な成分をも排除してしまう。)。
【0116】
図31は、図30に示す解決問題に対する一般的な解決手段を示すブロック図であり、動きによる不正確な心電図信号を推定される実際の心電図信号に変換するプロセスを示す。図30において、システム138は、実際の心電図135と心電図ノイズ136とを複合して、観察者が測定する不正確な心電図139を生成する。そして測定した心電図信号139と、心電図ノイズ136に対応する基準信号とが、システム識別部140に供給される。たとえば、心肺蘇生時に生じる動きは、心電図ノイズの最大の要因であることから、心肺蘇生時に生じる動きに対応する信号はシステム識別部に供給される。とりわけ、力トランスデューサを圧迫モニタ(または患者あるいは救護者)に配置して、圧迫中の圧迫力を測定してもよい。圧迫力に対応する信号は基準信号としてシステム識別部に供給される。心肺蘇生時に生じる動き対応する他の信号は、自動心肺蘇生装置のさまざまなパラメータを含むものであってもよい。たとえば、駆動シャフトまたは他の部品の変位に関連する信号と、心肺蘇生時の動きとを関連付けてもよい。すなわち装置を駆動するために必要な電流または電圧の変化に対応する信号と、心肺蘇生時の動きとを関連付けてもよいし、光学式エンコーダまたは回転式エンコーダにより生成された信号と、心肺蘇生時の動きとを関連付けてもよい。
【0117】
システム識別部はシステムをモデル化した後、測定された心電図信号のノイズ成分(推定ノイズ141)を推定する。そして推定された心電図ノイズ信号141および測定された心電図信号139は信号複合手段142に供給され、心電図ノイズ信号と測定された心電図信号とが複合され、推定された実際の心電図143を生成する。推定された実際の心電図は圧迫中に生成されるため、圧迫中であっても、信号処理技術により、心電計センサが心臓の正常の洞律動を検出することができる。すなわち圧迫を休止して律動しているか否かを定期的に確認する必要はない。その結果、心肺蘇生の全体的な品位またはクォリティが向上し、患者の生存可能性が増大する。
【0118】
システム識別部140は、図29に示す信号処理技術について説明したものと同様の種類の関数や手法を有する。たとえば図29について説明した帰納的最小二乗法を用いて、測定された心電図信号のノイズ成分を特定することができる。
【0119】
図32〜図35は、豚の胸部圧迫処置中に心電図を測定したときの実際の心電図を推定する際に図31の方法を用いることの効用を示すものである。4つのグラフすべてについて、時間軸151に沿った1つの目盛150の時間は、他の3つのグラフの1つの目盛と同じ時間であるので、ひとつのグラフと他のグラフとを直接的に比較することができる。ただし、図32、図34、図35の電圧軸に沿った目盛152は互いに対して若干異なっている。
【0120】
図32は、胸部圧迫に起因して生じるノイズによる誤差を含む豚の実際の心電図信号のグラフ(ミリボルト対ミリ秒)である。図32は、圧迫処置中に測定された信号未処理の心電図信号である。
【0121】
図33は、実際の心肺蘇生動作により生じる信号に関し、圧迫力と時間の関係を示すグラフである。心肺蘇生動作信号は、時間変動性の力信号を有し、心肺蘇生装置が胸部圧迫処置中に豚の胸部に与える圧迫力に対応するものである。圧迫力のピーク153は圧迫の最大深度に対応する。圧迫モニタに関し、動きの信号は、救護者または自動心肺蘇生装置が胸部を圧迫処置するとき、患者の胸部に加わる力に呼応した時間変動性の力信号を有し得る。この場合、圧迫モニタ(圧迫モニタの後方など)に配置された力トランスデューサが圧迫力を測定し、力信号を生成する。その後、力信号は心電図ノイズと関連付けられる。力トランスデューサまたは他の力センサを患者の背中の下に配置して、圧迫モニタにと作動可能に接続される。
【0122】
図34は、図33に示す胸部圧迫により生じた、推定された心電図ノイズ信号に関し、電圧と時間の関係を示すグラフである。図33および図34は、これらを比較すると、時間変動性の圧力信号が心電図ノイズの発生と直接的に呼応していることを示す。換言すると、胸部圧迫で生じた圧力ピーク153は、ノイズピーク154の発生に呼応している。
【0123】
ノイズを含む心電図信号の推定ノイズ成分を抽出するために用いられるシステム識別部140は、図29に関連して説明したように、帰納的最小二乗法を行う。自動回帰次数は1に等しくなるように選択された。移動平均次数は10に等しくなるように選択された。自動回帰次数は10になるように選択された。導関数次数も0となるように選択された(導関数次数はシステムモデルで用いられる線形あるいは非線形の項であり、特に正または負の打切微分フィルタ(truncated derivative)である。非線形項は帰納最小二乗法に適合するアルゴリズムの拡張である。)。忘却因子λは1.0000となるように選択した。
【0124】
図35は、豚の推定された実際の心電図信を示すグラフである。図35のグラフは、図32の測定された心電図信号から図34の推定されたノイズ信号を差し引くことにより生成されたものである。推定された実際心電図信号は、豚の実際の心電図信号に近似している。
【0125】
ノイズを含む心電図信号(図30および図31)およびノイズを含む加速度信号(図28および図29)に関して説明した信号処理方法、ならびにベースラインリミッタおよびピークリミッタに関して説明した技術は、患者の実際の経胸腔インピーダンス(胸部の電気的抵抗またはインピーダンス)の値を推定するためにも利用することができる。患者の経胸腔インピーダンスの推定された実際値を用いて、患者に徐細動器で電撃を与えるときに必要な電圧を決定することができる。
【0126】
患者に圧迫処置を施したことにより、測定された経胸腔インピーダンスの値はノイズを含む。すでに上述した一般的な信号処理の解決法およびリミッタを用いて、測定された経胸腔インピーダンスのノイズ成分の特定し、分離し、そして排除することができる。こうして、経胸腔インピーダンスの実際値を推定することができる。
【0127】
推定された経胸腔インピーダンスの実際値は、患者の除細動手段に供給される。患者の除細動手段は、推定された経胸腔インピーダンスの実際値を用いて、患者に対する要項な電撃を与えるために必要な適正な電圧を決定する。必要な電圧の正確な値が既知であるため、徐細動器を効果的に活用することができる(ひいてはバッテリ寿命を温存し、装置の安全を確保することができる)。
【0128】
推定された実際の心電図および推定された実際の経胸腔インピーダンスが既知であるため、AED(自動体外式除細動器)を備えた自動心肺蘇生装置は、圧迫を中断することなく、患者に除細動電撃を与えることができる。この装置は、推定された実際の心電図に基づいて除細動が適正であることを判断し、推定された実際の経胸腔インピーダンスに基づいて適切な除細動電圧を適用する。除細動時に圧迫処置が中断しないので、患者の血流循環が停止することはない(患者の生存率が高くなることを意味する)。
【0129】
これらの信号処理技術(胸部深度測定または心電図測定のためのもの)を用いた圧迫モニタは、患者の胸部を圧迫する任意の手段とともに利用することができる。胸部圧迫手段は、手による心肺蘇生、電気刺激、自動心肺蘇生手段(モータまたは手動レバーで駆動されるベルト、ストラップ、ピストン、およびプレートなどを含む)、または胸部圧迫のために適切なその他の装置を有する。我々自身の特許であるシャーマンらに付与された米国特許第6,066,106号(2000年5月23日)の「モジュラ心肺蘇生支援装置(Modular CPR Assist Device)」、および我々自身の米国特許出願(09/866,377号、2001年5月25日出願)の「圧力嚢フィードバック式心肺蘇生支援装置(CPR Assist Device with Pressure Bladder Feedback)」において、自動心肺蘇生装置の具体例が記載されている(これらの装置は、圧迫ベルト、駆動シャフト、またはスプール上に配置した光学式エンコーダまたは回転式エンコーダを用いて、ベルトの繰出量または圧迫深度を測定する。)。加速度計自体は、圧迫による上下方向の加速度を感知できる任意の部位に配置してもよい(たとえば加速度計は、圧迫ベルトのような胸部を圧迫する手段の内部またはその上方に配置してもよい。(手で圧迫する場合は、救護者が圧迫処置を施す間、圧迫モニタを救護者の手の下に配置してもよいし、あるいは救護者の手、手首、腕に配置してもよい。)。
【0130】
ハルパリンら(Halperin et al)に付与された我々自身の米国特許第6,390,996号で開示された三軸加速度計、三軸負荷センサ、三軸変位測定装置、傾斜センサなどの加速度計の傾きを検知する手段を圧迫モニタに設けると、ユーザフィードバックシステムは、圧迫効果に関して救護者に指示を与えることができる。多くの患者にとって、胸骨に対して直角に(多くの場合まっすぐ下方に)圧迫すると、その圧迫は最も効果的になる。傾斜センサは圧迫された方向の角度を測定し、圧迫モニタは、その角度が所定の角度範囲から外れたときに、角度を調整するように救護者に対して指示を与えることができる。
【0131】
圧迫モニタおよび信号プロセッサは、徐細動器に作動可能に接続される。救護者または自動心肺蘇生装置が圧迫処置を実施している間、除細動器または圧迫モニタは、患者の心電図信号を継続的に検出する。圧迫モニタプロセッサが、患者に対する電撃が有益であることを示す心電図信号を検出すると、除細動から電撃を与えるよう、またはAEDから電撃を与えることを許可するよう救護者に指示が与えられる。圧迫処置時の患者の実際の心電図を推定する手段は、ハルパリンらに付与された米国特許第6,390,996号に開示された我々の方法およびこの出願に開示された方法を実施するものである。
【0132】
圧迫モニタは換気を行うための手段に動作可能に接続される。救護者が適切な回数(15回など)の圧迫を行った後、圧迫モニタは圧迫を一旦停止するよう救護者に指示する。換気を実施する手段は適切な回数だけ換気を行う。換気の後、圧迫モニタは患者の状態を評価する。さらに圧迫が必要な場合は、圧迫モニタは圧迫を再開するよう救護者に指示を与える。換気を実施する手段は、救護者、バッグまたはバルーン、シャーマンらに付与された我々自身の米国特許第6,213,960号(2001年4月10日)の「電気刺激による胸部圧迫装置(Chest Compression Device with Electro-Stimulation)」に記載された陽圧人工呼吸器、またはその他の換気を実施する手段を含む。
【0133】
さらに圧迫モニタは、遠隔ネットワークと通信するための通信手段を有していてもよい。通信手段は、信号搬送部と圧迫モニタ通信部とを有する。信号搬送部は、電話回線、直通ケーブル、専用デジタルネットワーク、携帯電話ネットワーク、衛星通信アレイ、無線またはその他の電磁波、LED、インターネット、またはその他の信号搬送手段を含む。圧迫モニタ通信部は、無線または他の電磁波の送受信部、LED、モデム、または信号搬送部と信号を送受信する手段を有する。圧迫モニタは、通信手段を用いて、遠隔ネットワークから情報をアップロードまたはダウンロードすることができる。また圧迫モニタは、ユーザが情報を受け、また入力できるように、全地球測位システムリーダ(GPSリーダ)、スピーカ、キーパッド、電話、モデム、マイクロフォン、カメラ、視覚ディスプレイを有していてもよい。ブルートゥース規格のような既知の通信規格を用いた通信手段でデータ交換してもよい。
【0134】
遠隔ネットワークは、その他の情報を圧迫モニタに提供し、圧迫モニタから情報を受信することができる。たとえば、現在および今後の緊急事態での使用に際して、圧迫モニタを追加の波形、患者の治療歴、換気速度、その他の圧迫関連情報について更新することができる。一群の圧迫モニタを単一の遠隔ネットワークに接続したとき、それぞれの圧迫モニタは、遠隔ネットワークから独立して継続してアクセスし、(権限が与えられるならば)異なる情報が与えられるようにしてもよい。遠隔ネットワーク自体は、1つまたは複数のコンピュータ、インターネット、別の心肺蘇生関連装置、または離れた場所から圧迫モニタをプログラムし、あるいは救護者に指示を与えることができるオペレータからなる。
【0135】
使用に際して、圧迫モニタは、ショッピングモールや公共の場所などの現場に配置され、必要になるまで保管される。圧迫モニタを起動すると、圧迫モニタは、コールセンタのコンピュータである遠隔ネットワークとの間で通信する。警察、消防署、救急車サービスなどの緊急要員は、圧迫モニタが起動したことを通知され、GPSリーダにより正確に指定された現場へ急行するように指示され、あるいは圧迫モニタを起動した人に連絡するように指示される。遠隔ネットワークのコンピュータおよびその使用訓練を受けたオペレータは、圧迫モニタからのリアルタイムのストリーミングデータをモニタしながら、救護者に音声で指示を与える。操作者またはコンピュータは、圧迫モニタまたは救護者に別の情報を適時提供する。たとえば圧迫モニタは、救護者に指示を与えて処置したときに得られる圧迫波形に関するデータを受信し、オペレータは口頭にて救護者に指示を与える。すると圧迫モニタは、医療分析のために、圧迫深度、圧迫速度、圧迫力、圧迫波形、デューティサイクルなどのデータをオペレータおよびコンピュータに提供する。救護者が疲れてきた場合、操作者は救護者が蘇生処置をしやすくなるような代替的な波形を提供してもよい。同様に、オペレータは、口頭にて救護者を激励することができる。
【0136】
通信手段を用いることにより、圧迫モニタを自動的に、または指示を受けながら保守点検することができる。圧迫モニタは、定期的にまたは持続的に遠隔ネットワークと通信し、バッテリの寿命および状態、使用回数、パーツの交換の必要性、および保全状態に関する他の情報についてデータ送信する。その応答として、圧迫モニタは、ソフトウェアの更新などの保守・保全を自動的に実施するか、またはユーザに保守・保全を実施するよう指示を与える。また通信手段を用いることにより、圧迫モニタは、緊急時対応の際に用いられた製品について通信することができる。そのような製品の具体例として、上述のような製品、薬物ディスペンサ、緊急事態に対応する際の有用な他の製品が含まれる。
【0137】
こうした製品を複合的に用いる具体例において、救護者は圧迫モニタを用いて手による蘇生を開始する救急医療要員は、到着後、AEDを有する自動胸部圧迫装置を準備配置する。自動胸部圧迫装置は、圧迫モニタと情報交換するように構成されている。自動胸部圧迫装置を準備配置した後、圧迫モニタは自動的に胸部圧迫装置と通信し、圧迫時間、理想波形と比較したときの圧迫の品位、過去の心電図情報、および他の付随する医療データなどの治療の経歴を胸部圧迫装置に送信する。圧迫モニタから与えられた情報に基づいて、自動胸部圧迫装置は、圧迫を開始する前に除細動電撃を患者に与えてもよい。逆に、自動胸部圧迫装置は、転送されたデータに基づいて、胸部圧迫が電撃を与える前まで継続する必要があると判断してもよい。
【0138】
こうした製品を複合的に用いる別の具体例において、圧迫モニタおよび独立した信号プロセッサが用いられる。この信号プロセッサは、1つまたは複数の物理的なクリップ(ハードウェア)として、あるいはコンピュータプログラム(ソフトウェア)として提供される。いずれにせよ、信号プロセッサは独立したユニットまたはモジュールであって、モニタに直接内蔵させる必要はない。したがって、信号処理ユニットは、スタントアロン型の製品として提供される。このように、本発明に係る装置および方法の好適な実施形態について、開発されてきた経緯を踏まえて説明してきたが、これらの実施形態は、本発明の原理を単に例示するものに過ぎない。本発明の精神および添付の特許請求の範囲から逸脱することなく、他の実施形態および構成を想到することができる。
【符号の説明】
【0139】
1:患者、2:圧迫モニタ、3:胸骨、4:プロセッサ、5:変位ディスプレイ、6:圧迫装置ディスプレイ、22:加速度スパイク、23:速度信号波形、34:未処理の加速度信号、35:第1のフィルタ処理、36:第1の積分処理、37:第2のフィルタ処理、38:第2の積分処理、39:ベースラインリミッタ演算、50:第3のフィルタ処理、53:信号複合手段、55,56,57,59:ピークリミッタ演算、58:第4のフィルタ処理、62:ユーザフィードバック装置、63:心電図ノイズ、64:スイッチ、80:平面、81:加速度計、82:負荷センサ、83:スイッチ、105:実際の加速度、106:信号ノイズ、107:外的加速度ノイズ、108:ドリフト、109:未知の線形または非線形関数、110:誤差を含む加速度、111:積分誤差、112:ドリフト(ずれ)、113:誤差を含む変位位置、119:基準センサ、120:ノイズ要因、121:データ複合手段、122:システム識別部、123:推定ノイズ、124:推定の実際加速度、126:フィルタ、127:推定の実際加速度、135:心電図信号、136:心電図ノイズ、137:要因ノイズ、138:システム、139:誤差を含む心電図、140:システム識別部、141:心電図ノイズ信号143:推定の実際心電図、153:圧力ピーク、154:ノイズピーク。
【特許請求の範囲】
【請求項1】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる負荷センサを有し、負荷センサにより検出された負荷が所定の値を超えるとき、胸部圧迫処置があったことを示す圧迫信号を負荷センサにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項2】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できるエンコーダを有し、胸部圧迫処置があったことを示す圧迫信号をエンコーダにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項3】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる加速度計を有し、胸部圧迫処置があったことを示す圧迫信号を加速度計により生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項4】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる負荷センサを有し、負荷センサにより検出された負荷が所定の値を超えるとき、胸部圧迫処置があったことを示す圧迫信号を負荷センサにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が、打切微分フィルタを含む自動回帰移動平均、カルマンフィルタ、帰納的最小二乗法フィルタ、帰納的操作変数法フィルタ、帰納的誤差予測法フィルタ、帰納的擬似回帰法フィルタ、時間変動システムの帰納的カルマンフィルタの群の中から選択された1つまたはそれ以上を用いて測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項5】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できるエンコーダを有し、胸部圧迫処置があったことを示す圧迫信号をエンコーダにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が、打切微分フィルタを含む自動回帰移動平均、カルマンフィルタ、帰納的最小二乗法フィルタ、帰納的操作変数法フィルタ、帰納的誤差予測法フィルタ、帰納的擬似回帰法フィルタ、時間変動システムの帰納的カルマンフィルタの群の中から選択された1つまたはそれ以上を用いて測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項6】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる加速度計を有し、胸部圧迫処置があったことを示す圧迫信号を加速度計により生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が、打切微分フィルタを含む自動回帰移動平均、カルマンフィルタ、帰納的最小二乗法フィルタ、帰納的操作変数法フィルタ、帰納的誤差予測法フィルタ、帰納的擬似回帰法フィルタ、時間変動システムの帰納的カルマンフィルタの群の中から選択された1つまたはそれ以上を用いて測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項1】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる負荷センサを有し、負荷センサにより検出された負荷が所定の値を超えるとき、胸部圧迫処置があったことを示す圧迫信号を負荷センサにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項2】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できるエンコーダを有し、胸部圧迫処置があったことを示す圧迫信号をエンコーダにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項3】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる加速度計を有し、胸部圧迫処置があったことを示す圧迫信号を加速度計により生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項4】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる負荷センサを有し、負荷センサにより検出された負荷が所定の値を超えるとき、胸部圧迫処置があったことを示す圧迫信号を負荷センサにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が、打切微分フィルタを含む自動回帰移動平均、カルマンフィルタ、帰納的最小二乗法フィルタ、帰納的操作変数法フィルタ、帰納的誤差予測法フィルタ、帰納的擬似回帰法フィルタ、時間変動システムの帰納的カルマンフィルタの群の中から選択された1つまたはそれ以上を用いて測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項5】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できるエンコーダを有し、胸部圧迫処置があったことを示す圧迫信号をエンコーダにより生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が、打切微分フィルタを含む自動回帰移動平均、カルマンフィルタ、帰納的最小二乗法フィルタ、帰納的操作変数法フィルタ、帰納的誤差予測法フィルタ、帰納的擬似回帰法フィルタ、時間変動システムの帰納的カルマンフィルタの群の中から選択された1つまたはそれ以上を用いて測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【請求項6】
自動胸部圧迫装置を用いて患者の胸部の圧迫処置を実施しつつ、実際の心電図信号を推定する装置であって、
患者の心電図信号を測定できる心電計センサであって、実際の心電図成分およびノイズ成分を含む測定された心電図信号を生成できる心電計センサと、
患者の胸部の圧迫処置を実施するために配置され、患者の胸部の圧迫処置を反復して実施する自動胸部圧迫装置であって、胸部圧迫処置の有無を検出できる加速度計を有し、胸部圧迫処置があったことを示す圧迫信号を加速度計により生成する自動胸部圧迫装置と、
測定された心電図信号および圧迫信号を受信できる信号処理システムであって、システム識別部が、打切微分フィルタを含む自動回帰移動平均、カルマンフィルタ、帰納的最小二乗法フィルタ、帰納的操作変数法フィルタ、帰納的誤差予測法フィルタ、帰納的擬似回帰法フィルタ、時間変動システムの帰納的カルマンフィルタの群の中から選択された1つまたはそれ以上を用いて測定された心電図信号および圧迫信号を処理することにより、測定された心電図信号および圧迫信号を処理することにより測定された心電図信号のノイズ成分を推定し、測定された心電図信号およびそのノイズ成分を複合し、そして推定された実際心電図信号を計算するようにプログラムされた信号処理システムとを備えたことを特徴とする装置。
【図1】


【図2】


【図3】


【図4】


【図5】


【図6】


【図7】


【図8】


【図9】


【図10】


【図11】


【図12】


【図13】


【図14】


【図15】


【図16】


【図17】


【図18】


【図19】


【図20】


【図21】


【図22】


【図23】


【図24】


【図25】


【図26】


【図27】


【図28】


【図29】


【図30】


【図31】


【図32】


【図33】


【図34】


【図35】




【図2】


【図3】


【図4】


【図5】


【図6】


【図7】


【図8】


【図9】


【図10】


【図11】


【図12】


【図13】


【図14】


【図15】


【図16】


【図17】


【図18】


【図19】


【図20】


【図21】


【図22】


【図23】


【図24】


【図25】


【図26】


【図27】


【図28】


【図29】


【図30】


【図31】


【図32】


【図33】


【図34】


【図35】


【公開番号】特開2012−166082(P2012−166082A)
【公開日】平成24年9月6日(2012.9.6)
【国際特許分類】
【外国語出願】
【出願番号】特願2012−132732(P2012−132732)
【出願日】平成24年6月12日(2012.6.12)
【分割の表示】特願2010−102447(P2010−102447)の分割
【原出願日】平成15年10月23日(2003.10.23)
【出願人】(500087017)ゾール・サーキュレイション・インコーポレイテッド (13)
【氏名又は名称原語表記】Zoll Circulation, Inc.
【Fターム(参考)】
【公開日】平成24年9月6日(2012.9.6)
【国際特許分類】
【出願番号】特願2012−132732(P2012−132732)
【出願日】平成24年6月12日(2012.6.12)
【分割の表示】特願2010−102447(P2010−102447)の分割
【原出願日】平成15年10月23日(2003.10.23)
【出願人】(500087017)ゾール・サーキュレイション・インコーポレイテッド (13)
【氏名又は名称原語表記】Zoll Circulation, Inc.
【Fターム(参考)】
[ Back to top ]

